Коваленко В.Н. Руководство по кардиологии
Подождите немного. Документ загружается.

СЕКЦИЯ 8
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
530
______________________________________
ГЛАВА 1
Q
ОСТРЫЙ ИНФАРКТ МИОКАРДА
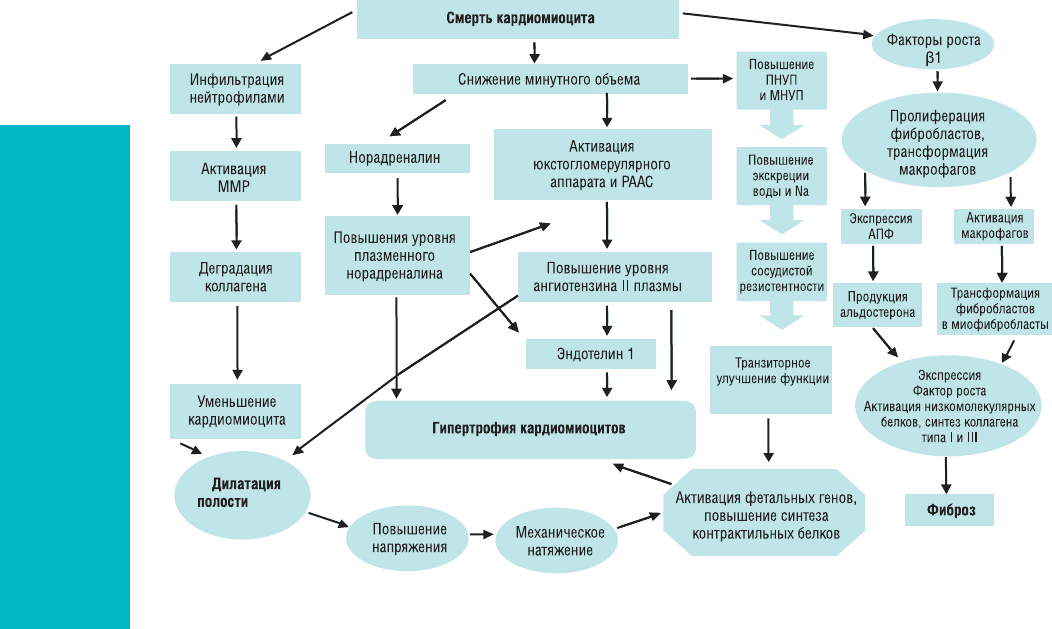
Развитие окклюзии коронарного сосуда ведет
к гибели кардиомиоцитов. От уровня и длитель-
ности окклюзии сосуда зависит величина очага
некроза миокарда. Нарушение коронарного кро-
вотока и развитие некроза миокарда запускают
каскад нейрогуморальных реакций, воспали-
тельного и пролиферативного процесса. Все эти
структурно-функциональные и метаболические
перестройки миокарда ведут к ремоделирова-
нию полости ЛЖ: дилатации полости ЛЖ, изме-
нению его геометрии и развитию гипертрофии,
что может вести к появлению СН и определяет
отдаленный прогноз у пациентов, перенесших
острый ИМ (рис. 1.5).
В течении острого ИМ можно выделить не-
сколько патогенетических периодов. Продромаль-
ный период, или так называемое прединфаркт-
ное состояние, отмечают по разным данным в
30–60% случаев. Средняя длительность этого пе-
риода 7 дней, часто его начало сопряжено с фи-
зической или психоэмоциональной нагрузкой,
причем наиболее неблагоприятными являются
«малые», но регулярные стрессы, постоянное
стрессовое состояние. Клинически его характе-
ризуют возникновение или значительное учаще-
ние и усиление тяжести приступов стенокардии
(так называемая нестабильная стенокардия), а
также изменения общего состояния (слабость,
утомляемость, снижение настроения, тревога,
нарушение сна). Действие антиангинальных
средств становится, как правило, менее эффек-
тивным. Отмечают, что нестабильная стенокар-
дия даже в случае необращения за медицинской
помощью может разрешиться самостоятельно
без развития острого ИМ, чему способствуют
описанные выше механизмы. Однако оценить
тяжесть и объем возможного поражения миокар-
да по клинической картине пред инфарктного
состояния крайне трудно, поэтому ко всем боль-
ным, поступившим в стационар с клиникой не-
стабильной стенокардии, должна применяться
та же лечебно-диагностическая тактика, что и
к больным с острым ИМ, исключая проведение
тромболизиса (см. ниже). При отсутствии при-
знаков стабилизации состояния больного, кото-
рому проводят интенсивную терапию, показана
коронарография с решением вопроса о целесо-
образности и объеме инвазивных вмешательств.
Острейший период (время от возникновения
ишемии миокарда до первых проявлений его не-
кроза) продолжается обычно от 30 мин до 2 ч.
Начало этого периода, как правило, соответ-
ЛЖ
ЛЖ
Рис. 1.5. Патогенез постинфарктного ремоделирования полости ЛЖ (адаптировано по St. John Sutton,
2000). ПНУП — предсердный натрийуретический пептид; МНУП — мозговой натрийурети-
ческий пептид; ММР — матриксные металлопротеазы

СЕКЦИЯ 8
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
ГЛАВА 1
Q
ОСТРЫЙ ИНФАРКТ МИОКАРДА
______________________________________
531
ствует моменту максимальной ангинозной боли,
к которой может присоединяться характерная
иррадиация (в руку, плечо, надплечье, ключицу,
шею, нижнюю челюсть, межлопаточное про-
странство). В ряде случаев боль носит затяжной
или волно образный характер, что при сохране-
нии «острофазовой» графики ЭКГ без форми-
рования отрицательных зубцов Т может свиде-
тельствовать об интермиттирующей коронарной
обструкции (флотирующий тромб, активация
спонтанного фибринолиза) или присоединении
новых участков поражения сердечной мышцы.
Безболевую форму острого ИМ диагностируют
редко, чаще всего такой диагноз устанавливают
post factum. Другие клинические проявления
связаны с гипер активацией вегетативной (как
симпатической, так и парасимпатической) нерв-
ной системы и в ряде случаев выраженным реф-
лекторным снижением насосной функции серд-
ца (резкая слабость, ощущение нехватки воздуха,
страх смерти, профузный пот, одышка в покое,
тошнота и рвота). СН в этот период заболевания
развивается прежде всего как левожелудочко-
вая, наиболее ранние ее проявления — одыш-
ка и снижение пульсового давления, в тяжелых
случаях — сердечная астма или отек легких, ко-
торый нередко сочетается с развитием кардио-
генного шока. Различные нарушения сердечного
ритма и проводимости отмечают практически у
всех больных.
Острый период наступает по окончании
острейшего периода и продолжается около
2 сут — до окончательного отграничения очага
некроза. При рецидивирующем течении острого
ИМ продолжительность острого периода может
увеличиваться до 10 и более дней; часто ослож-
няется выраженным резорбционным синдромом.
В течение этого периода происходит вымывание
в периферическую кровь кардиоспецифичных
ферментов; по динамике их вымывания можно
также судить о размерах поражения.
Подострый период, соответствующий интер-
валу времени от полного отграничения очага не-
кроза до замещения его первичной соединитель-
ной тканью, продолжается примерно 28 дней.
В это время у некоторых больных проявляются
клинические симптомы, связанные с уменьше-
нием массы функционирующего миокарда (СН)
и его электрической нестабильностью (аритмии
сердца). Проявления резорбционного синдрома
постепенно уменьшаются, осложнения острого
периода в эти сроки обычно разрешаются; если
же выявляют усугубление СН, аритмии серд-
ца, постинфарктной стенокардии, это требует
медикаментозной и в ряде случаев инвазивной
коррекции. Обычно в этот период больные про-
ходят реабилитационное лечение в стационаре.
Особенности ведения больного с инфарктом
в реабилитационном отделении определяются
размером некроза миокарда, демографически-
ми характеристиками пациента и наличием или
отсутствием сопутствующих заболеваний. По-
сле исчезновения симптомов и при минималь-
ном повреждении миокарда пациент может быть
переведен в реабилитационное отделение уже
через несколько дней. В случаях выраженной
дисфункции ЛЖ или при высокой степени ри-
ска новых событий требуется более длительная
госпитализация.
Постинфарктный период завершает течение
острого ИМ, поскольку на исходе этого перио-
да предполагается окончательное формирование
плотного рубца в зоне инфаркта. Считают, что
при типичном течении крупноочагового ИМ по-
слеинфарктный период длится примерно 6 мес.
В это время постепенно развивается компенса-
торная гипертрофия сохранившегося миокарда,
благодаря которой СН, возникшая в более ран-
ний период ИМ, у некоторых больных может
быть ликвидирована. Однако при больших раз-
мерах поражения миокарда полная компенсация
не всегда возможна и признаки СН сохраняются
или нарастают. Процессы рубцевания также мо-
гут сопровождаться формированием стойкого
аритмогенного субстрата и хронической анев-
ризмы сердца, дилатацией полостей сердца с раз-
витием вторичной клапанной недостаточности,
что, как и стойкая постинфарктная стенокардия,
может потребовать хирургической коррекции.
ФАКТОРЫ РИСКА
НЕБЛАГОПРИЯТНОГО ТЕЧЕНИЯ
ОСТРОГО ИМ
Ранее к неблагоприятным факторам, усугуб-
ляющим течение острого ИМ, помимо размеров
и локализации инфаркта, традиционно отно-
сили пожилой возраст, женский пол, наличие
сопутствующего сахарного диабета, АГ, другие
социальные, наследственные факторы и сопут-
ствующие заболевания. Теперь же с появлением
новых медицинских технологий структура фак-
торов риска изменилась: значительный вклад
как в ранний, так и отдаленный прогноз у боль-
ных, перенесших острый ИМ, вносят терапия
острой фазы заболевания, сроки обращения за
медицинской помощью.
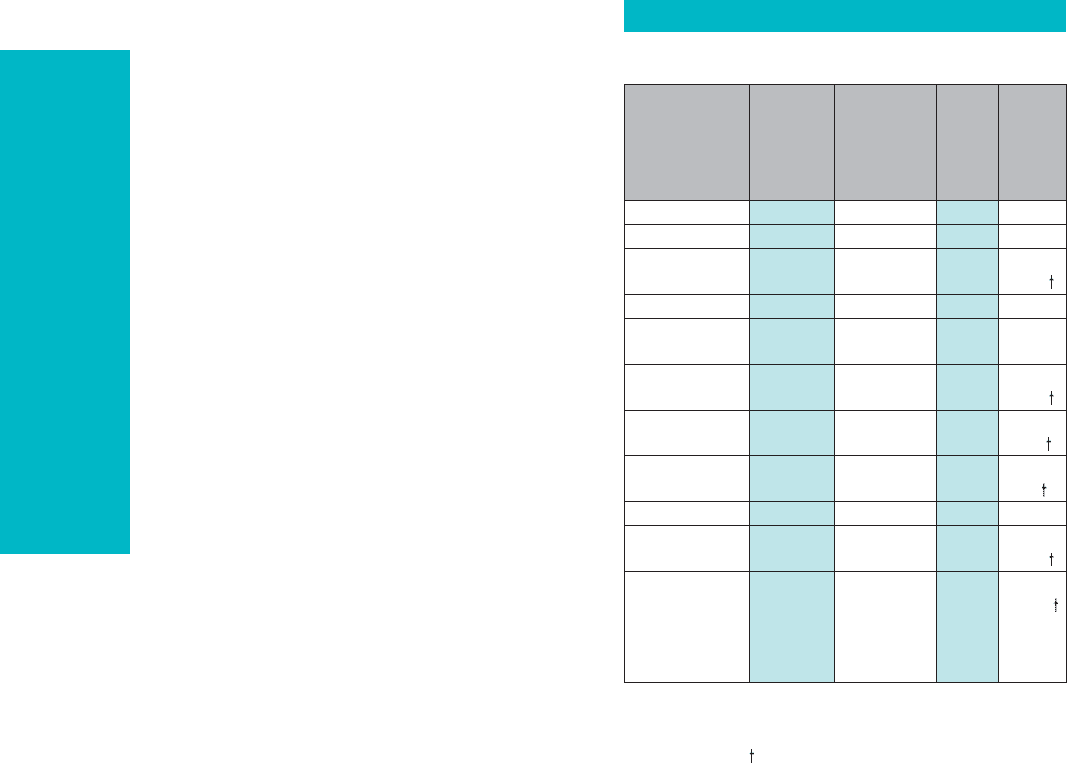
СЕКЦИЯ 8
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
532
______________________________________
ГЛАВА 1
Q
ОСТРЫЙ ИНФАРКТ МИОКАРДА
Наибольший положительный эффект на ре-
зультаты лечения острого ИМ в последние годы
оказало совершенствование алгоритмов лечения,
направленных на восстановление проходимо-
сти инфаркт обусловившей коронарной артерии
(ИОКА). В обширных рандомизированных ис-
следованиях у больных с острым ИМ с примене-
нием тромболитической терапии 30-дневная ле-
тальность отмечена в пределах 6–10%, тогда как
в исследованиях с применением ЧТКА выявлена
летальность 2,5% за тот же период. Однако сле-
дует отметить, что в хирургические исследования
включали в основном тщательно отобранный
контингент больных (в частности, исключали
пациентов пожилого возраста или имеющих вы-
раженный системный атеросклероз, который, с
одной стороны, создает трудности при проведе-
нии пункций крупных артерий, а с другой — яв-
ляется достаточно надежной «гарантией» много-
сосудистого поражения коронарного русла и
соответственно фактором, усугубляющим про-
гноз). Кроме того, анализ реальной ситуации в
кардиологической практике свидетельствует, что
много пациентов не получают оптимальной (в
соответствии с современными алгоритмами) те-
рапии, включающей тромболизис. В частности,
серийные наблюдения в Северной Америке и Ев-
ропе позволяют предполагать, что частота тром-
болитической терапии при остром ИМ в этих
регионах в среднем составляет до 40%. В Италии
частота тромболитической терапии составляет
50% общего числа случаев госпитализации боль-
ных с ОКС. Кроме того, некоторые из пациентов
проходят лечение не в кардиореанимационных
отделениях, а в возрастной структуре больных
лица пожилого возраста имеют больший удель-
ный вес, чем в когортах многоцентровых иссле-
дований. Таким образом, можно ожидать, что
госпитальная летальность среди реальных боль-
ных с острым ИМ будет выше, чем по результа-
там исследований с применением тромболизиса
и ангиопластики. По результатам наблюдения
случаев лечения острого ИМ в реальной клини-
ческой практике сформирован список предикто-
ров ранней (30-дневной) смертности у больных с
острым ИМ (табл.1.1).
По данным таблицы к независимым пре-
дикторам ранней смерти после перенесенно-
го острого ИМ можно отнести лечение острой
фазы ИМ вне отделения коронарной патологии
(кардиореанимации), наличие острой левожелу-
дочковой недостаточности (ОЛЖН) и кардио-
генного шока, развитие желудочковых аритмий
и рецидива острого ИМ в течение госпитального
периода. Также в данном анализе независимым
предиктором раннего летального исхода после
острого ИМ являлся пожилой возраст.
Таблица 1.1
Предикторы 30-дневной смертности после
острого ИМ (McGovern P.G., 1996)
Да, n
(%)*
Нет, n
(%)*
p
p
(муль-
тива-
риаци-
онный)
Мужской пол 94 (14,8) 101 (23,9) <0,001 НД
Тромболизис 32 (14,0) 122 (22,4) <0,05 НД
ОКП 112 (15,0) 83 (36,0) <0,001 <0,001
(0,4)
Курение 71 (14,6) 61 (20,8) <0,05 НД
Семейный
анамнез ИБС
29 (10,3) 96 (20,6) <0,001 НД
ЛЖН 112 (31,0) 48 (10,4) <0,001 <0,01
(1,7)
Кардиоген-
ный шок
61 (78,2) 99 (13,3) <0,001 <0,001
(19)
Желудочковая
аритмия
50 (34,3) 110 (16,3) <0,001 <0,001
(3)
AV-блокада 26 (48,2) 135 (17,6) <0,001 НД
Реинфаркт 26 (60,0) 132 (17,0) <0,001 <0,01
(3,9)
Возраст
(среднее)
73 года
(умершие
в стацио-
наре)
67 лет
(пережив-
шие ста-
ционарный
период)
<0,001 <0,001
(1,05)
*n — количество пациентов, умерших в стационаре, с на-
личием или без наличия признака; % — процент пациентов,
умерших в стационаре, среди пациентов с наличием и без на-
личия признака;
— отношение шансов; ОКП — отделение
коронарной патологии; ЛЖН — левожелудочковая недоста-
точность; НД — недостоверно.
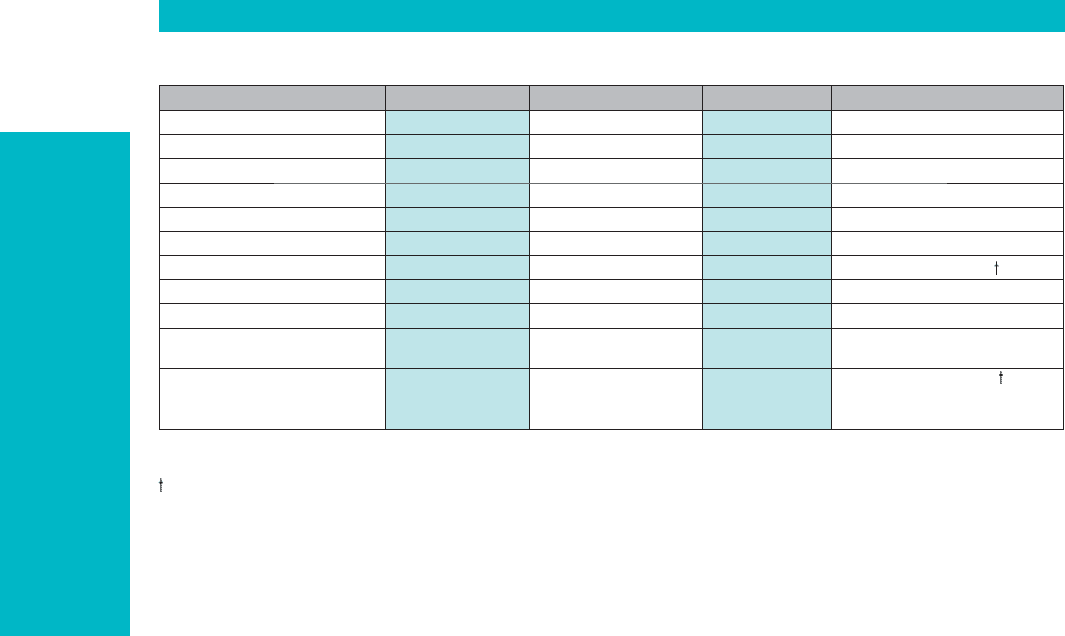
При анализе факторов риска неблагопри-
ятного исхода в отдаленный постинфарктный
период (5-летнее наблюдение) были выделены
такие предикторы, как постинфарктный кардио-
склероз (после анализируемого ИМ), отсутствие
реперфузионной терапии в острой фазе заболе-
вания, наличие в семейном анамнезе ИБС, сер-
дечная блокада, отсутствие ацетилсалициловой
кислоты в терапии постинфарктного периода и
пожилой возраст. Тем не менее к независимым
предикторам неблагоприятного исхода отнесены
пожилой возраст и наличие левожелудочковой
недостаточности в стационаре (табл. 1.2).
На основании полученных данных построе-
ны как общая кривая выживаемости после пере-
несенного острого ИМ (рис. 1.6), так и кривые
выживаемости при наличии и отсутствии лево-

СЕКЦИЯ 8
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
ГЛАВА 1
Q
ОСТРЫЙ ИНФАРКТ МИОКАРДА
______________________________________
533
желудочковой недостаточности в острый период
ИМ (рис. 1.7).
Как видно из рисунков, наибольшее количе-
ство больных, перенесших острый ИМ, умирает
в раннем (до 2 мес) постинфарктном периоде,
наличие признаков ОЛЖН в стационаре оказы-
вает на это существенное влияние.
Другой обширный регистр CENIC (Mattos
et al., 2004), включающий данные о 9371 пациенте
с острым ИМ и элевацией сегмента ST, прошед-
ших реперфузионную терапию в виде первичной
ангиопластики или тромболизиса с последующей
«ЧТКА спасения» в течение 24 ч от начала остро-
го ИМ, как основной фактор риска госпитальной
летальности также выделил наличие ОЛЖН в ста-
ционаре; кроме этого, такими факторами были
многососудистое поражение коронарного дерева
и неэффективность тромболизиса и/или ЧТКА
по данным коронаровентрикулографии.
Анализ данных о более чем 10 тыс. больных
с острым ИМ в исследовании GISSI-3 также по-
казал отрицательное прогностическое влияние
дилатации полости ЛЖ >60 мл/м
2
на летальность
и развитие СН после острого ИМ. Анализируя
факторы, способствующие развитию дилатации
полости ЛЖ, большинство авторов доказали
значение величины зоны некроза и передней ло-
кализации поражения. Имеются различные дан-
ные о взаимосвязи анамнестических характери-
стик, течении первых суток инфаркта и влиянии
лечения.
Еще одним фактором, определяющим от-
даленный прогноз у пациентов, перенесших
ИМ и развитие застойной СН, является пост-
инфарктное ремоделирование полости ЛЖ. К ре-
моделированию полости ЛЖ сердца приводят
структурно-функциональные повреждения мио-
карда. Это общеизвестный факт, доказанный во
многих исследованиях как на эксперименталь-
ной модели, так и в клинической практике.
ПРОФИЛАКТИКА
ПЕРВИЧНАЯ ПРОФИЛАКТИКА
Первичная профилактика острого ИМ совпа-
дает с мерами первичной профилактики других
форм ИБС, а у больных с установленным атеро-
склерозом венечных артерий сердца включает
также устранение или уменьшение влияния фак-
торов риска развития острого ИМ, что актуаль-
но и при вторичной профилактике (предупре-
ждение повторного ИМ). К главным факторам
риска относят АГ, гипер- и дислипопротеине-
мию, нарушения углеводного обмена (особен-
но сахарный диабет), курение, недостаточную
физическую активность, ожирение. Больным с
Рис. 1.6. Выживаемость после пере-
несенного острого ИМ
(McGovern P.G., 1996)
Рис. 1.7. Выживаемость после пере-
несенного ИМ в зависи-
мости от наличия ОЛЖН
(McGovern P.G., 1996)
СЕКЦИЯ 8
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
534
______________________________________
ГЛАВА 1
Q
ОСТРЫЙ ИНФАРКТ МИОКАРДА
ИБС необходимо постоянное активное лечение,
предупреждающее приступы стенокардии и спо-
собствующее развитию коллатералей в системе
венечных артерий.
Больные с АГ подлежат диспансерному на-
блюдению. Им проводят патогенетическую и
антигипертензивную терапию, обеспечивающую
оптимальный для каждого пациента уровень АД
и направленную на предупреждение гипертони-
ческих кризов. При наличии гиперхолестерине-
мии большое значение имеет диета, применяе-
мая для лечения и профилактики атеросклероза.
Целесообразно использовать статины, фибраты,
омега-3-полиненасыщенные жирные кислоты,
растворимую пищевую клетчатку. Длительное
применение витаминов, в частности А, С, Е и
никотиновой кислоты, не влияло на риск раз-
вития острого ИМ и других сердечных событий.
Диета с пониженным содержанием углеводов, а
при необходимости и медикаментозная терапия
показаны больным с пониженной толерантно-
стью к глюкозе и явным сахарным диабетом, а
также больным с ожирением. Кардиологическая
диспансеризация должна обязательно включать
популяризацию среди населения здорового об-
раза жизни с исключением курения, занятиями
физической культурой и спортом. Достаточная
физическая активность препятствует возникно-
вению и развитию ИБС, способствует развитию
коллатералей в системе венечных артерий серд-
ца, снижает склонность к тромбообразованию и
развитию ожирения. Особое значение занятия
физкультурой имеют для пациентов, двигатель-
ная активность которых недостаточна по услови-
ям трудовой деятельности или иным причинам.
Одна из важных составляющих профилактики
острого ИМ — квалифицированное лечение
больных с установленным диагнозом стенокар-
дии и коронарного атеросклероза. Профилакти-
ческие меры, применяемые у пациентов этой ка-
тегории, существенно не отличаются от вторич-
ной профилактики у больных, перенесших ИМ.
ВТОРИЧНАЯ ПРОФИЛАКТИКА
Курение
Опыт длительных наблюдений свидетель-
ствует о том, что прекращение курения позволя-
ет снизить смертность в течение следующих не-
скольких лет более чем вдвое. Потенциально это
наиболее эффективное мероприятие из вторич-
ной профилактики; следует приложить значи-
тельные усилия для отказа от курения. В острой
фазе заболевания большинство пациентов не
курят, в течение периода восстановления им
нужно помочь преодолеть вредную привычку.
Возобновление курения нередко отмечают по
возвращении больного домой, поэтому во время
периода реабилитации он нуждается в поддерж-
ке и советах.
Диета и пищевые добавки
Лионское исследование влияния диеты на
сердце доказало, что средиземноморская диета
понижает частоту рецидивов у пациентов, кото-
рые перенесли первый ИМ, по крайней мере в
Таблица 1.2
Предикторы смерти после острого ИМ в течение 5-летнего наблюдения
(McGovern P.G., 1996)
Да, n (%)* Нет, n (%)* p p (мультивариационный)
Мужской пол 196 (30,9) 161 (38,2) <0,05 НД
ИМ в анамнезе 92 (42,3) 198 (33,7) <0,001 НД
Тромболизис 54 (24,1) 219 (40,2) <0,001 НД
Сахарный диабет 58 (44,6) 230 (33,8) <0,05 НД
Курение в анамнезе 147 (30,1) 115 (39,1) <0,05 НД
Семейный анамнез ИБС 61 (21,5) 185 (39,9) <0,001 НД
ОЛЖН 184 (51,0) 110 (23,8) <0,001
<0,001 (2,7)
Желудочковая аритмия 64 (43,8) 229 (33,9) <0,05 НД
Внутрисердечные блокады 33 (61,1) 261 (33,9) <0,001 НД
Назначение ацетилсалици-
ловой кислоты при выписке
98 (17,6) 37 (38,1) <0,001 НД
Возраст
(среднее)
72,3 года (умер-
шие при отдален-
ном наблюдении)
65,6 года (пере-
жившие период на-
блюдения)
<0,001
<0,001 (1,05)
*n — количество пациентов, умерших в течение отдаленного наблюдения, с наличием или без наличия признака; % — процент
пациентов, умерших в течение отдаленного наблюдения, среди пациентов с наличием и без наличия признака;
— отношение шансов; ОЛЖН — острая левожелудочковая недостаточность.

СЕКЦИЯ 8
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
ГЛАВА 1
Q
ОСТРЫЙ ИНФАРКТ МИОКАРДА
______________________________________
535
течение 4 лет. Всем пациентам следует советовать
средиземноморскую диету, которая характери-
зуется малым количеством насыщенных жиров,
богата полиненасыщенными жирами, фруктами
и овощами. Считают, что употребление в пищу
жирной рыбы по крайней мере дважды в неде-
лю уменьшает риск реинфаркта и смерти. До-
бавление к диете омега-3-полиненасыщенных
жирных кислот из рыбьего жира (1 г в сутки), но
не витамина Е ассоциировалось с достоверным
снижением смертности от всех причин и вероят-
ности внезапной смерти. Нет доказательств це-
лесообразности применения после перенесенно-
го инфаркта пищевых добавок, которые содер-
жат антиоксиданты, однако добавление в рацион
добавок, содержащих пищевую клетчатку (более
4,0 г растворимой клетчатки на 1,735 ккал рацио-
на), снижало сердечно-сосудистую смертность.
Назначение фолиевой кислоты целесо образно в
случае повышения содержания в крови гомоци-
стеина.
Антитромбоцитарная и антикоагулянтная
терапия
По результатам метаанализа Antiplatelet
Trialists Collaboration выявлено снижение при-
близительно на 25% вероятности реинфаркта и
смерти после перенесенного ИМ. В проанализи-
рованных исследованиях доза ацетилсалицило-
вой кислоты колебалась в пределах 75–325 мг/сут.
Есть свидетельства того, что более низкие дозы
обеспечивают достижение эффекта с меньшим
количеством побочных проявлений.
Исследования, выполненные в период до
широкого применения ацетилсалициловой кис-
лоты, доказали эффективность пероральных
антикоагулянтов в предотвращении реинфар кта
и смерти после перенесенного ИМ. В этих ис-
следованиях пациентов рандомизировали не
позднее чем через 2 нед после инфаркта. Эф-
фективность рутинного применения перораль-
ных антикоагулянтов в противовес ацетилсали-
циловой кислоте у больных в постинфарктный
период оценивали в исследовании АFTER. При
лечении этих пациентов не было получено чет-
ких преимуществ по сравнению с применением
ацетилсалициловой кислоты. Возможно, перо-
ральное применение антикоагулянтов оказалось
бы полезным для отдельных категорий пациен-
тов, в частности для больных с большой зоной
акинезии передней локализации, фибрилляцией
предсердий или наличием эхокардиографически
доказанного тромба в ЛЖ, но больших рандоми-
зированных исследований в этом направлении
не проводили. Ацетилсалициловая кислота в
сочетании с фиксированной низкой дозой пе-
роральных антикоагулянтов не является более
эффективной для предотвращения новых ише-
мических событий, чем ацетилсалициловая кис-
лота в качестве монотерапии. Умеренно и высо-
коинтенсивная пероральная терапия антикоагу-
лянтными средствами (МНО>2,0) в сочетании с
ацетилсалициловой кислотой обеспечила умень-
шение количества реокклюзий после успешного
лизиса по сравнению с монотерапией ацетил-
салициловой кислотой. В двух исследованиях
(ASPECT-2, 2002 и WARIS-2, 2002) такое соче-
тание препаратов позволило также уменьшить
общее количество случаев смерти, реинфаркта
и инсульта у пациентов в постинфарктный пе-
риод, но отмечено достоверное увеличение ко-
личества нефатальных осложнений, обусловлен-
ных кровотечениями. Результаты исследования
CLARITY TIMI 28 показали эффективность
комбинированного применения клопидогрела и
ацетилсалициловой кислоты у больных с острым
ИМ после реперфузионной терапии. И хотя осо-
бо отмечают, что преимущество в группе кло-
пидогрела было получено лишь по показателю
возобновления кровотока в ИОКА, результаты
исследования COMMIT с использованием кло-
пидогрела как дополнительной к ацетилсалици-
ловой кислоте терапии при остром ИМ у 46 000
пациентов продемонстрировали достоверное
снижение общей смертности на 7%. Кроме того,
уже доказана эффективность клопидогрела для
вторичной профилактики после перенесенного
ОКС без стойкой элевации сегмента ST (CURE,
2001). Возможность назначения пероральных
антикоагулянтов нужно рассматривать у пациен-
тов, которые не переносят ацетилсалициловую
кислоту. Так, у таких больных клопидогрел явля-
ется хорошим альтернативным средством анти-
тромбоцитарной терапии.
Блокаторы β-адренорецепторов
В нескольких исследованиях и мета-
анализах показано, что средства, блокирующие
β-адренорецепторы, уменьшают летальность и
вероятность реинфаркта после перенесенного
острого ИМ на 20–25%. Положительные резуль-
таты получены в исследованиях с пропраноло-
лом, метопрололом, тимололом, ацебутололом
и карведилолом. Впрочем, в меньших по объему
исследованиях с применением других блокаторов
β-адренорецепторов получен похожий результат.
Метаанализ 82 рандомизированных исследова-
ний свидетельствует в пользу длительного при-

СЕКЦИЯ 8
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
536
______________________________________
ГЛАВА 1
Q
ОСТРЫЙ ИНФАРКТ МИОКАРДА
менения блокаторов β-адренорецепторов с це-
лью уменьшения заболеваемости и летальности
после острого ИМ, даже если были применены
фибринолитические средства и одновременно
назначены ингибиторы АПФ. Выраженное сни-
жение летальности у больных СН на фоне при-
менения блокаторов β-адренорецепторов дает
основания для применения этих препаратов у
больных в постинфарктный период. Анализ дан-
ных проведенных исследований свидетельствует
о том, что блокаторы β-адренорецепторов без
внутренней симпатомиметической активности
должны быть назначены всем пациентам после
перенесенного ИМ при отсутствии противопо-
казаний.
Антагонисты кальция
Доказательства возможного благоприятного
влияния антагонистов кальция значительно бо-
лее слабые, чем блокаторов β-адренорецепторов.
Результаты ранних исследований с применением
верапамила и дилтиазема позволили допустить,
что эти препараты могут предотвращать реин-
фаркт и смерть. В исследовании INTERCEPT
с участием 874 пациентов с острым ИМ без за-
стойной СН, у которых проводили терапию
фибринолитическими средствами, 6-месячное
применение дилтиазема в дозе 300 мг/сут умень-
шило количество коронарных вмешательств.
Использование верапамила и дилтиазема может
быть целесообразным при противопоказаниях
к назначению блокаторов β-адренорецепторов,
особенно при обструктивных заболеваниях ды-
хательных путей. Следует быть осторожным при
назначении этих препаратов пациентам с нару-
шенной функцией желудочков. Дигидропириди-
новые антагонисты кальция в качестве моноте-
рапии приводят к увеличению летальности боль-
ных с острым ИМ [7], поэтому такое лечение
должны назначать только при наличии четких
клинических показаний. И хотя результаты суба-
нализа исследования ASCOT [3] дают основания
полагать, что комбинированная терапия атор-
вастатином, амлодипином и периндоприлом у
больных с риском развития ИБС снижает общую
смертность на 11% (p<0,025) и частоту всех кар-
диоваскулярных событий на 16% (p<0,0001), ру-
тинное назначение амлодипина как дополнения
к терапии блокаторами β-адренорецепторов и
ингибиторами АПФ больным после ИМ требует
дополнительных исследований с привлечением
большего количества пациентов.
Ингибиторы АПФ
По результатам нескольких исследований
установлено, что ингибиторы АПФ уменьшают
летальность после перенесенного острого ИМ
со сниженной остаточной функцией ЛЖ. В ис-
следования SAVE (1992) включали пациентов в
среднем через 11 дней после острого события.
У всех их ФВ была менее 40% при радиоизо-
топной вентрикулографии и не было признаков
манифестной ишемии при нагрузочном тесте.
В течение первого года не отмечено благопри-
ятного влияния на смертность, но в следующие
3–5 лет смертность уменьшилась на 19% (с 24,6
до 20,4%). В то же время даже в течение первого
года замечали уменьшение реинфарктов и случа-
ев возникновения СН.
В исследовании AIRE (1993) пациентов, у
которых появились клинические или рентгено-
логические признаки СН, рандомизировали для
терапии рамиприлом в среднем через 5 дней по-
сле начала ИМ. Через 15 мес смертность умень-
шилась с 22,6 до 16,9% (относительное уменьше-
ние на 27%).
В исследовании TRACE (1995) лечение тран-
долаприлом или плацебо начиналось в среднем
через 4 дня после инфаркта, осложненного дис-
функцией ЛЖ. Индекс подвижности стенки у
всех пациентов составлял 1,2 и меньше. В сред-
нем через 108 нед наблюдения смертность состав-
ляла 34,7% в группе активного лечения и 42,3%
в группе плацебо. Авторы этого исследования в
дальнейшем наблюдали пациентов в течение ми-
нимум 6 лет и доказали увеличение ожидаемой
продолжительности жизни на 15,3 мес (27%).
С учетом результатов трех исследований целе-
сообразно назначать ингибиторы АПФ пациен-
там, у которых после острого события возникала
СН с ФВ менее 40% или индексом подвижности
стенки 1,2 и меньше, при условии отсутствия
противопоказаний. Следует отметить, что дока-
зательства эффективности терапии ингибитора-
ми АПФ получены преимущественно у больных
с передней локализацией ИМ.
Данные длительного исследования эффек-
тивности ингибиторов АПФ у пациентов в пост-
инфарктный период, а также данные иссле-
дования HOPE [20] свидетельствуют о пользе
назначения этих препаратов по крайней мере в
течение 4–5 лет, даже при отсутствии дисфунк-
ции ЛЖ. Достигнутый эффект может быть даже
большим у пациентов с сахарным диабетом, ко-
торые перенесли ИМ. Длительное назначение
ингибитора АПФ после перенесенного ИМ, по-
добно ацетилсалициловой кислоте и блокаторам
СЕКЦИЯ 8
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
ГЛАВА 1
Q
ОСТРЫЙ ИНФАРКТ МИОКАРДА
______________________________________
537
β-адренорецепторов оправдано, если пациенты
хорошо переносят эти препараты. Результаты
исследования EUROPA подтвердили эффектив-
ность применения периндоприла у больных по-
сле перенесенного ИМ [14]. Назначение перин-
доприла пациентам с низкой степенью риска не-
зависимо от наличия СН, АГ, сахарного диабета
приводило к снижению вероятности повторных
ИМ на 24%, развития СН — на 39%. В другом
большом исследовании с рамиприлом отмечена
его способность уменьшать частоту кардиоваску-
лярных событий в качестве профилактической
терапии у больных с высоким риском сердечно-
сосудистых осложнений (HOPE).
Липидоснижающая терапия
Скандинавское исследование влияния сим-
вастатина на выживание (4S, 1994) доказало
пользу снижения уровня липидов в популяции
4444 пациентов со стенокардией и/или после ИМ
с уровнями ХC в сыворотке крови 212–308 мг/дл
(5,5–8,0 ммоль/л) после применения диетических
мероприятий. Пациентов не включали в иссле-
дование до 6 мес после острого инфаркта, была
отобрана группа больных с относительно низкой
степенью риска. В среднем через 5,4 года общая
смертность в группе лечения симвастатином сни-
зилась на 30% (12% в группе плацебо и 8% в груп-
пе симвастатина), что при пересчете результатов
означает 33 спасенные жизни на 1000 леченых па-
циентов в течение этого периода. Были отмечены
существенное снижение смертности вследствие
коронарных причин, а также потребности в вы-
полнении шунтирующих хирургических вмеша-
тельств. Польза применения симвастатина у па-
циентов в возрасте старше 60 лет была такой же,
как и у больных младшей возрастной группы.
В исследовании CARE (1996) 4159 пациентов
после ИМ со «средними» уровнями ХС (в сред-
нем 209 мг/дл) получали правастатин 40 мг или
плацебо в течение 3–20 мес после острого собы-
тия. Правастатин обеспечил относительное сни-
жение риска фатальных коронарных событий
или реинфаркта на 24%. Подобные благоприят-
ные эффекты отмечены в подгруппе пациентов,
которым выполнили реваскуляризацию мио-
карда. Исследование LIPID (1998) объединило
около 9 тыс. пациентов с перенесенным ранее
ИМ или нестабильной стенокардией и уровнем
ХС в широком диапазоне: 42% — ≤213 мг/дл
(5,5 ммоль/л), 44% — в пределах 213–250 мг/дл
(5,5–6,4 ммоль/л) и 13% — 251 мг/дл (6,5 ммоль/л).
Больные были рандомизированы, чтобы полу-
чать терапию 40 мг правастатина или плацебо в
течение 6 лет. Лечение правастатином позволило
снизить вероятность коронарной смерти на 24%,
риск (ре-) ИМ — на 29% [8].
Результаты исследования ASCOT подтвер-
дили эффективность терапии аторвастатином у
пациентов с нарушением обмена липидов отно-
сительно развития коронарных событий (в том
числе фатальных).
Вторым препаратом из группы липидоснижа-
ющих средств является никотиновая кислота. До
недавнего времени применение ее с этой целью
было ограничено в связи с коротким периодом
действия, необходимостью инъекционного вве-
дения и выраженными побочными эффектами
(гиперемия). Однако в последние годы появи-
лись сообщения, что новая пероральная пролон-
гированная форма никотиновой кислоты была
успешно использована в лечении дислипидемии
у пациентов с сахарным диабетом. Более того,
сравнение эффективности пролонгированной
формы никотиновой кислоты и гемфиброзила
доказало преимущество первого средства в ле-
чении дислипидемии. Тем не менее для оценки
возможности включения данного препарата в
терапию постинфарктных больных необходи-
мо проведение специальных исследований. В
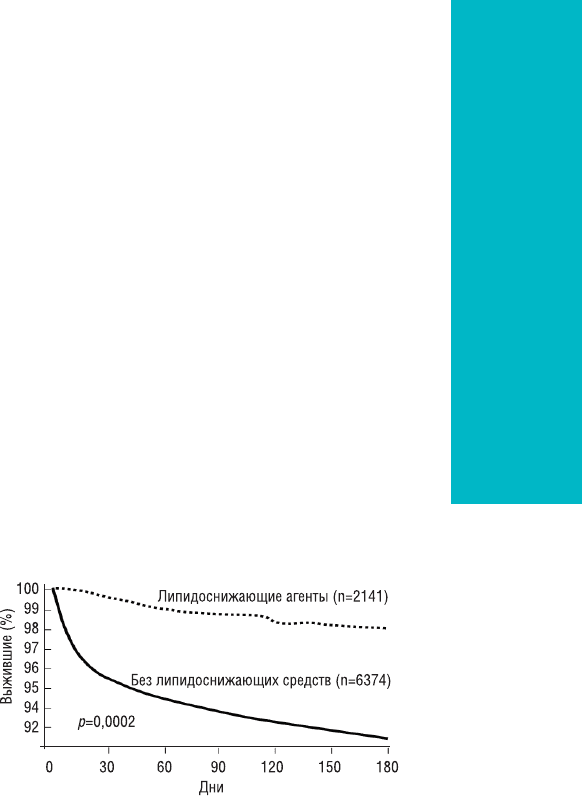
целом, влияние липидоснижающей терапии на
госпитальную летальность у больных с ОКС оце-
нено в исследовании PURSUIT (рис. 1.8).
Рис. 1.8. Влияние липидоснижающей терапии на
летальность после ОКС
В целом, липидоснижающие средства следу-
ет назначать пациентам, которые соответствуют
критериям включения в упомянутые выше ис-
следования. Статины назначают, если несмотря
на соблюдение диеты на диетические мероприя-
тия, содержание уровня общего ХС >190 мг/ дл
(4,9 ммоль/л) и/или ХС ЛПНП >115 мг/ дл
(2,97 ммоль/л). Результаты исследования HPS
(2001) позволяют допустить, что рекомендации
относительно применения статинов должны
распространяться и на пациентов с более низким
уровнем липидов, включая больных пожилого
возраста (рис. 1.9).

СЕКЦИЯ 8
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
538
______________________________________
ГЛАВА 1
Q
ОСТРЫЙ ИНФАРКТ МИОКАРДА
Рис. 1.9. Влияние применения симвастатина на ле-
тальность у больных с гиперхолестеринеми-
ей и факторами риска кардиальной смерти
(адаптировано по HPS Group, 2000)
У пациентов с низким уровнем ХС ЛПВП
следует оценить необходимость назначения ста-
тинов. Сохраняются противоречия относительно
сроков начала терапии. Данные недавно опубли-
кованного исследования свидетельствуют, что
преимущество может быть у раннего и агрессив-
ного лечения липидоснижающими средствами,
независимо от уровня ХС (рис. 1.10).
Рис 1.10. Сравнение влияния агрессивной (80 мг
аторвастатина) и традиционной (40 мг
правастатина) липидоснижающей те-
рапии на летальность у больных с ОКС
(адаптировано по PROVE-IT TIMI 22
Investigators Group, 2004)
Итак, подводя итог, представляем перечень
профилактических мер, применяемых у пациен-
тов после перенесенного острого ИМ с элеваци-
ей сегмента ST (табл. 1.4).
ДИАГНОСТИКА
УСТАНОВЛЕНИЕ ДИАГНОЗА И РАННЯЯ
СТРАТИФИКАЦИЯ РИСКА
Быстрая постановка диагноза и ранняя страти-
фикация риска у пациентов, которые обращаются
с острой болью в грудной клетке, важны для выяв-
ления тех больных, у которых раннее вмешатель-
ство может улучшить последствия заболевания.
С другой стороны, когда диагноз «острый ИМ»
исключен, основное внимание может быть уделе-
но выявлению других сердечных или несердечных
причин симптомов. Сначала следует установить
рабочий диагноз — ОКС с элевацией сегмента ST.
Клиническая картина. Обычно основанием для
этого является выраженная боль в грудной клетке
длительностью 20 мин и более, которая не умень-
шается после приема нитроглицерина. Важными
для диагностического поиска являются предше-
ствующий анамнез ИБС, иррадиация боли в шею,
нижнюю челюсть или левую руку. Боль может быть
не очень интенсивной; у людей пожилого возрас-
та распространены такие симптомы, как усталость,
одышка, обморок, синкопе. Не существует специ-
фических физикальных признаков, позволяющих
установить диагноз «инфаркт миокарда». Однако
у многих пациентов появляются симптомы, харак-
терные для активации вегетативной нервной систе-
мы (бледная кожа, потливость), а также развивает-
ся гипотензия или снижение пульсового давления.
Таблица 1.4
Вторичная профилактика: резюме
Рекомендации Класс
Уровень
доказа-
тельств
Прекратить курение I С
Оптимальный контроль глике-
мии у пациентов с сахарным диа-
бетом
IВ
Контроль АД у пациентов с АГ I С
Средиземноморская диета I В
Добавление в пищу 1 г рыбьего
жира и омега-3- полиненасыщен-
ных жирных кислот
IВ
Ацетилсалициловая кислота
75–160 мг/сут
IА
При непереносимости ацетилса-
лициловой кислоты: клопидогрел
75 мг/сут
Пероральный антикоагулянт
II b
II а
С
В
Пероральные блокаторы β-адрено-
рецепторов: всем пациентам без
противопоказаний
IА
Продолжение терапии ингибито-
ром АПФ, начатой в первый день
IА
Статины: если общий ХС >190 мг/дл
и/или ХС ЛПНП >115 мг/дл
IА
Фибраты: если ХС ЛПВП ≤45 мг/дл
и ТГ >200 мг/дл
II а А
Антагонисты кальция (дилтиазем
или верапамил), если есть противо-
показания к назначению блокаторов
β-адренорецепторов и нет СН
II b В

СЕКЦИЯ 8
ИШЕМИЧЕСКАЯ БОЛЕЗНЬ СЕРДЦА
ГЛАВА 1
Q
ОСТРЫЙ ИНФАРКТ МИОКАРДА
______________________________________
539
Могут отмечать нерегулярный пульс, брадикардию
или тахикардию, третий тон сердца, влажные хри-
пы в нижних отделах легких.
Нужно как можно быстрее зарегистрировать ЭКГ.
В случае элеваций сегмента ST или появления но-
вой или вероятно новой блокады левой ножки пучка
Гиса назначают специфическую терапию или про-
водят мероприятия для ее начала (реперфузионная
терапия, назначение ацетилсалициловой кислоты
или при ее непереносимости или наличии данных о
предыдущей неэффективности — тиенопиридины,
а также антикоагулянты; в случае передней локали-
зации острого ИМ или сопутствующей АГ — инги-
биторы АПФ, блокаторы β-адренорецепторов, ни-
тропрепараты и т.п.). Использование ЭГК при ука-
занных признаках является ключевым при ведении
острой фазы острого ИМ (рис. 1.11).
а
б
Рис. 1.11.
ЭКГ острейшей фазы ИМ: а) передней
локализации; б) задней локализации
Впрочем, картина ЭКГ часто неоднозначна, и
даже при подтвержденном инфаркте могут сразу
не проявиться его классические признаки — эле-
вация сегмента ST и новые патологические зуб-
цы Q. Следует получить повторные записи ЭКГ и
по возможности проводить сравнение новых ЭКГ
с предыдущими записями. Для установления диа-
гноза в отдельных случаях (инфаркт задней стенки)
полезно зарегистрировать ЭКГ в дополнительных
отведениях, например V
7
и V
8
, по Слопаку (S
1
–S
4
).
У всех больных нужно как можно быстрее начать
мониторирование ЭКГ для выявления жизнен-
но опасных аритмий. В острой фазе заболевания
следует проводить анализ крови на сывороточные
маркеры, но для решения вопроса о начале репер-
фузионной терапии в большинстве случаев не нуж-
но ожидать результатов этого анализа.
Полезной методикой обследования больных с
острой грудной болью является двухмерная эхоКГ.
Региональные нарушения подвижности стенки
появляются в течение секунд после возникновения
коронарной окклюзии, до формирования некроза.
Впрочем, нарушения подвижности стенки не яв-
ляются специфическими для острого ИМ и могут
быть обусловлены ишемией, ранее перенесенным
инфарктом (особенно в сочетании с истончением
соответствующих участков стенки ЛЖ), выражен-
ными нарушениями внутрижелудочковой прово-
димости. Двухмерная эхоКГ исключительно важна
для постановки диа гноза в других случаях боли в
груди, в частности острого расслоения аорты, экс-
судативного перикардита, массивной легочной
эмболии. Отсутствие нарушений подвижности
стенки позволяет исключить только наличие рас-
пространенного ИМ — в ряде случаев мелкоочаго-
вое поражение миокарда может не сопровождаться
явным нарушением сегментарной сократимости
(особенно в сочетании с гипертрофией миокарда).
Когда анамнез, ЭКГ и маркеры некроза не
свидетельствуют о диагнозе «острый инфаркт ми-
окарда», пациенту следует провести стресс- тести-
рование с целью установления диагноза ИБС.
ЛАБОРАТОРНАЯ ДИАГНОСТИКА
На данном этапе главным маркером поврежде-
ния миокарда можно считать МВ-фракцию КФК
(КФК-МВ). КФК-МВ имеет высокую клиниче-
скую специфичность для диагностики развития
ИМ. Как дополнение или альтернатива КФК-МВ
могут определяться сердечные тропонины T и I (ко-
личественный анализ), миоглобин, которые харак-
теризуются высокой специфичностью к ткани мио-
карда, а также высокой чувствительностью. Среди
наиболее распространенных биомаркеров приори-
тет в диагностике повреждения миокарда принадле-
жит определению количества фермента КФК-МВ.
Несколько разным является профиль вымывания
КФК-МВ и тропонинов в периферическую веноз-
ную кровь. Так, диагностически значимые концен-
трации КФК-МВ определяют в среднем на 30–60
мин раньше, чем у тропонинов, однако гипертропо-
нинемия продолжается приблизительно на неделю
дольше повышения КФК-МВ, что, несомненно,
очень информативно в случае диагностики остро-
