Креативная хирургия и онкология №1 (5) - 2011
Подождите немного. Документ загружается.


Креативная хирургия и онкология
51
ОПЫТ НАУЧНЫХ И ЛЕЧЕБНЫХ УЧРЕЖДЕНИЙ
ÂÎÇÍÈÊÍÎÂÅÍÈÅ ÐÀÊÀ ÌÎ×ÅÂÎÃÎ ÏÓÇÛÐß
Ó ÌÓÆ×ÈÍ È ÆÅÍÙÈÍ ÏÎÄ ÂÎÇÄÅÉÑÒÂÈÅÌ
ÝÏÈÄÅÌÈÎËÎÃÈ×ÅÑÊÈÕ ÔÀÊÒÎÐÎÂ
А.А. Зимичев, М.С. Климентьева
ГОУ ВПО Самарский государственный медицинский университет
Муниципальное медицинское учреждение медико-санитарная часть №14 г. Самара
Зимичев Александр Анатольевич,
ассистент кафедры урологии СГМУ, канд.мед.наук,
443099, Россия, г.Самара, ул.Чапаевская, 89,
тел. 8 (846) 995-79-18,
e-mail:zimichew@mail.ru
Проанализировано влияние на возникновение рака мочевого пузыря экзогенных
и эндогенных эпидемиологических факторов с использованием корреляционного и
регрессионного анализа. Данные двух методов исследования практически совпали. В
результате проведенного исследования выявлены наиболее весомые эпидемиологи-
ческие факторы у мужчин до 50 лет, а именно питьевой режим пациента, курение си-
гарет. С возрастом наиболее значимыми факторами в развитии рака мочевого пузыря
становятся наличие инфравезикальной обструкции и воспалительные заболевания
мочеполовой системы. В возрастной группе старше 70 лет лидирующее место занима-
ет курение сигарет и наличие инфравезикальной обструкции. У женщин во всех воз-
растных группах лидирующее место в возникновении рака мочевого пузыря занимает
курение сигарет. В группе до 60 лет водный режим пациента занимает второе место по
значимости, а в группе старше 60 лет возрастает влияние воспалительного процесса
на развитие опухоли.
Ключевые слова: рак мочевого пузыря, эпидемиологические факторы, корреля-
ционный и регрессионный анализ.
THE ROLE OF EPIDEMIOLOGICAL FACTORS IN OCCURRENCE
OF THE CANCER OF THE BLADDER AT MEN AND WOMEN
A.A. Zimichev, M.S. Klimentyeva
Samara State Medical University
Samara Hospital №14
The influence of the exogenous and endogenous epidemic factors on the urine bladder
cancer rise was tested with the help of correlation and regression analysis. The data of two
investigation methods were in substantial agreement. As a result of carried out research
the most powerful epidemiological factors at men till 50 years a drinking mode of the
patient, smoking of cigarettes are revealed. With the years the most significant factors in
development of a cancer of a bladder become presence the infravesical obstructions and
inflammatory diseases of urinogenital system. In age group 70 years an in the lead place
smoking cigarettes and presence infravesical are more senior borrows obstruction. In all
age groups the in the lead place in occurrence of a cancer of a bladder borrows smoking
cigarettes from women. In group till 60 years the water mode of the patient takes the
second place on the importance, and in group 60 years influence of inflammatory process
on generation is more senior increases a cancer.
The key words: urine bladder cancer, epidemiological factors, barksrelational,
correlation and regression analysis.
Введение
Известно влияние эпидемиологических факто-
ров на появление онкологических заболеваний, в
том числе и рака мочевого пузыря. По данным ли-
тературы на развитие рака мочевого пузыря влия-
ют профессиональные вредности, курение табака,

Креативная хирургия и онкология
52
ОПЫТ НАУЧНЫХ И ЛЕЧЕБНЫХ УЧРЕЖДЕНИЙ
алиментарные пристрастия пациента, водный ре-
жим, генетическая детерминация опухолевых об-
разований, наличие воспалительных заболеваний
мочеполовой системы и заболеваний, приводящих
к инфравезикальной обструкции [5,6,7,9].
Целью работы является разработка мер профи-
лактики возникновения и развития рака мочевого
пузыря на основе выявления закономерностей за-
висимости между эпидемиологическими фактора-
ми и появлением рака мочевого пузыря, выявление
факторов наибольшего риска в различных половоз-
растных группах.
Материалы и методы
Исследования были выполнены с использовани-
ем методов корреляционного и регрессионного ана-
лиза. Методы корреляционного анализа позволяют
вычислить коэффициент корреляции (Rx
i
y ) между
теми или иными факторами [3,8]. Регрессионный
анализ устанавливает соответствие между случайны-
ми величинами. Говорят о линейной регрессии, если
выходная случайная величина Y (предикатор) являет-
ся зависимой переменной, входная (объясняющая)
величина X (регрессор) является точно заданной не-
зависимой переменной и связь между Y, X является
линейной. Обосновано использование уравнения
линейной регрессии для определения риска развития
рака мочевого пузыря. Оценки параметров a
i
, i = 1 , n
уравнения регрессии вычисляются в соответствии с
методом наименьших квадратов (МНК) [3,8]. При
использовании множественной регрессии [8] коэф-
фициенты рекомендуется стандартизировать (норми-
ровать). Стандартизированные коэффициенты урав-
нения регрессии можно непосредственно сравнивать
между собой, т.к. они вычислены в одном масштабе.
Известны различия возникновения и протекания
заболевания в зависимости от половой принадлеж-
ности: у мужчин рак мочевого пузыря встречается в
4 раза чаще, чем у женщин [6], а по некоторым дан-
ным – в 8 раз [10]. Среди причин смертности данная
патология у мужчин занимает 5-7 место, у женщин
13-16 место [4]. Это связано с профессиональны-
ми особенностями, вредными факторами, а также
следует учитывать сопутствующие заболевания,
приводящие к инфравезикальной обструкции [2].
В различных возрастных группах пациентов также
наблюдается неравномерное воздействие различ-
ных экзогенных и эндогенных факторов на развитие
рака мочевого пузыря. Исходя из этого пациенты
поделены и на различные возрастные группы. Та-
ким образом, были выделены следующие половоз-
растные группы: мужчины до 50 лет – 131 человек;
мужчины 51-60 лет – 185; мужчины 61-70 лет – 354;
мужчины старше 70 лет – 141; женщины до 60 лет
- 91; женщины старше 60 лет – 148.
Результаты и обсуждение
Прослежено влияние эпидемиологических фак-
торов в различных возрастных группах на развитие
рака мочевого пузыря.
У мужчин до 50 лет наибольшее влияние на раз-
витие рака мочевого оказывает питьевой режим па-
циента (Rx
i
y =0,54; a
i
=0,45), затем по значимости
следуют курение сигарет (Rx
i
y =0,36; a
i
=0,35), на-
личие инфравезикальной обструкции (Rx
i
y =0,41;
a
i
=0,33), генетическая детерминация опухолевых
заболеваний (Rx
i
y =0,16; a
i
=0,12), профессиональ-
ные вредности (Rx
i
y =0,15; a
i
= 0,11).
С возрастом у пациентов в возникновении рака
мочевого пузыря начинает преобладать наличие
инфравезикальной обструкции (Rx
i
y=0,62; a
i
=0,54)
и наличие воспалительных заболеваний мочеполо-
вой системы (Rx
i
y=0,34; a
i
=0,29). Наряду с ростом
важности инфравезикальной обструкции меняет-
ся значимость также питьевого режима пациента
(Rx
i
y=0,27; a
i
= 0,18), т.к. вне зависимости от пить-
евого режима, наличие остаточной мочи будет спо-
собствовать возникновению рака мочевого пузыря.
В возрастной группе старше 70 лет среди фак-
торов риска лидирующее место занимает курение
сигарет (Rx
i
y =0,42; a
i
=0,50), а наличие инфра-
везикальной обструкции отходит на второе место
(Rx
i
y =0,25; a
i
=0,24). Данный факт можно объяс-
нить тем, что с возрастом снижается доля больных
с инфравезикальной обструкцией в результате
снижения численности мужского населения, и
большинство больных этого возраста с ДГПЖ либо
прооперировано, либо находится на постоянном
консервативном лечении.
У женщин зависимость влияния факторов от
возраста менее выражена. Лидирующее место как
в возрастной группе до 60 лет (Rx
i
y=0,95; a
i
=0,85),
так и старше 60 лет (Rx
i
y=0,30; a
i
=0,33) занимает
курение сигарет. Водный режим пациента в груп-
пе до 60 лет занимает второе место по значимос-
ти (Rx
i
y=0,76; a
i
=0,30), а уже в группе старше 60
лет влияние данного фактора на возникновение
рака мочевого пузыря выходит на третье место
(Rx
i
y=0,26; a
i
=0,26). С возрастом на развитие опу-
холи заметно возрастает влияние профессиональ-
ных особенностей (Rx
i
y=0,30; a
i
=0,30) и алимен-
тарных особенностей (Rx
i
y=0,18; a
i
=0,17). Влияние
воспалительного процесса и генетической детер-
минации опухолевых новообразований в различ-
ных возрастных группах практически не меняется, и
значение данных факторов на развитие рака моче-
вого пузыря достаточно низкое и статистически не
значимое.
Приведённые расчёты по выявлению факторов
наибольшего риска выполнены различными спосо-
бами: с использованием уравнения множественной
линейной регрессии для стандартизированных дан-
ных; с использованием методов корреляционного
анализа. Практическое совпадение итогов свиде-
тельствует о достоверности полученных результа-
тов.
Заключение
В результате проведенного исследования выяв-
лены наиболее весомые эпидемиологические фак-
торы у мужчин до 50 лет, а именно питьевой режим
пациента, курение сигарет. С возрастом наиболее
значимыми факторами в развитии рака мочево-

Креативная хирургия и онкология
53
ОПЫТ НАУЧНЫХ И ЛЕЧЕБНЫХ УЧРЕЖДЕНИЙ
го пузыря становятся наличие инфравезикальной
обструкции и воспалительные заболевания моче-
половой системы. В возрастной группе старше 70
лет лидирующее место занимает курение сигарет
и наличие инфравезикальной обструкции. У жен-
щин во всех возрастных группах лидирующее место
в возникновении рака мочевого пузыря занимает
курение сигарет. В группе до 60 лет водный режим
пациента занимает второе место по значимости, а в
группе старше 60 лет возрастает влияние воспали-
тельного процесса на развитие опухоли. Таким об-
разом, меры по профилактике рака мочевого пузы-
ря должны разрабатываться с учетом этих данных.
Список литературы
1. Ганцев Ш.Х., Зимичев А.А., Маклаков В.Н.,
Ганцев К.Ш. Применение многофакторного корре-
ляционно-регрессионного анализа в определении
риска развития и в прогнозировании исхода рака
мочевого пузыря // Медицинский вестник Башкор-
тостана. – 2007. - №6.- С.52-55.
2. Дубровин В.Н. Эпидемиология рака мочевого
пузыря // Каз. Мед. Жур. - 1996. - №4. - С 43-47.
3. Закс Л. Статистическое оценивание. - М.: Ста-
тистика, 1976. - 598 с.
4. Матвеев Б.П. Диагностика и лечение онкоуро-
логических заболеваний. — М., 1987. — С. 7—12.
5. Пытель А.Я. Опухоли мочевого пузыря и их
лечения. – Ташкент, 1972.
6. Профилактика рака мочевого пузыря: Мо-
нография / М.Б. Пряничникова. Самара: СамГМУ,
1995. – 200 с.
7. Темкин И.С. Опухоли мочевого пузыря, вы-
званные канцерогенными аминосоединениями.
– М., 1962.
8. Фёрстер Э., Рёнц Б. Методы корреляционного
и регрессионного анализа. -М.: Финансы и статис-
тика, 1983.- 302 с.
9. Li F.P., Fraumeni J. Prospective study of a family
cancer syndrome // JAMA. – 1982. - Vol. 247. - № 19.
– P. 2692-2694.
10. Engelman U., Weirich W., Muntefering H., Ja-
cobi C. Die tumorbildende eosinophile Zystitis im Kinde-
salter. Bericht uber zwei Falle und Literaturubersicht //
Aktual. Urol. – 1982. – Vol. 13. - № 6. – P. 306-310.
ÐÅÇÓËÜÒÀÒÛ ÏÀËËÈÀÒÈÂÍÛÕ ÎÏÅÐÀÖÈÉ ÏÐÈ ËÅ×ÅÍÈÈ
ÊÎËÎÐÅÊÒÀËÜÍÎÃÎ ÐÀÊÀ Ñ ÏÐÈÌÅÍÅÍÈÅÌ ÌÅÒÎÄÀ
ÐÀÄÈÎ×ÀÑÒÎÒÍÎÉ ÀÁËÀÖÈÈ
О.И. Каганов, С.В. Козлов
ГОУ ВПО Самарский государственный медицинский университет
Каганов Олег Игоревич,
ассистент кафедры онкологии СамГМУ, канд. мед. наук,
443110, Россия, г. Самара, ул. Чапаевская, 89,
тел. 8 (846) 332-16-34, 8-905-017-52-33,
e-mail: okaganov@yandex.ru
В статье представлены результаты лечения больных с диагнозом колоректальный
рак (КРР), которым выполнялось удаление опухоли толстой кишки с одномоментным
хирургическим лечением метастазов печени. В основную группу исследования вош-
ли пациенты, которым во время операции была проведена радиочастотная аблация
(РЧА) метастатических образований (n=54), в контрольную группу – больные, кото-
рым выполняли атипичную резекцию печени (n=61). Объем интраоперационной кро-
вопотери в основной группе составил 169,63±37,07 мл, в контрольной - 355,24±37,53
мл. Частота послеоперационных осложнений у больных с атипичной резекцией пече-
ни диагностирована в 29,5%, у пациентов с РЧА - в 13% (р=0,04) наблюдений. Трех-
летняя выживаемость в группе с РЧА составила 46%, в контрольной - 37% (р=0,23).
При исследовании показателей качества жизни по шкале FACT-G с дополнительным
модулем для КРР FACT-C, через 3 и 6 месяцев после операции было установлено, что
уровень жизни в группе больных с РЧА метастатических образований был статисти-
чески значимо выше, чем у пациентов с атипичной резекцией печени.
Ключевые слова: радиочастотная аблация, метастазы колоректального рака.

Креативная хирургия и онкология
54
ОПЫТ НАУЧНЫХ И ЛЕЧЕБНЫХ УЧРЕЖДЕНИЙ
RESULTS OF PALLIATIVE OPERATION IN THE TREATMENT
OF COLORECTAL CANCER WITH THE APPLICATION
OF RADIOFREQUENCY ABLATION
O.I. Kaganov, S.V. Kozlov
Samara State Medical university
The treatment’s results of patients with the colorectal cancer (CRC), liver’s metastases
are considered in this article, patients were divided in groups. Patients, undergoing to
cytoreductive operative with a radiofrequency ablation (RFA) of liver,s metastases were
included in the primary group (n=54). There were palliative operation with an atypical
resection of liver in the control group (n=61). Intraoperative blood loss was 169,63±37,07
ml at patients of primary group after the removal of liver’s preparation, in control group
it was 355,24±37,53 ml (p=0,000). The greatest percent of postoperative complications
has been diagnosed in the control group (29,5%,), in the primary group this number was
13%, (р=0,04). Three-year survival was 46% in the primary group, but in the control group
– 37% (р=0,23). The health-related quality of life in groups by the Functional Assessment
of Cancer Therapy (FACT-G) scale with the CRC specific module (FACT-C) showed, that
the quality of life in the primary group in 3 and 6 month after operative was statistically
significant higher, then it was in the control group.
The key words: radiofrequency ablation, metastases of colorectal cancer.
Введение
Лечение больных с диагнозом рак толстой киш-
ки является одной из актуальных проблем сов-
ременной онкологии [1]. По данным Всемирной
организации здравоохранения (ВОЗ), в 2007 г. ко-
личество заболевших во всем мире составило 945
000, а смертность увеличилась до 492 000 больных
в год [3]. По данным многих отечественных и зару-
бежных авторов, 25% больных раком ободочной
кишки поступают в хирургические стационары с ме-
тастазами в печень [2].
Методом лечения данной группы больных яв-
ляется паллиативная операция с одномоментным
удалением первичной опухоли толстой кишки и от-
даленных метастазов, которая не только дает воз-
можность эффективного проведения химиотера-
пии, но и позволяет избежать тяжелых осложнений
опухолевого процесса, таких как кровотечение из
распадающейся опухоли, формирование свищей,
раковая интоксикация, а также снизить темпы дис-
семинации [5]. Частота послеоперационных ослож-
нений при паллиативном хирургическом лечении
достигает 40%, послеоперационная летальность
- 20 % [2].
Большой процент осложнений связан с этапом
операции на печени, объем интраоперационной
кровопотери достигает 1000 мл за счет удаления
метастазов [8].
Внедрение новых технологий позволяет сохра-
нить целостность печени, снизить риск послеопера-
ционных осложнений без ущерба качества жизни и
отдаленного прогноза [7,9]. К данным методикам от-
носится радиочастотная аблация (РЧА), применяемая
для локальной деструкции опухолевой ткани под воз-
действием радиочастотных волн, вызывающих коле-
бания заряженных частиц (диполей), что приводит к
сухому коагуляционному некрозу в очаге [4,6].
Цель исследования
Оценка результатов применения РЧА колорек-
тальных метастазов печени при паллиативных опе-
рациях.
Материалы и методы
Проведен анализ результатов лечения 224 па-
циентов с диагнозом КРР с метастатическими оча-
гами в печени за период с 2005 по 2008 годы, на-
ходившихся на лечении в ГУЗ Самарский областной
клинический диспансер (рис. 1).
Рис. 1. Виды операций, выполненных у пациентов с
диагнозом колоректальный рак с метастазами
в печень за период с 2005 по 2008 годы
В 2005 году 64 пациентам было проведено палли-
ативное хирургическое удаление первичной опухоли
толстой кишки: 34 больным воздействия на метаста-
зы не проводили; анатомическая резекция печени вы-
полнена 10 пациентам; 20 - атипичная резекция.
Паллиативные операции без воздействия на ме-
тастазы печени проводились при наличии 3 и более
метастатических очагов, расположенных билобарно.
Креативная хирургия и онкология
55
ОПЫТ НАУЧНЫХ И ЛЕЧЕБНЫХ УЧРЕЖДЕНИЙ
Показанием для проведения анатомической резек-
ции были единичные метастатические очаги, распо-
ложенные интрапаренхиматозно. Атипичная резек-
ция выполнялась при размере метастаза менее 3 см
в диаметре, при краевом и подкапсульном его рас-
положении с соблюдением онкологических канонов
- отступ от края новообразования - 1,5-2 см.
В 2006 году паллиативно пролечено 53 пациента:
18 из них проведено удаление опухоли толстой киш-
ки без воздействия на метастатичсекие очаги; ана-
томическая резекция печени выполнена 5 больным;
атипичная резекция - 12; 20 пациентам проведено
РЧА метастазов печени. Показаниями к РЧА было на-
личие до 5 образований диаметром до 3 см.
Этапы выполнения паллиативной операции
с применением РЧА. После лапаротомии и реви-
зии брюшной полости определяли локализацию
опухоли и ее резектабельность. На аппарате HAWK
2102 с использованием линейного ультразвукового
датчика (5-9 МГц) проводили интраоперационное
УЗИ (ИОУЗИ) печени для оценки числа, размеров и
локализации метастатических очагов. Первым эта-
пом под контролем ИОУЗИ проводили РЧА метаста-
за при помощи аппарата Cool-tip.
Режимы выполнения РЧА, длительность воз-
действия, мощность тока, значения сопротивления
и количество вколов в проекцию метастазов вы-
полнялись по методике, рекомендуемой фирмой-
производителем. Все выявленные метастатические
очаги подвергались воздействию РЧА с захватом
паренхимы печени до 1-1,5см к периферии от края
метастаза. Вторым этапом операции было удаление
первичной опухоли толстой кишки. Оба этапа вы-
полнялись одной бригадой хирургов.
C целью проведения анализа результатов РЧА
колоректальных метастазов печени при паллиатив-
ных операциях нами проведено исследование двух
групп больных: 54 пациента с РЧА метастатических
очагов составили основную группу, в контрольную
группу вошел 61 больной с атипичной резекцией.
Группы были сопоставимы по возрасту, стадии он-
кологического процесса, числу и размерам мета-
стазов, объему выполненных операций на толстой
кишке. Средний возраст в основной и контроль-
ной группах составил 55,47±6,71 и 57,39±4,99 лет
(t=1,71, p=0,089) соответственно. Стадия опухоле-
вого процесса у пациентов обеих групп нами уста-
навливалась по системе ТNM и соответствовала IV
стадии, учитывая наличие вторичных новообразо-
ваний в печени. Общее число метастазов, удален-
ных при атипичной резекции, составило 177, РЧА
– 194. Количество метастатических новообразова-
ний в основной группе было от 2 до 6, среднее их
число составило 3,09±0,76, в контрольной - от 1 до
4, среднее число – 2,88±0,89 (p=0,24). Распро-
страненность метастатического поражения печени
оценивалась по сумме максимальных диаметров
метастазов. В основной группе она составила от 3
до 13 см, в среднем - 7,74±3,22 , в контрольной - от
2 до 12 см, среднее значение - 7,81±2,22 (p=0,99)
и соответствовала I-II стадии по классификации
L.Gennari (1984).
Посегментная локализация метастатических оча-
гов в печени представлена в таблице 1.
Таблица 1
Посегментная локализация метастазов в пе-
чени при проведении РЧА (основная группа) и
атипичной резекции (контрольная группа)
Сегменты печени
Число метастазов в печени
основная группа
(n=54)
контрольная
группа (n=61)
1 сегмент 4 -
2 сегмент 19 35
3 сегмент 18 38
4 сегмент 35 19
5 сегмент 21 31
6 сегмент 20 39
7 сегмент 40 7
8 сегмент 37 8
Всего 194 177
Виды проводимых операций на толстой кишке в
обеих группах исследования представлены в таблице 2.
Таблица 2
Виды операций на толстой кишке, выпол-
ненных в основной и контрольной группах
Виды операций
Основная группа
(n=54)
Контрольная
группа (n=61)
абс.
число
%
абс.
число
%
Гемиколэктомия справа 24 44 24 39
Гемиколэктомия слева 20 37 22 36
Резекция прямой кишки 10 19 15 25
Всего 54 100 61 100
Примечание: χ=0,67; df=2; p=0,71
Во всех случаях проводилось плановое морфо-
логическое исследование опухоли толстой кишки.
Распределение больных по гистологической форме
представлено в таблице 3.
Таблица 3
Варианты морфологической верификации
опухоли толстой кишки при проведении РЧА
(основная группа) и атипичной резекции пече-
ни (контрольная группа)
Варианты гистологии
Основная
группа (n=54)
Контрольная
группа (n=61)
абс.
число
%
абс.
число
%
Низкодифференцированная
аденокарцинома
17 31 19 31
Умереннодифференцирован-
ная аденокарцинома
21 39 28 46
Высокодифференцированная
аденокарцинома
16 30 14 23
Примечание: χ=0,82; df=2; p=0,66
Креативная хирургия и онкология
56
ОПЫТ НАУЧНЫХ И ЛЕЧЕБНЫХ УЧРЕЖДЕНИЙ
Больные обеих групп находились на постоян-
ном диспансерном наблюдении в течение трех лет,
им проводилось УЗИ брюшной полости, КТ и МРТ
печени, инструментальное исследование легких и
толстой кишки, определение иммуномаркеров сы-
воротки крови (СА 242, СА 19-9, РЭА). Пациенты в
основной и контрольной группе после операции в
100% случаев получали монохимиотерапию 5-фто-
рурацилом.
Результаты и обсуждение
При внедрении метода РЧА с 2006 года число
операций без воздействия на метастазы печени ста-
тистически значимо сократилось с 40% в 2005 году
до 17% в 2008 году (χ=30,62; df=9; p=0,000).
При подсчете интраоперационной кровопоте-
ри было выявлено, что у больных основной группы
после удаления препарата она составила от 80 до
300 мл, в контрольной – от 100 до 180 мл, на этапе
проведения РЧА метастазов – от 20 и до 60 мл, при
резекции печени - от 110 до 300 мл. Общая кровопо-
теря в основной группе составила 169,63±37,07 мл, в
контрольной - 355,24±37,53 мл (p=0,000). В группе
контроля кровопотеря статистически значимо увели-
чилась за счет операции на печени. При резекции пе-
чени она составила 224,75±41 мл, при РЧА метаста-
тических образований - 29,26±9,68 мл (p=0,000).
В основной группе послеоперационные ослож-
нения наблюдались у 7 пациентов (13%), в конт-
рольной - у 18 (29,5%) p=0,04. В раннем послео-
перационном периоде в основной группе развитие
острой сердечной недостаточности привело к ле-
тальному исходу 1 пациента (1,85%), в контрольной
группе развитие острой сердечной недостаточности
- у 2 больных, тромбоэмболия легочной артерии - 1
и несостоятельность кишечного анастомоза с разли-
тым серозно-фиброзным перитонитом у 1 пациента
привела к летальному исходу (6,56%) (р=0,370).
В основной группе длительность послеопера-
ционного периода составила 11,15±0,83 суток, в
контрольной группе - 22,18±3,79 суток (t=20,92,
p=0,000).
В период диспансерного наблюдения в ос-
новной группе рецидивы в области РЧА воздейс-
твия были выявлены у 4 пациентов (7,5%, n=53),
в контрольной группе - у 2 больных (3,5%, n=57,
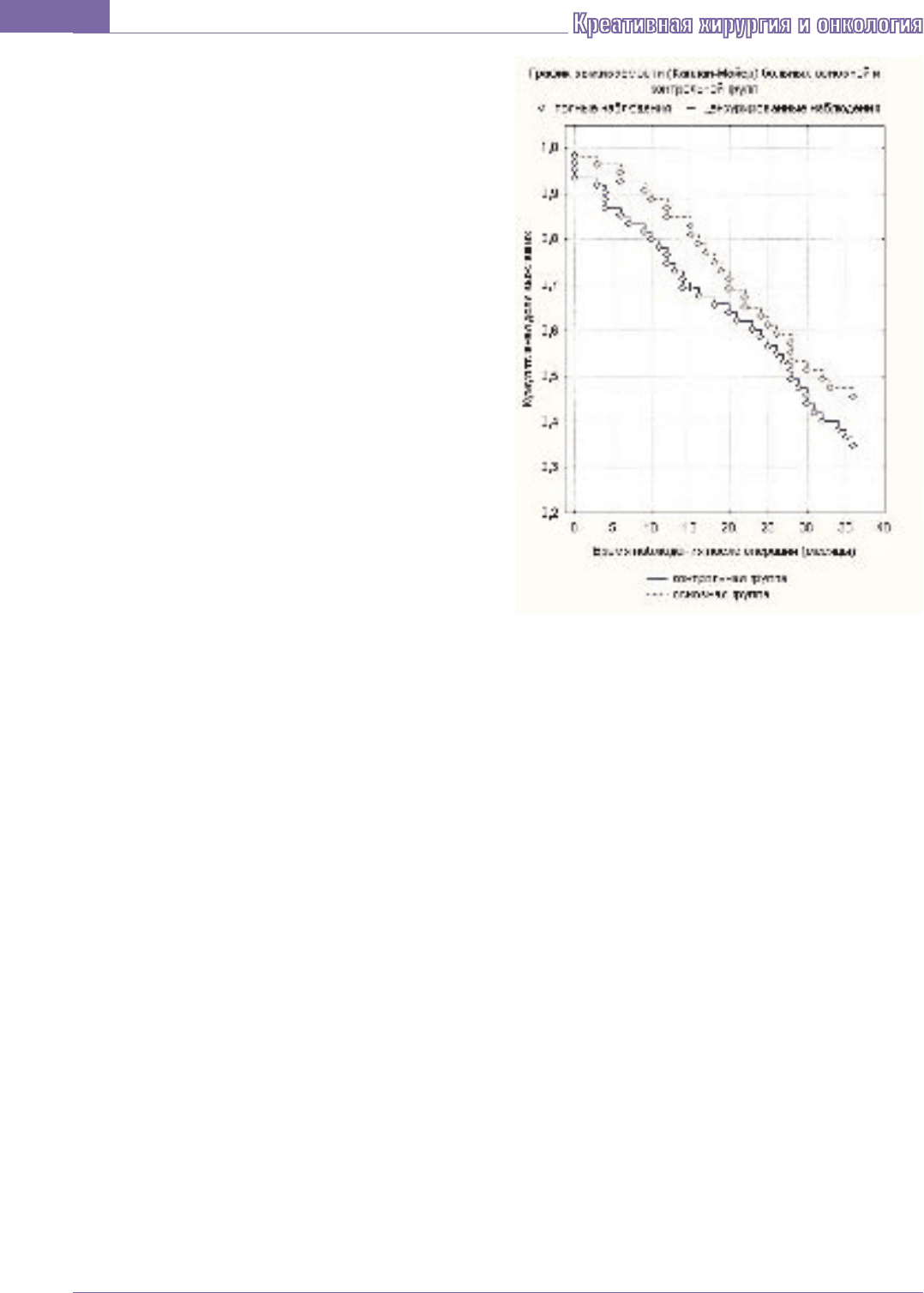
р=0,426). Трехлетняя выживаемость в основной
группе составила 46%, в контрольной группе - 37%
(р=0,23) (Рис. 2).
Медиана выживаемости в основной группе при-
ходилась на 32 месяца, в контрольной группе – 29
месяцев.
Для оценки качества жизни больных нами был
применен опросник FACT-G (Functional Assessment
of Cancer Therapy-General) со специальным моду-
лем FACT-C (CRC - colorectal cancer concerns). Иссле-
дование показателей качества жизни проводилось
до операции и после через 3 и 6 месяцев. Исходные
показатели качества жизни до операции по всем ос-
новным сферам жизнедеятельности пациента, а так-
же суммарные оценки в обеих группах статистически
значимо не различались. В основной группе FACT-G
составило 55,85±11,17 баллов, FACT-C - 70,89±14,54
баллов; в контрольной: FACT-G - 56,80±9,65 бал-
лов, FACT-C - 72,04±12,57 баллов (р=0,62; р=0,65).
Через 3 месяца после оперативного вмешательства
в основной группе показатели физического благо-
получия (13,67±3,81 баллов), FACT-G (63,33±10,13
баллов), FACT-C (81,00±12,99 баллов) были статис-
тически значимо выше, чем в контрольной группе
- 11,76±5,49; 59,20±9,67; 75,50±13,29 баллов соот-
ветственно (р=0,04; р=0,03; р=0,03). Через 6 ме-
сяцев разница между вышеперечисленными пока-
зателями увеличилась, а также появились значимые
различия в модуле КРР (20,32±4,00 и 18,31±5,16
баллов, р=0,03).
Заключение
Метод РЧА колоректальных метастазов печени
при паллиативном хирургическом лечении позво-
ляет уменьшить число операций без воздействия на
метастатические очаги, объем интраоперационной
кровопотери, снизить абсолютный риск развития
осложнений в послеоперационном периоде, сокра-
тить послеоперационный койко-день в сравнении с
группой больных, которым выполнялась атипичная
резекция печени. Показатели трехлетней выжива-
емости и медиана выживаемости в обеих группах
статистически значимо не отличались, а качество
жизни пациентов с РЧА по шкале FACT-G и FACT со-
хранялось на более высоком уровне.
Рис. 2. График трехлетней выживаемости
больных основной и контрольной группы
(метод Каплана – Майера)

Креативная хирургия и онкология
57
ОПЫТ НАУЧНЫХ И ЛЕЧЕБНЫХ УЧРЕЖДЕНИЙ
Список литературы
1. Ганцев Ш.Х., Важенин А.В., Рахматуллина И.Р.
и др. Анализ показателей заболеваемости, смер-
тности и выживаемости при раке ободочной киш-
ки // Российский онкологический журнал. - 2005.
- №4. - С. 21-22.
2. Гринев М.В. Циторедуктивная хирургия. -
СПб.: Гиппократ, 2003. - 90 с.
3. Давыдов М.И., Аксель Е.М. Статистика зло-
качественных новообразований в России и странах
СНГ в 2005г. // Вестник ГУ РОНЦ им. Блохина РАМН.
- 2007. - Т. 18. -№2 (прил.1) – С. 1-156.
4. Долгушин, Ю.И. Патютко, В.Н. Шолохов и др.
Радиочастотная термоаблация опухолей печени. -
М.: Практическая медицина, 2007. - 187 с.
5. Жученко А.П., Калганов И.Д., Филон А.Ф.
и др. Циторедуктивные операции с применением
внутрибрюшной химиотерапии у больных раком
ободочной кишки с карциноматозом брюшины //
Колопроктология. - 2004. - № 2(8). - С. 35-40.
6. Первый опыт радиочастотной абляции зло-
качественных новообразований печени // 10
Юбилейная международная конференция хирур-
гов-гепатологов России и стран СНГ. - Москва,
2003. - C. 233.
7. Тимербулатов М.В., Нагаев Н.Р. Лазерная аб-
лация метастазов колоректального рака в печень.
// Колопроктология. — 2006. - №1. - С. 34-37.
8. Чиссов В.И. Вашакмадзе Л.А., Сидоров Д.В.
и др. Циторедуктивные операции при метастати-
ческом колоректальном раке // Вести Московского
онкол. общества. - 2004. - № 4. - С. 3-4.
9. Buscarini E. Radiofrequency thermal ablation
with expandable needle of focal liver malignancies:
complication report / E. Buscarini, L. Buscarini // Eur.
Radiol. - 2004. - Vol. 14. - P. 31-37.
Креативная хирургия и онкология
58
ОПЫТ НАУЧНЫХ И ЛЕЧЕБНЫХ УЧРЕЖДЕНИЙ
ÝÊÑÏÅÐÈÌÅÍÒÀËÜÍÎÅ ÎÁÎÑÍÎÂÀÍÈÅ ÏÐÈÌÅÍÅÍÈß
ËÀÇÅÐÍÎÉ ÄÎÏÏËÅÐÎÂÑÊÎÉ ÔËÎÓÌÅÒÐÈÈ Â ÊÀ×ÅÑÒÂÅ
ÄÈÀÃÍÎÑÒÈ×ÅÑÊÎÃÎ ÊÐÈÒÅÐÈß ÐÀÑÑÒÐÎÉÑÒÂ
ÌÈÊÐÎÖÈÐÊÓËßÖÈÈ ÏÐÈ ÌÎÄÅËÈÐÎÂÀÍÈÈ
ÇÀÁÎËÅÂÀÍÈÉ ÍÈÆÍÈÕ ÌÎ×ÅÂÛÂÎÄßÙÈÕ ÏÓÒÅÉ
А.А. Казихинуров, В.З. Галимзянов, А.Р. Загитов, А.А. Загидуллин, А.Т. Мустафин,
К.В. Маганев, А.В. Боярко, Н.Ф. Акчулпанов, Т.Р. Габдрахимов, М.В. Красников
ГОУ ВПО Башкирский Государственный медицинский университет,
кафедра урологии с курсом ИПО
Казихинуров Альберт Альфредович,
доцент кафедры урологии с курсом ИПО БГМУ, канд.мед.наук,
450000, Россия, Республика Башкортостан, г.Уфа, ул.Ленина, д. 3,
тел. 8 (347) 228-99-51, 8-917-347-03-88,
е-mail:alberturo@mail.ru
В работе выявлены общие закономерности развития микроциркуляторных и
морфологических изменений мочевого пузыря и уретры при заболеваниях ниж-
них мочевыводящих путей у экспериментальных животных. С помощью лазерной
допплеровской флоуметрии выявлена взаимосвязь между степенью нарушения
микроциркуляции и выраженностью морфологических изменений в различные сро-
ки эксперимента.
Ключевые слова: лазерная допплеровская флоуметрия, гипоксия, фиброзные
изменения, нарушения микроциркуляции, нижние мочевыводящие пути.
EXPERIMENTAL RATIONALE OF LASER DOPPLER
FLOWMETRY APPLICATION AS DIAGNOSTIC CRITERION
OF MICROCIRCULATION DISTURBANCES IN LOWER
URINARY TRACT DISEASE MODELS
А.А. Kazikhinurov, V.Z. Galimzianov, A.R. Zagitov, A.A. Zagidullin, А.Т. Mustafin,
K.V. Maganev, A.V. Boyarko, N.F. Akchulpanov, T.R. Gabdrakhimov, M.V. Krasnikov
Bashkir State Medical University,
Urology Chair with a Course in Postgraduate Studies
The study of experimental animals reveals general trends in microcirculatory and
morphological changes of the bladder and urethra in cases of lower urinary tract disorders.
A correlation between the severity of microcirculation disturbances and the intensity of
morphological changes at different experiment stages has been detected with the use of
Laser Doppler Flowmetry.
The key words: laser Doppler Flowmetry, hypoxemia, fibrocellular changes,
microcirculation disturbances, lower urinary tract.
Введение
Заболевания нижних мочевыводящих путей
занимают значительное место в структуре уроло-
гической заболеваемости [1]. По данным Н.А. Ло-
паткина, до 35% всех урологических больных в
той или иной степени страдают синдромом нижних
мочевых путей [3]. В последнее десятилетие вни-
мание клиницистов привлекают вопросы изучения
особенностей строения и функции путей микроцир-
куляции, на уровне которых протекают обменные
процессы в тканях и органах, формируются компен-
саторно-приспособительные механизмы для ре-
гуляции кровотока. Нарушения микроциркуляции
лежат в основе патогенеза любого заболевания, так

Креативная хирургия и онкология
59
ОПЫТ НАУЧНЫХ И ЛЕЧЕБНЫХ УЧРЕЖДЕНИЙ
как микроциркуляторная система в первую очередь
реагирует на воздействие патогенного фактора. От-
сутствие методических приемов оценки тканевого
кровотока и недостатки существующих методов ис-
следования микроциркуляции в настоящее время
затрудняют изучение микроциркуляции в экспери-
менте [5].
Цель исследования
С помощью лазерной допплеровской флоумет-
рии (ЛДФ) выявить общие закономерности раз-
вития микроциркуляторных изменений мочевого
пузыря и уретры при заболеваниях нижних моче-
выводящих путей в эксперименте.
Материалы и методы
В экспериментальных исследованиях исполь-
зовано 50 животных. С целью создания экспери-
ментальной модели инфравезикальной обструк-
ции (ИВО) было использовано 15 белых крыс
- самцов линии «Вистар» весом до 220 гр. ИВО
индуцировали внутрипростатическим введением
коллагена 0,6 мл в каждую долю. Из эксперимен-
та животных вывели на 60 сутки от начала экспе-
римента.
С целью создания экспериментальной модели
детрузорной гиперактивности (ДГ) было использо-
вано 15 кроликов - самцов рода «Шиншилла» весом
до 2400 гр. ДГ индуцировали подкожным введени-
ем 2,0 мл 12,5% нитрата натрия [6]. Из эксперимен-
та животных вывели на 28 сутки от начала экспери-
мента.
С целью создания экспериментальной моде-
ли уретроанастомоза и стриктуры уретры [4] было
использовано по 10 кроликов - самцов рода «Шин-
шилла» весом до 2400 гр. Из эксперимента живот-
ных вывели на 28 сутки от начала эксперимента. Ле-
тальных исходов в исследуемых группах животных
не наблюдалось.
Для оценки микроциркуляции методом ЛДФ
нами использован лазерный анализатор капилляр-
ного кровообращения «ЛАКК-01» (НПП «ЛАЗМА»,
Россия) [2].
Для морфологических исследований ткани
мочевого пузыря и уретры фиксировались в 10%
нейтральном формалине и заливались в парафин.
Для предварительного изучения срезы окрашивали
гематоксилин - эозином, бриллиантовым синим и
фуксином, по Ван-Гизону. Отпечатки на предмет-
ных стеклах подвергались проводке и окраске ге-
матоксилин-эозином.
Результаты и обсуждение
При гистологическом исследовании мочевого
пузыря крыс с ИВО на 60 сутки от начала экспери-
мента выявлены нарушения общей структуры моче-
вого пузыря, умеренная лимфоцитарная инфиль-
трация всех слоев, фиброз собственной пластинки
слизистой оболочки, подслизистого и мышечного
слоев, дистрофия большинства эпителиальных кле-
ток (переходного эпителия слизистой оболочки)
(рис. 1).
Рис. 1. Экспериментальная модель ИВО.
Гистологический препарат мочевого пузыря
крысы на 60 сутки от начала эксперимента.
Окраска гематоксилином и эозином, х 150
Исследование микроциркуляции до начала эк-
сперимента выявили нормальные микроциркуля-
торные показатели мочевого пузыря (таблица 1).
Таблица 1
Показатели микроциркуляции мочевого пу-
зыря крысы при физиологической норме
Анатомическая
зона
Показатель
микроцирку-
ляции (ПМ)
Среднеквад-
ратичное
отклонение
(δ)
Коэффициент
вариации
(К
v
)
Правая стенка 3,3±0,3 0,2±0,3 6,06±0,4
Левая стенка 3,1±0,5 0,3±0,2 9,67±0,3
Задняя стенка 2,9±0,6 0,2±0,4 6,89±0,4
Зона треугольника
3,4±0,2 0,4±0,3 11,76±0,2
Эксперименты с моделированием ИВО у крыс
показали, что её развитие сопровождается глубо-
кими нарушениями микроциркуляторного звена
мочевого пузыря, обусловленного микроциркуля-
торным стазом и дисфункциональной дилятацией
микрососудов вследствие фиброзных изменений
всех слоев стенки мочевого пузыря. При этом амп-
литудно-частотный спектр (АЧС) колебаний крово-
тока соответствует спастико-атонической и застой-
ной форме нарушений микроциркуляции.
При этом для показателей микроциркуляции на
60 сутки от начала эксперимента характерно их сни-
жение до малого уровня перфузии (таблица 2).
Таблица 2
Показатели микроциркуляции мочевого пу-
зыря крысы на 60-е сутки от начала эксперимента
Анатомическая
зона
Показатель
микроцир-
куляции
(ПМ)
Среднеквад-
ратичное
отклонение
(δ)
Коэффициент
вариации
(К
v
)
Правая стенка 1,6±0,2 0,3±0,2 18,75±0,5
Левая стенка 1,4±0,3 0,4±0,3 28,57±0,3
Задняя стенка 1,3±0,4 0,3±0,4 23,07±0,5
Зона треугольника 1,7±0,2 0,4±0,3 23,52±0,4

Креативная хирургия и онкология
60
ОПЫТ НАУЧНЫХ И ЛЕЧЕБНЫХ УЧРЕЖДЕНИЙ
При гистологическом исследовании мочево-
го пузыря кроликов с ДГ на 28-е сутки от начала
эксперимента определяется фиброз собственной
пластинки слизистой оболочки и подслизистого
слоя, гипертрофия мышечного слоя, умеренная
лимфоцитарная инфильтрация всех слоев. Ин-
тенсивность лимфоцитарно-лейкоцитарной ре-
акции в мышечном слое выше, чем в слизистой
оболочке. Умеренно выраженная периваскуляр-
ная лейкоцитарная инфильтрация микрососудов.
Периваскулярный фиброз, фиброз стенок мелких
сосудов с сужением их просвета и нарушением
микроциркуляции. Васкулиты. Организованные
тромбы в просвете части сосудов микроциркуля-
торного русла (рис. 2).
Рис. 2. Экспериментальная модель ДГ.
Гистологический препарат мочевого пузыря
кролика на 28 сутки от начала эксперимента.
Окраска гематоксилин-эозином, х 150
Исследование параметров микроциркуляции
методом ЛДФ у кроликов до оперативного вмеша-
тельства выявило нормальные показатели микро-
циркуляции мочевого пузыря (таблица 3).
Таблица 3
Показатели микроциркуляции мочевого пу-
зыря кролика при физиологической норме
Анатомическая
зона
Показатель
микроцир-
куляции
(ПМ)
Среднеквад-
ратичное
отклонение
(δ)
Коэффициент
вариации
(К
v
)
Правая стенка 14,9±0,3 0,4±0,3 2,68±0,4
Левая стенка 12,4±0,5 0,2±0,2 1,61±0,3
Задняя стенка 13,2±0,6 0,5±0,4 3,78±0,4
Зона треугольника
16,7±0,2 0,3±0,7 1,79±0,2
Изменения АЧС мочевого пузыря на 28-е
сутки от начала эксперимента характеризуются
значительным спазмом артериол и резким ос-
лаблением кровотока в венулярном звене и соот-
ветстветствуют застойной форме нарушения мик-
роциркуляции.
При этом для показателей микроциркуляции ха-
рактерно их снижение более чем в 2 раза (таблица 4).
Таблица 4
Показатели микроциркуляции мочевого пу-
зыря кролика на 28-е сутки от начала экспери-
мента
Анатомическая
зона
Показатель
микроцир-
куляции
(ПМ)
Среднеквад-
ратичное
отклонение
(δ)
Коэффициент
вариации (К
v
)
Правая стенка 3,6±0,2 0,23±0,4 6,38±0,21
Левая стенка 4,2±0,3 0,33±0,2 7,85±0,43
Задняя стенка 4,8±0,3 0,32±0,3 6,66±0,36
Зона треугольника
5,2±0,4 0,14±0,5 2,69±0,13
При гистологическом исследовании уретры
кроликов на 28 сутки после наложения анастомо-
за уретры сохраняется отек всех слоев и парез со-
судов. Выраженная воспалительная лейкоцитарная
инфильтрация. В инфильтрате преобладают ней-
трофильные гранулоциты с примесью лимфоцитов
и гистиоцитов. В просвете сосудов мелкого калибра
(артериолы, венулы) - наличие пристеночных тром-
бов смешанного строения (рис. 3).
Рис. 3. Экспериментальная модель анастомоза
уретры. Зона уретроанастомоза
на 28-е сутки от начала эксперимента.
Окраска гематоксилин-эозином, х 150
Исследование параметров микроциркуляции
методом ЛДФ у кроликов до оперативного вмеша-
тельства выявило нормальные показатели микро-
циркуляции уретры (таблица 5).
Таблица 5
Показатели микроциркуляции уретры кро-
лика при физиологической норме
Анатомическая
зона
Показатель
микро-
циркуляции
(ПМ)
Среднеквад-
ратичное
отклонение
(δ)
Коэффициент
вариации
(К
v
)
Уретра 3,9±0,3 0,4±0,3 10.25±0,4
Исследования микроциркуляции уретры в зоне
наложения анастомоза к концу эксперимента вы-
явили снижение показателя микроциркуляции
вдвое (таблица 6).
