Лопаткин Н.А., Шевцов И.П.Оперативная урология
Подождите немного. Документ загружается.


420
ОПЕРАЦИИ НА МУЖСКИХ ПОЛОВЫХ ОРГАНАХ
в мочевой пузырь 150 — 200 мл жид-
кости, которую эвакуируют с кусоч-
ками ткани по тубусу резектоскопа.
Окончательное удаление кусочков
ткани и сгустков крови осущест-
вляется после__пгх)ведения гемостаза
эвакуатором "Эллика или шприцем
Жанэ. После завершения операции
и удаления тубуса электрорезекто-
скопа по уретре проводят двухходо-
вой катетер Фолея, по которому
осуществляются ирригация и эва-
куация промывной жидкости и мочи
с кровью. С гемостатической целью
в пространстве, где до электрорезек-
ции находилась аденома предста-
тельной железы, устанавливают
баллон-катетер и в зависимости от
интенсивности кровотечения напол-
няют его жидкостью. У пациентов
с артериальной гипертензией оста-
новка кровотечения из места опера-
ции требует натяжения катетера
и прижатия кровоточащих сосудов
стенкой заполненного баллона.
Количество удаленной ткани мо-
жет варьировать от 10 до 120 г. Ка-
тетер обычно удаляется через 48 ч
после операции. Средний койко-
день после операции составляет
7 — 9 сут. У больных с длительно су-
ществующими надлобковыми моче-
пузырными свищами, когда они ста-
новятся «губовидными», производят
электрорезекцию стенки свищевого
хода по периметру, что позволяет
в дальнейшем избежать его ушива-
ния.
Послеоперационный период проте-
кает без существенных особенно-
стей.
Осложнения и их профилактика.
Обычно при хорошо освоенной ме-
тодике трансуретральной электроре-
зекции количество осложнений ми-
нимально, и пациенты через корот-
кий промежуток времени чувствуют
себя вполне удовлетворительно, воз-
вращаются к активной жизни. Одна-
ко на первых этапах внедрения
трансуретральной электрорезекции
в клиническую практику редки, но
возможны осложнения, характерные
для этой операции.
Во время проведения резекции из
сосудов, расположенных на стенках,
наблюдается артериальное кровоте-
чение; гемостаз производится мето-
дом диатермокоагуляции той же
петлей или электродом в виде шари-
ка по завершении удаления ткани
в избранной зоне (шейка, одна доля
или ее часть). Правильно подобран-
ная интенсивность коагулирующего
тока обеспечивает остановку крово-
течелия с побелением ткани в месте
воздействия без обугливания
и образования кратера. Глубокая
электрорезекция циркулярных мышц
может вызвать сильное кровотече-
ние из венозных синусов, с которым
трудно бороться, а также привести
к перфорации стенки в зоне опера-
ции. Появление жировой ткани из
«окошек» в стенке во время резек-
ции — опасный признак. Во время
проведения гемостаза не следует до-
биваться полной коагуляции поверх-
ности резекции, поскольку это ведет
к глубоким некрозам предстатель-
ной железы. Коагуляция должна
быть точечной. При возникновении
венозного кровотечения из синусов
целесообразно прекратить резек-
цию, установить катетер Фолея для
гемостаза, прижав его баллон
к шейке, а операцию завершить че-
рез 5 — 7 дней. При перфорации шей-
ки мочевого пузыря необходимо
произвести эпицистостомию и дре-
нирование паравезикальной клетчат-
ки, прекратив операцию во избежа-
ние развития осложнений. Для пред-
отвращения ранения мочеточни-
ковых устьев и мочепузырного тре-
угольника среднюю долю необходи-
мо резецировать особо осторожно.
При резекции в этой области устье
и опознавательные границы не диф-
ференцируются, что может привести
к перфорации пузыря.
Следует помнить о том, что оста-
точную ткань у дистальной границы
резекции удаляют малыми кусочка-

ОПЕРАЦИИ НА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЕ
421
ми, особо осторожно, во избежание
повреждения наружного сфинктера.
Окончательное удаление аденома-
тозной ткани производится под кон-
тролем пальца, введенного в пря-
мую кишку.
Особенности послеоперационного
ведения. В ближайшем послеопера-
ционном периоде катетер соединяют
с ирригационной системой. Время
промывания мочевого пузыря зави-
сит от интенсивности кровотечения,
однако это время должно быть ми-
нимальным, чтобы не усилить кро-
вотечение и дать возможность сосу-
дам тромбироваться.
Применение диуретиков, напри-
мер маннита, лазикса, дает возмож-
ность проводить самопромывание
мочевого пузыря и предотвращает
окклюзию дренажей сгустками.
В натяжении катетера, как правило,
нет необходимости, однако это сле-
дует иметь в виду на случай умерен-
ного или сильного кровотечения.
При сильном кровотечении и там-
понаде мочевого пузыря сгустками
необходимо вновь ввести в мочевой
пузырь электрорезектоскоп, отмыть
кровь и сгустки, найти кровоточа-
щие сосуды и коагулировать их.
Обычно декомпрессии мочевого
пузыря бывает достаточно для со-
кращения ложа и остановки крово-
течения.
Во время дренирования мочевого
пузыря катетером на область на-
ружного отверстия уретры наклады-
вается защитная повязка с антибак-
териальной мазью.
Антибактериальная терапия про-
водится во время дренирования мо-
чевого пузыря катетером, а после
его удаления — по показаниям, со-
гласно результатам посева мочи.
Криодеструкция аденомы предста-
тельной железы. Показания. Криоде-
струкция аденомы предстательной
железы показана больным адено-
мой, страдающим тяжелыми сопут-
ствующими заболеваниями раз-
личных органов и систем, степень
операционного риска у которых, по
классификации Schlegel, относится
к III и IV. Часть больных этой кате-
гории имеют надлобковый моче-
пузырный свищ, остальным он рано
или поздно должен быть наложен
в связи с большим количеством
остаточной мочи, частными остры-
ми задержками мочи или нарастаю-
щей хронической почечной недоста-
точностью.
Таким образом, криодеструкция
является паллиативной операцией,
позволяет избавить больных от
страданий, связанных с наличием
надлобкового мочепузырного сви-
ща.
Техника криодеструкции описана
в разделе «Лечение рака предста-
тельной железы».
5.3.2. РАК ПРЕДСТАТЕЛЬНОЙ
ЖЕЛЕЗЫ
Данные о частоте рака предста-
тельной железы весьма различны не
только вследствие того, что разные
авторы используют разные источни-
ки информации (пальцевое исследо-
вание, данные биопсии, результаты
патологоанатомических вскрытий
и др.), но и потому, что частота ра-
ка в различных странах неодина-
кова. Так, в США, где рак предста-
тельной железы достаточно распро-
странен, он составляет 17% от всех
опухолей и занимает третье место
среди причин смерти у мужчин
[Silverberg, Holleb, 1975]. Среди
умерших от рака мужчин рак пред-
стательной железы обнаружен
в США и Норвегии в 12%, в Кана-
де—в 10%, в Англии и Уэлсе — в
6,5% [O'Donghue E., Chisholm G.,
1976], а в Японии - в 0,9% [Kuriha-
ra S., 1963].
Классификация. Согласно Между-
народной классификации по системе
TNM, разработанной комитетом
Международного противоракового
союза, различают следующие стадии
рака предстательной железы.

422
ОПЕРАЦИИ НА МУЖСКИХ ПОЛОВЫХ ОРГАНАХ
Г — первичная опухоль;
ТО — первичная опухоль пальпаторно не
определяется;
Т1 — опухоль занимает менее половины
предстательной железы и окружена нормаль-
ной на ощупь тканью;
Т2 — опухоль занимает половину пред-
стательной железы или большую часть, но
не вызывает ее увеличения или деформации;
ТЗ — опухоль приводит к увеличению или
деформации железы, но не выходит за
пр еделы органа;
Т4 — опухоль прорастает окружающие
ткани и (или) органы;
N — регионарные лимфатические узлы;
NX — оценить состояние регионарных
лимфатических узлов невозможно;
NO — нет признаков поражения регио-
нарных лимфатических узлов;
N1 — наличие метастазов в регионарных
лимфатических узлах;
М — отдаленные метастазы;
МО — отдаленных метастазов нет;
М1 — метастазы в костях;
М2 — метастазы в других органах с по-
ражением или без поражения костей.
Особенностью клинического тече-
ния рака предстательной железы
является длительное развитие болез-
ни без каких-либо проявлений.
Первыми, но, к сожалению, далеко
не ранними признаками этого забо-
левания являются расстройства мо-
чеиспускания, повелительные позы-
вы к акту мочеиспускания, чувство
неполного! опорожнения мочевого
пузыря, вялая струя мочи. Иногда
первыми проявлениями рака пред-
стательной железы являются острая
задержка мочи, тупые боли в про-
межности, заднем проходе, крестце.
Вместе с тем у целого ряда больных
первые проявления заболевания свя-
заны, с развитием метастазов в ко-
стях и сопровождаются пояснично-
крестцовыми болями, болями в по-
звоночнике или в тазовых лимфоуз-
лах, что ведет к появлению асиммет-
ричной отечности нижних конечно-
стей, кожи полового члена и мо-
шонки, появляются боли в ногах.
При появлении у больного оста-
точной мочи или сдавлении устьев
мочеточников в результате прора-
стания опухолью дна мочевого
пузыря постепенно развивается кли-
ническая картина почечной недоста-
точности (сухость во рту, жажда
и т. п.).
Диагностике рака предстательной
железы помогает анемнез: жалобы
на дизурию, нарастающая слабость,
потеря массы тела — свидетель-
ствуют в пользу рака. Кожные по-
кровы, как правило, бледные. На-
иболее существенные данные полу-
чаются при ректальном исследова-
нии предстательной железы. По-
следняя при раке имеет участки или
узлы хрящевой плотности, резко от-
личающиеся от остальной массы
железы. Размер участка уплотнения
может быть большим и меньшим
в зависимости от стадии заболева-
ния.
Дальнейшее обследование больно-
го направлено на выявление мета-
стазов, оценку состояния почек
и мочевых путей, гистологическое
подтверждение опухоли.
Поскольку чаще всего метастазы
рака предстательной железы встре-
чаются в костях и забрюшинных,
тазовых и паховых лимфатических
узлах, то производятся рентгеногра-
фия костей таза, черепа, грудной
клетки, позвоночника; радиоизотоп-
ное сканирование костей; лимфогра-
фия; исследование активности кис-
лой фосфатазы.
Для оценки состояния почек и мо-
чевых путей исследуют есте-
ственный суточный диурез, содержа-
ние креатинина, индикана и моче-
вины в крови, производится экскре-
торная урография с нисходящей ци-
стографией. При этом отмечается,
как правило, асимметричность экта-
зии верхних мочевых путей, а иног-
да и полное отсутствие функции
одной из почек. На цистограммах
выявляются приподнятость дна
и дефект наполнения мочевого
пузыря; на генитограммах — дефор-
мация семенных пузырьков, их асим-
метрия.
„Гистологическое подтверждение
рака может быть получено при

ОПЕРАЦИИ НА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЕ
423
диагностической аспирационной
пункции или биопсии подозри-
тельных участков предстательной
железы, при исследовании срезов
предстательной железы со стороны
уретры с помощью трансуретраль-
ной резекции и при обнаружении ра-
ка в удаленной аденоме предста-
тельной железы.
В настоящее время считается, что
диагноз рака предстательной же-
лезы может быть поставлен лишь
при гистологическом подтвержде-
нии и обнаружении типичных мета-
стазов в костях.
Лечение. Несколько раз меняв-
шиеся представления о способах ле-
чения рака предстательной железы
в настоящее время большинством
урологов мира могут быть сформу-
лированы следующим образом.
Больным в стадии TINQMO показано
оперативное лечение — простатове-
зикулоэктомия при отсутствии об-
щих противопоказаний. В более по-
здних стадиях — при наличии мета-
стазов и прорастании опухоли пред-
стательной железы в окружающие
ткани и при наличии общих проти-
вопоказаний к радикальной опера-
ции в случаях, когда у больных раз-
вивается задержка мочи и по-
стоянные или периодические катете-
ризации мочевого пузыря не приво-
дят к восстановлению мочеиспуска-
ния, — больным выполняются пал-
лиативные операции: трансуре-
тральная электрорезекция, трансве-
зикальная электрорезекция, криоде-
струкция пораженной предстатель-
ной железы.
Рак предстательной железы как
гормонально-зависимая опухоль во
всех случаях должен лечиться с при-
менением эстрогенов и кастрации.
Как и при аденоме предстатель-
ной железы, для обнажения пред-
стательной железы при раке исполь-
зуются промежностный, позадилоб-
ковый внепузырный, чреспузырный,
ишиоректальный, трансректальный
доступы, однако наибольшее рас-
пространение получили позадилоб-
ковый и промежностный доступы.
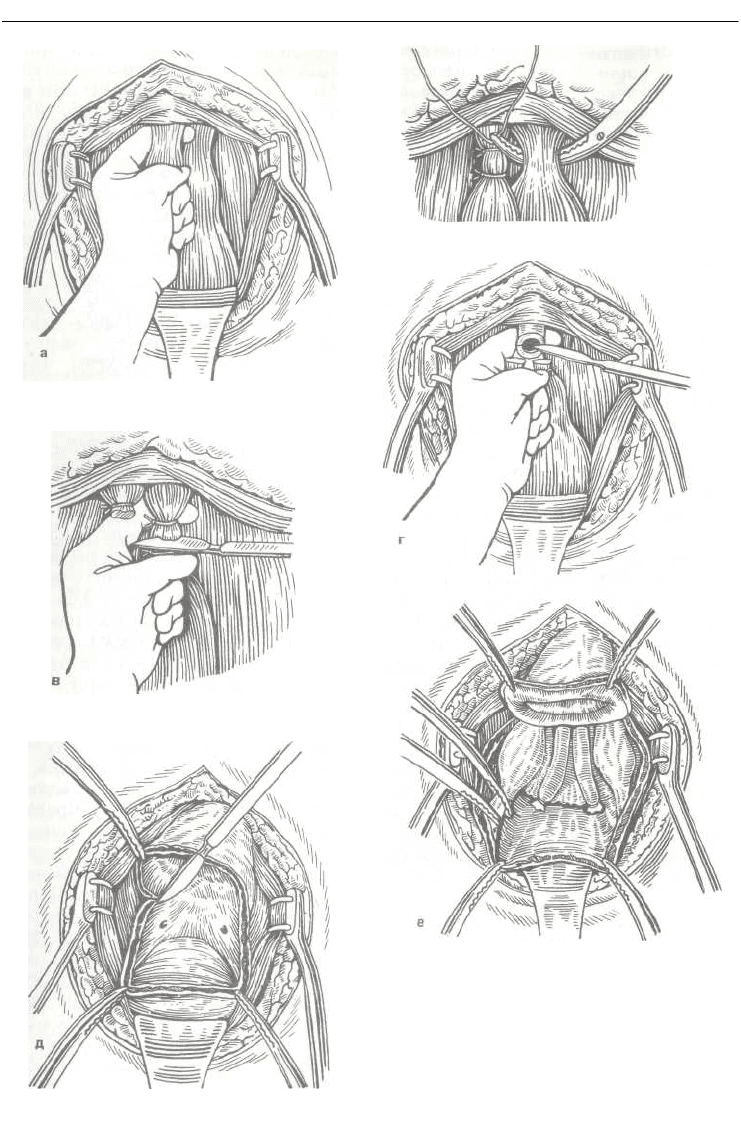
"ТГозадилобковая простатэктомия.
Позадилобковое пространство обна-
жается продольным или дугооб-
разным разрезом кожи передней
стенки живота, и пальпаторно в за-
висимости от наличия пораженных
регионарных лимфатических узлов
и степени подвижности предстатель-
ной железы определяется возмож-
ность выполнения радикальной опе-
рации. После пересечения и перевяз-
ки лобково-предстательных связок
(рис. 254, а —в) поперечно у верхуш-
ки предстательной железы пере-
секают мочеиспускательный канал
(рис. 254, г), что позволяет, захватив
верхушку железы вместе с прокси-
мальной частью уретры, отвести ее
кверху для постепенного тупого от-
слаивания задней поверхности пред-
стательной железы и мочевого пузы-
ря от передней поверхности прямой
кишки. Далее_ поперечно рассекают
переднюю стенку мочевого пузыря
(рис. 254, д), отступив на 1,5 — 2 см
от прощупываемой предстательной
железы; через этот разрез, распро-
страняющийся на левую и правую
боковые стенки пузыря, определяют
устья мочеточников, и ниже их на
1 — 1,5 см заканчивается цирку-
лярный разрез мочевого пузыря
(рис. 254, е). Таким образом, в ру-
ках хирурга оказывается единый
блок, в который входят предста-
тельная железа и шейка мочевого
пузыря и который теперь удержи-
вается в ране верхушками семенных
пузырьков и семявыносящими про-
токами. Семявыносящие протоки
пересекают и перевязывают. Вер-
хушки семенных пузырьков пол-
ностью выделяют и вместе с пред-
стательной железой и шейкой моче-
вого пузыря удаляют. Стенку моче-
вого пузыря п">сле ее сужения ки-
сетными или П-образными швами
сшивают с дистальной частью
уретры на полихлорвиниловом кате-
тере или катетере Фолея, который
424
ОПЕРАЦИИ НА МУЖСКИХ ПОПОВЫХ ОРГАНАХ
254. Этапы позади лобковой простатэктомии.
Объяснение в тексте.

ОПЕРАЦИИ НА ПРЕДСТАТЕПЬНОЙ ЖЕЛЕЗЕ
425
255. Эталь/ формирования трубки из пузыр-
ной стенки при большом диастазе между
уретрой и мочевым пузырем, а — вб/краиеание
лоскута из мочевого пузыря; б — определение длины
лоскута; в — формирование трубки; г — соединение
«формированной» трубки с уретрой.

426
ОПЕРАЦИИ НА МУЖСКИХ ПОПОВЫХ ОРГАНАХ
оставляют в мочевом пузыре на
10—12 дней.
Если из-за большого диастаза со-
единить мочевой пузырь с уретрой
не представляется возможным, то
из передней стенки мочевого пузыря
выкраивают прямоугольный лоскут
шириной 3 — 4 см и длиной, необхо-
димой для ликвидации диастаза; из
этого лоскута формируют трубку,
которую сшивают с дистальной
частью уретры, а дефект в мочевом
пузыре ушивают (рис. 255).
Если диастаз небольшой (1—3 см)
и натяжение после наложения швов
между шейкой пузыря и уретрой
умеренное, для еще большего его
ослабления можно 2 — 3 лигатурами,
проведенными через стенку мочево-
го пузыря, вывести их на промеж-
ность и подержать в натянутом виде
несколько дней, завязав их на коже
промежности.
Операция простатэктомии закан-
чивается дополнительным дрениро-
ванием мочевого пузыря через над-
лобковую область.
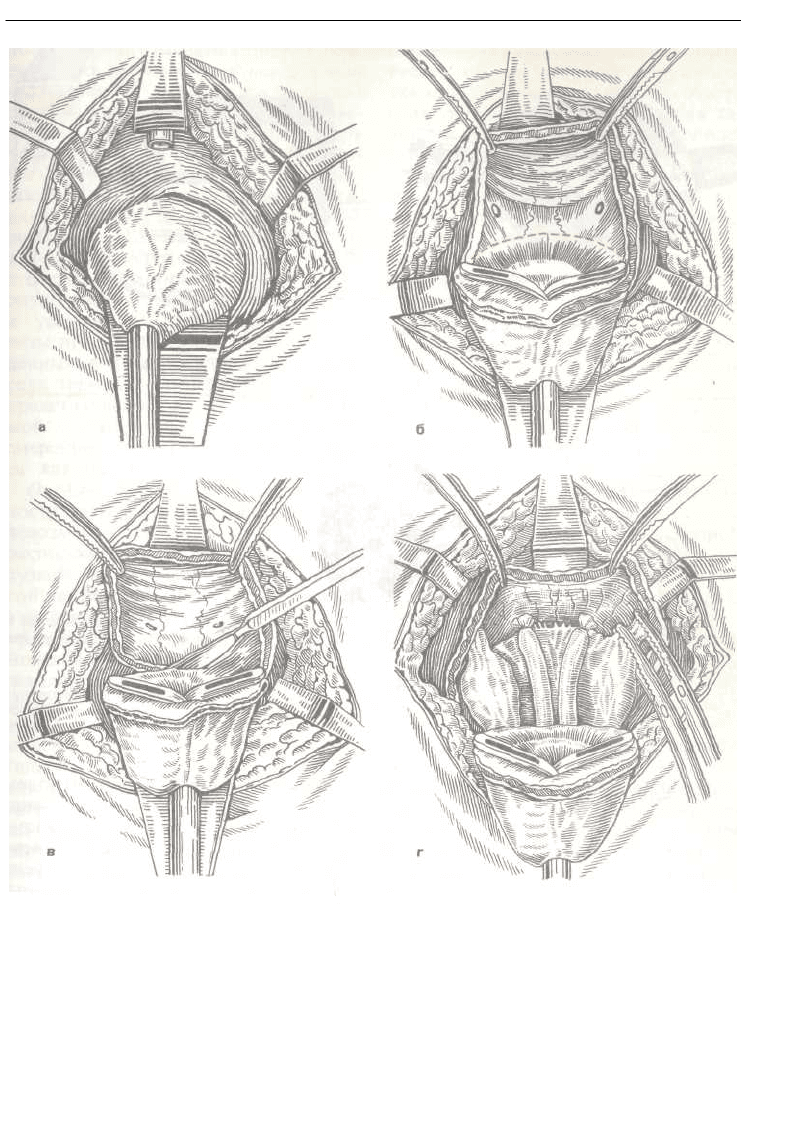
Промежностная простатэктомия.
Положение больного — на столе
с согнутыми и разведенными в сто-
роны ногами на специальных под-
ставках. Разрез кожи и доступ к же-
лезе — как при аденомэктомии. По-
сле рассечения сухожильного центра
и ректоуретральной мышцы удается
проникнуть в пространство между
задней поверхностью предстатель-
ной железы и передней стенкой пря-
мой кишки. Далее перепончатую
часть уретры у основания предста-
тельной железы пересекают, и через
пузырный конец ее в мочевой пузырь
вводят двухлопастный ретрактор
Юнга (рис. 256, а), лопасти которо-
го в мочевом пузыре разводят
в стороны и, потягивая за него, ча-
стично выводят предстательную же-
лезу вместе с шейкой мочевого
пузыря в рану. Тракцией железы
вверх и кнаружи и одновременно от-
тягиванием крючком прямой кишки
вниз достигается мобилизация за-
дней поверхности предстательной
железы, семенных пузырьков и ам-
пул семявыводящих протоков.
Наоборот, тракцией предстатель-
ной железы книзу и кнаружи удается
обнажить переднюю поверхность
предстательной железы и мочевого
пузыря и частично мобилизовать
и их боковые стенки. Далее, выпя-
тив переднюю стенку мочевого
пузыря одной браншей ретрактора
Юнга, проводят поперечный разрез
стенки мочевого пузыря, отступя
1 см от верхней части краниальной
поверхности предстательной железы
и далее — боковых стенок (рис. 256,
б). Через образовавшееся окно в мо-
чевом пузыре отыскивают устья мо-
четочников и ниже их на 1 см отсе-
кают заднюю стенку мочевого
пузыря (рис. 256, в). Далее, захватив
двумя зажимами край задней стенки
мочевого пузыря, ее подтягивают
кверху, что позволяет тупо и частич-
но остро выделить семенные пузырь-
ки и ампулы, пересечь и перевя-
зать семявыносящие протоки (рис.
256, г) и удалить предстательную
железу вместе с шейкой мочевого
пузыря и семенными пузырьками.
Следующий этап операции — мо-
делирование шейки мочевого пузы-
ря и сшивание ее с дистальной
частью уретры, как правило, на по-
лихлорвиниловой трубке или катете-
ре Фолея. Рану дренируют. Катетер
удаляют на 10— 12-й день.
Осложнения и особенности после-
операционного периода. Наиболее час-
тым осложнением при простатэк-
томии является повреждение моче-
точников и прямой кишки. Для
предупреждения повреждения моче-
точников сразу после вскрытия
мочевого пузыря в них следует вве-
сти мочеточниковые катетеры или
тонкие полихлорвиниловые трубоч-
ки.
Учитывая, что после операции не-
редко развиваются отек слизистой
оболочки мочевого пузыря и сдавле-
ние устьев мочеточников, мочеточ-
ОПЕРАЦИИ НА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЕ
427
256. Этапы промежностной
простатэктомии Объяснение в тексте.
никовые катетеры целесообразно
оставить мочеточниках на 2 — 3 в
дня, выведя их дистальные концы
через ограниченный прокол передней
стенки мочевого пузыря.
При повреждении прямой кишки
дефект в ее стенке ушивают.
Среди других осложнений отме-
чаются недержание мочи, стрикту-
ра уретропузырного анастомоза, ос-
теит лобковых костей.
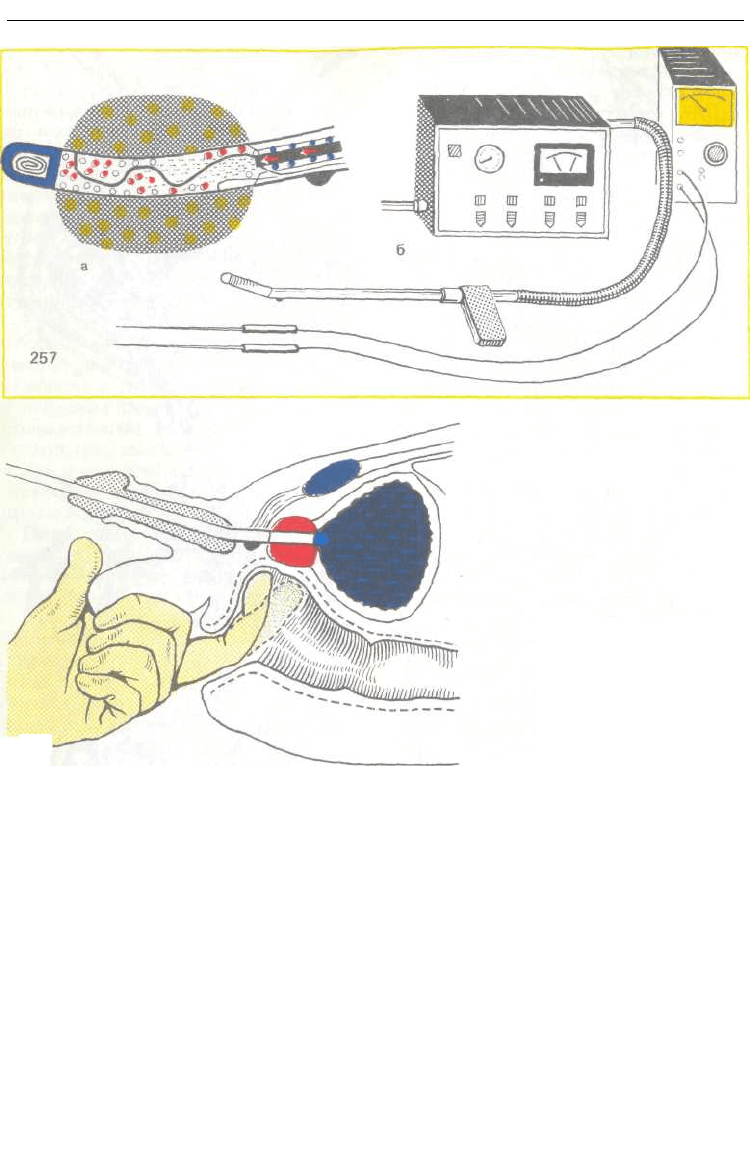
Криодеструкция аденомы и рака
предстательной железы. Кр де-ио
струкция аденомы и рака предста-
тельной железы основана на бы-
стром замораживании тканей с по-
мощью специального зонда (рис.
257), в результате чего наступает не-
ОПЕРАЦИИ НА МУЖСКИХ ПОЛОВЫХ ОРГАНАХ
кроз прилежащих к рабочей части
инструмента тканей новообразова-
ния с последующим их отторжением
и обеспечением более свободного
оттока мочи по уретре.
Техника криодеструщии. В на-
стоящее время существуют три ос-
новных вида криодеструкции при
новообразованиях предстательной
железы: 1) «слепая» криодеструк-
ция — без визуального контроля; 2)
криодеструкция на открытом моче-
вом пузыре; 3) эндоскопическая
криодеструкция.
Обезболивание — нейролептаналге-
зия с местным обезболиванием
уретры раствором тримекаина.
Перед операцией под контролем
пальца, введенного в прямую киш-
ку, в толщу предстательной железы
со стороны промежности слева
и справа от бульбозного отдела
уретры, вводят две иглотермопары,
с помощью которых определяют
температуру ткани железы во время
ее охлаждения.
«Слепая» криодеструкция осу-
ществляется без визуального кон-
троля расположения криодеструк-
тора. Ориентиром его местонахожде-
ния является «пуговка» на нижней
части - инструмента, находящаяся
в 17 мм от активной (рабочей) части
инструмента и относительно сво-
257. Схема криозонда (а
)
и
общий вид аппарата дня
криодеструкции (б).
258. Схема распопожения
криозонда в мочевом пузыре
и предстатепьной жепезе.
258

ОПЕРАЦИИ НА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЕ
429
бодно прощупываемая перед ме-
стом его вхождения в каудальную
часть железы пальцем со стороны
прямой кишки (рис. 258). Перед вве-
дением криозонда мочевой пузырь
опорожняют и заполняют газом
(воздухом, кислородом). Длитель-
ность холодовой экспозиции соста-
вляет обычно 20 мин — два охлаж-
дения по 10 мин с интервалом
в 5 —7 мин. Критериями для оценки
степени промораживания тканей
опухоли являются ощущение холода
и уплотнения предстательной же-
лезы при ощупывании пальцем, вве-
денным в прямую кишку, и показа-
тели тканевой температуры в толще
предстательной железы, определяе-
мой с помощью термопар. После
операции в мочевой пузырь вводится
катетер Фолея на 272 — 3 нед.
Осложнения. Существенными не-
достатками этой операции являются
невозможность визуальной оценки
расположения криозонда в мочевом
пузыре и степени замораживания
той части аденомы, которая вдается
в мочевой пузырь. Кроме того, при
этом виде криодеструкции на дне
мочевого пузыря за время операции
скапливается некоторое количество
мочи, которая, замерзая, влечет за
собой некроз слизистой оболочки
мочевого пузыря, иногда на значи-
тельном участке, вплоть до вовлече-
ния в зону некроза области устьев
мочеточников со всеми вытекающи-
ми отсюда последствиями. Наибо-
лее серьезные осложнения в виде па-
рауретральных абсцессов, недержа-
ния мочи и другие чаще встречаются
именно при «слепой» криоде-
струкции. Наконец, при «слепой»
криодеструкции освобождение моче-
вого пузыря от некротических масс
крайне болезненно и нередко тре-
бует многократной катетеризации
и применения металлического эва-
куатора.
Криодеструкция при от-
крытом мочевом пузыре.
При этом виде оперативного вме-
шательства криозонд может быть
введен как со стороны наружного,
так и со стороны внутреннего отвер-
стия уретры. Режим охлаждения та-
кой же, как и при «слепой» криоде-
струкции, однако отсутствие мочи
на дне мочевого пузыря (пузырь по-
стоянно осушается) и возможность
визуального контроля за ходом воз-
действия значительно снижают ко-
личество осложнений. Кроме того,
преимущество этого вида криоде-
струкции состоит в том, что после
операции в мочевом пузыре времен-
но (как правило, на 3 — 4 нед) оста-
вляется силиконовый, латексный
или резиновый дренаж достаточно
большого диаметра (с внутренним
просветом до 0,7 см), через который
происходит отхождение из мочевого
пузыря некротических масс.
Надлобковый мочепузырный
свищ спустя 3 — 4 нед заживляется
обычным способом — постепенной
заменой более толстой трубки на
более тонкую и, при необходимо-
сти, установлением на несколько
дней постоянного катетера.
Для уменьшения послеоперацион-
ного периода через 7 — 10 дней после
криодеструкции могут быть про-
изведены траисуретральная электро-
резекция опухоли предстательной
железы и отмывание резециро-
ванных кусочков ткани. Этот ва-
риант операции трансуретральной
электрорезекции проходит бескров-
но и способствует более легкому
для больного удалению некротизи-
рованных участков опухоли после ее
криодеструкции.
Эндоскопическая крио-
деструкция новообразо-
ваний п р едстат ел ь н о й же-
лезы. Этот вид криодеструкции
(рис. 259) позволяет осуществлять
замораживание опухоли предстатель-
ной железы либо при уже наложен-
ной ранее эпицистостоме, либо при
ее осуществлении во время опера-
ции. При отсутствии эпицистостомы
предварительно, по уретральному
