Трешкур Т.В., Камшилова Е.А., Гордеев О.Л. Электрокардиостимуляция в клинической практике
Подождите немного. Документ загружается.

чувствительности предсердного канала оказалось неэффективным. При смене режима
DDD на режим VDD на фоне синусового ритма с частотой 55 в 1 мин наблюдалась
стимуляция желудочков с базовой частотой 60 в l мин (АВ диссоциация). Эта
невыгодная в гемодинамическом отношении ситуация была корригирована путем
перепрограммирования базовой частоты ЭКС и функции гистерезиса (50 и 40 в 1 мин -
соответственно).
Этой демонстрацией мы хотим еще раз подчеркнуть важность регулярного
наблюдения квалифицированного кардиолога за пациентом с искусственным водителем
ритма с целью адекватной клинической оценки состояния больного (в покое и при
нагрузке), индивидуального подбора программируемых параметров ЭКС,
своевременной их коррекции, что необходимо для оптимального использования
возможностей электротерапии и тем самым сохранения, продления и улучшения
качества жизни пациента. Повторяем, путем соответствующего перепрограммирования
ЭКС можно устранить около 80% нарушений электростимуляции и/или
чувствительности, возникающих в процессе наблюдения [46].
Основные осложнения при электрокардиостимуляции
Позвольте лишь упомянуть о некоторых из них. Так как с большинством
осложнений чаще встречаются кардиохирурги, то эти вопросы подробнее
рассматриваются в специальной литературе. Следует заметить, что точный выбор
показаний и подготовка к оперативному вмешательству с квалифицированной бригадой
в хорошо технически оснащенной операционной повышают безопасность для пациента
и уменьшают возможность и тяжесть осложнений [16, 17]. Вот некоторые из возможных
осложнений электрокардиостимуляции:
I. Отсутствие захвата (неэффективная стимуляция), постоянное или преходящее.
Дислокация электрода, синдром Твидлера (Twiddler), нарушение целостности изоляции
электрода или коннектора, перелом электрода, перфорация сердечной стенки
электродом, повышение порога стимуляции (блокада выхода - «exit-block»), стимуляция
в рефрактерном периоде, гематома или воздух в ложе ЭКС.
II. Отсутствие стимулов. Ингибированный режим (частота спонтанного ритма
превышает базовую частоту стимуляции), нарушение контакта электрода с ЭКС,
перелом электрода, истощение батареи ЭКС, поломка в схеме ЭКС, чрезмерная
чувствительность («гиперсенсинг»).
III. Отсутствие чувствительности («гипосенсинг»). Низкая амплитуда и/или
скорость нарастания эндокардиального сердечного сигнала, дислокация электрода,
нарушение целостности изоляции электрода, перелом электрода, нарушение контакта в
коннекторе, поломка усилителя сенсинга ЭКС, сливные и псевдосливные комплексы,
конкурирующая стимуляция, гематома или воздух в ложе ЭКС, фибрилляция
предсердий при предсердной электростимуляции.
IV. Повышенная чувствительность («гиперсенсинг»). Детекция зубцов Т или Р
желудочковым каналом ЭКС, детекция зубцов R предсердным каналом ЭКС, частичный
перелом электрода, близкий контакт предсердного и желудочкового электродов,
миопотенциальное ингибирование, электромагнитная интерференция, скрытая
экстрасистолия, плохой контакт в коннекторе.
V. Изменение параметров ЭКС. Разгон ЭКС, ЭКС-опосредованная тахикардия,
аритмии, конец срока службы ЭКС, нарушение функции сенсора, изменение
последовательности предсердного и желудочкового стимулов (перепутаны соединения
электродов с ЭКС, перекрестная детекция).
VI. Отсутствие клинического ответа на электрокардиостимуляцию. Низкий
сердечный выброс, синдром ЭКС, застойная сердечная недостаточность, аритмии,
стенокардия, стимуляция грудных мышц.

VII. Инфекционные осложнения. Нагноение ложа ЭКС, пролежень ЭКС или
электрода, сепсис.
Нарушения ритма у больных с электрокардиостимуляторами
У пациентов с имплантированными электрокардиостимуляторами можно
встретиться практически с любым из известных предсердных и желудочковых
нарушений сердечного ритма, включая фибрилляцию желудочков. По ходу изложения
нашего материала многие из них мы уже рассматривали. Мы придерживаемся точки
зрения С.С. Григорова с соавт. [5] о том, что все встречающиеся у больных с
электрокардиостимуляторами аритмии необходимо четко разделить на аритмии,
связанные с кардиостимуляцией и аритмии, не зависящие от нее. Это разделение
принципиально важно, так как от верно установленного генеза нарушения сердечного
ритма у больного с ЭКС зависит правильный выбор терапии.
Например, термин «пейсмекерная аллоритмия», которую впервые описал в 1967
г. A.J. Castellanos применительно к кардиостимуляции, означал, что за навязанными
желудочковыми комплексами с определенной регулярностью следуют комплексы
синусового происхождения. Однако необходимо заметить, что суправентрикулярный
вид комплексов не всегда свидетельствует об их синусовом происхождении. При
нечеткой визуализации зубца P (когда он «прячется» в зубце Т) и сохраненном ВА
проведении можно ошибочно принять за синусовый ритм ретроградную активацию
предсердий.
Вентрикулоатриальное проведение часто встречается при электростимуляции,
особенно в режиме VVI. На фрагменте ЭКГ (рис. 63) мы видим (-) Р во II, III и aVF
отведениях с ВА проведением 1:1, расположенные на одинаковом расстоянии от начала
комплекса QRS. При сохраненном АВ проведении импульс может вызвать повторное
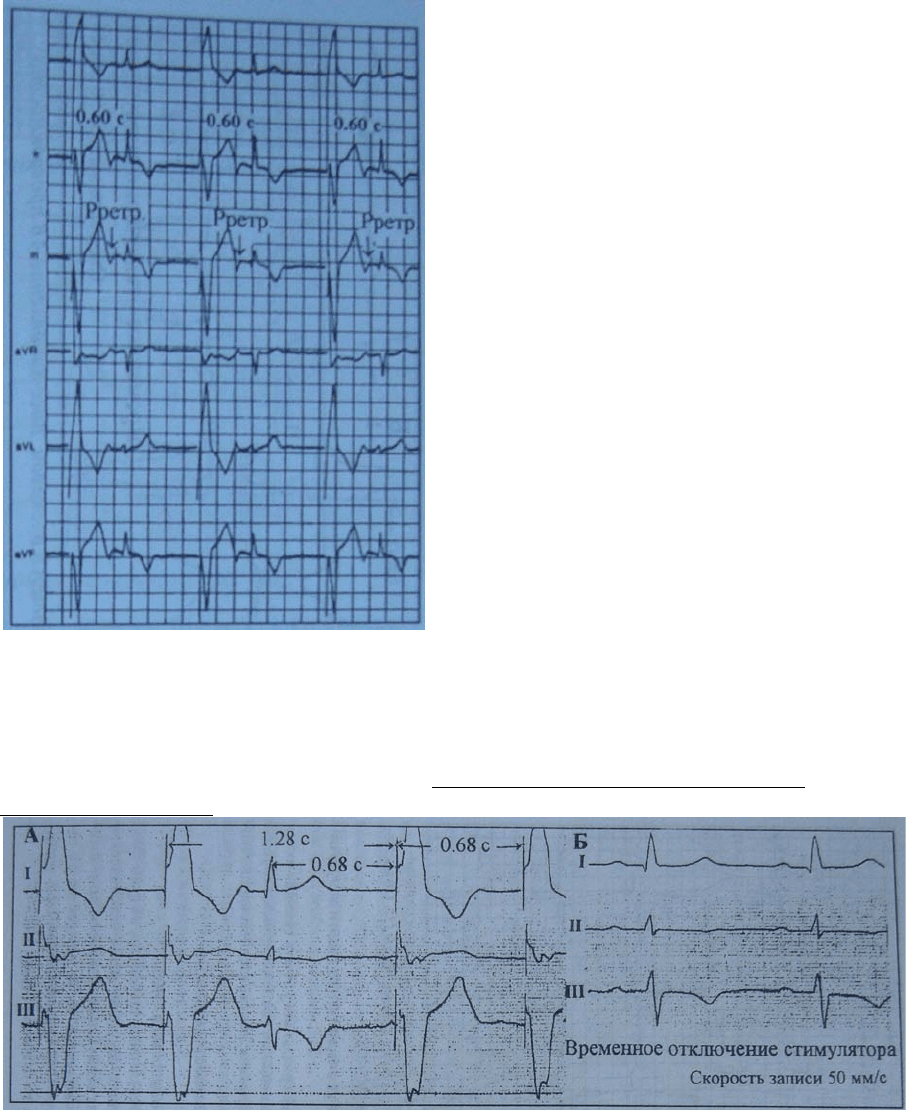
сокращение желудочков или «эхо-комплекс». На рис. 64 после каждого искусственного
желудочкового комплекса регистрируются спонтанные комплексы QRS, которым
предшествуют отрицательные зубцы Р в отведениях II, III, aVF. Интервал сцепления
между стимулированным и реципрокным комплексом QRS стабилен и равен 0,60 с.
Рис. 63. Фрагмент ЭКГ с ретроградными зубцами P (помечено стрелками).
Григоров С.С. с соавт., подробно останавливаясь в своей монографии [5] на
нарушениях ритма, обусловленных именно электростимуляцией, предлагают
использовать в этих случаях термин «пейсмекерные реципрокные комплексы»,
подчеркивая их связь со стимуляцией.
Отличить синусовое сокращение от реципрокных «эхо-комплексов» можно по
следующим признакам:
1. Интервал сцепления у реципрокных комплексов более стабильный (при
условии, что нет ВА блокады II степени типа I).
2. В случае синусового ритма стабильность сцепления может быть нарушена при
выполнении небольшой ФН.
3. При временном отключении ЭКС сохраняющийся синусовый ритм
окончательно проясняет картину. Отрицательные волны Р при отключении ЭКС просто
исчезают.
Рис. 64. Реципрокные «эхо-сокращения» на фоне стимуляции [5]. Объяснение в тексте.
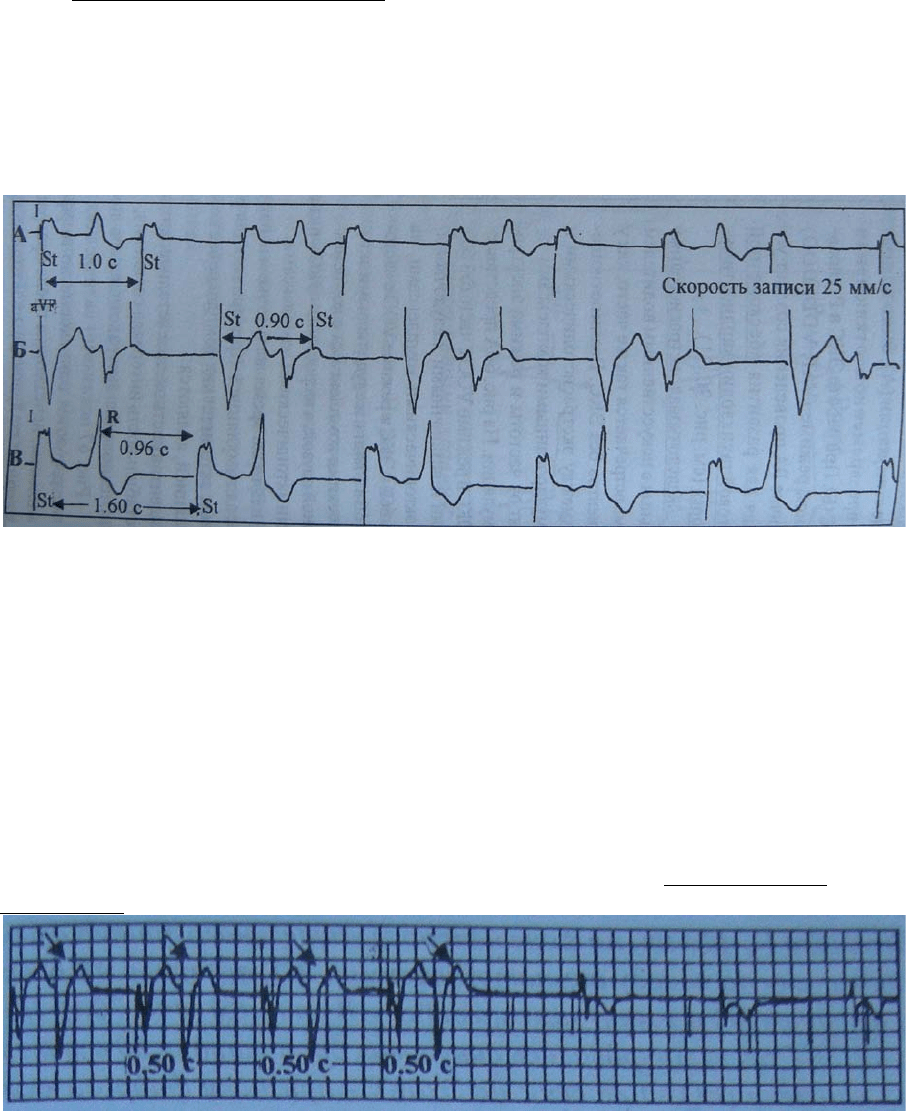
На рис. 65 суправентрикулярное происхождение преждевременных комплексов,
возникающих на фоне стимуляции (А), было доказано при временном отключении ЭКС
(Б). При работе ЭКС в P-управляемом режиме (VAT, VDD, DDD) наличие ВА
проведения создает условия для развития «бесконечной круговой тахикардии
кардиостимулятора» (см. рис. 30, 31).
Рис. 65. Стимуляция в режиме VVI у больного с полной АВ блокадой. Восстановление АВ
проводимости.
Желудочковая экстрасистолия у больных с искусственным водителем ритма
встречается так же часто, как у пациентов без ЭКС. Взаимоотношения между
экстрасистолическими и стимулированными комплексами зависят от частоты и режима
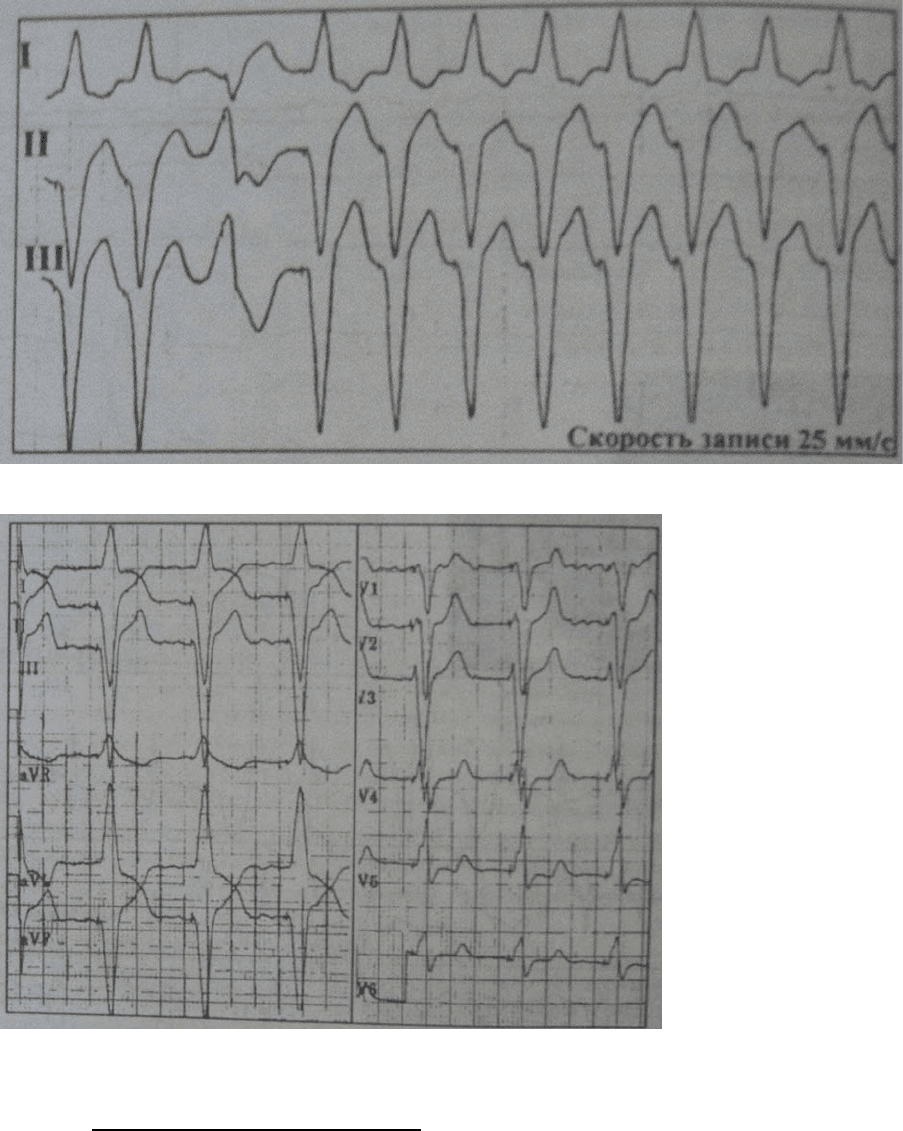
электростимуляции. На рис. 66А представлена ЭКС в режиме VOO с частотой 60 в 1 мин
и вставочными желудочковыми эктопическими комплексами, на рис. 66Б - ЭКС в
режиме VOO с частотой 66 в 1 мин и желудочковыми эктопическими комплексами с
компенсаторной паузой, а на рис. 66В - ЭКС в режиме VVI с частотой 63 в 1 мин и
желудочковыми эктопическими комплексами.
Рис. 66. Фрагменты ЭКГ больных с желудочковой экстрасистолией и ЭКС.
В то же время желудочковые нарушения ритма могут быть связаны именно со
стимуляцией. Критериями для распознавания «пейсмекерных желудочковых
эктопических комплексов», т.е. комплексов, обусловленных кардиостимуляцией,
являются:
• идентичность экстрасистолических комплексов навязанным;
• стабильность интервала сцепления;
• исчезновение экстракомплексов после отключения ЭКС.
Рис. 67 показывает наличие всех перечисленных признаков: на фоне ЭКС
регистрируются одинаковые по морфологии с искусственными эктопические
комплексы, исчезающие после прекращения стимуляции. Однако термин
«пейсмекерные желудочковые эктопические комплексы» часто употребляется гораздо
шире, чем следует. Даже в литературе [36] приводятся примеры «пейсмекерной
бигеминии» без достаточных на то оснований (рис. 68).
Рис. 67. Желудочковая бигеминия, обусловленная стимуляцией. Объяснение в тексте.
Для проведения дифференциальной диагностики происхождения нарушений
ритма у пациентов с ЭКС необходимы:
• тщательный анализ ЭКГ больных до имплантации стимулятора,
• выполнение функциональных (фармакологических) проб,
• регистрация внутрипищеводного отведения,
• холтеровское мониторирование ЭКГ,
• временное отключение ЭКС.

Рис. 68. Желудочковая бигеминия у больного с ЭКС [36].
Мы встречали пациентов с искусственным водителем ритма, на ЭКГ у которых
эктопические комплексы были аналогичны тем, что наблюдались и до имплантации
ЭКС. Такой вариант сцепленной формы желудочковой парасистолии мы представляем
на рис. 69.
Рис. 69. Желудочковая бигеминия у больного Г. 42 лет с ЭКС. Объяснение в тексте.
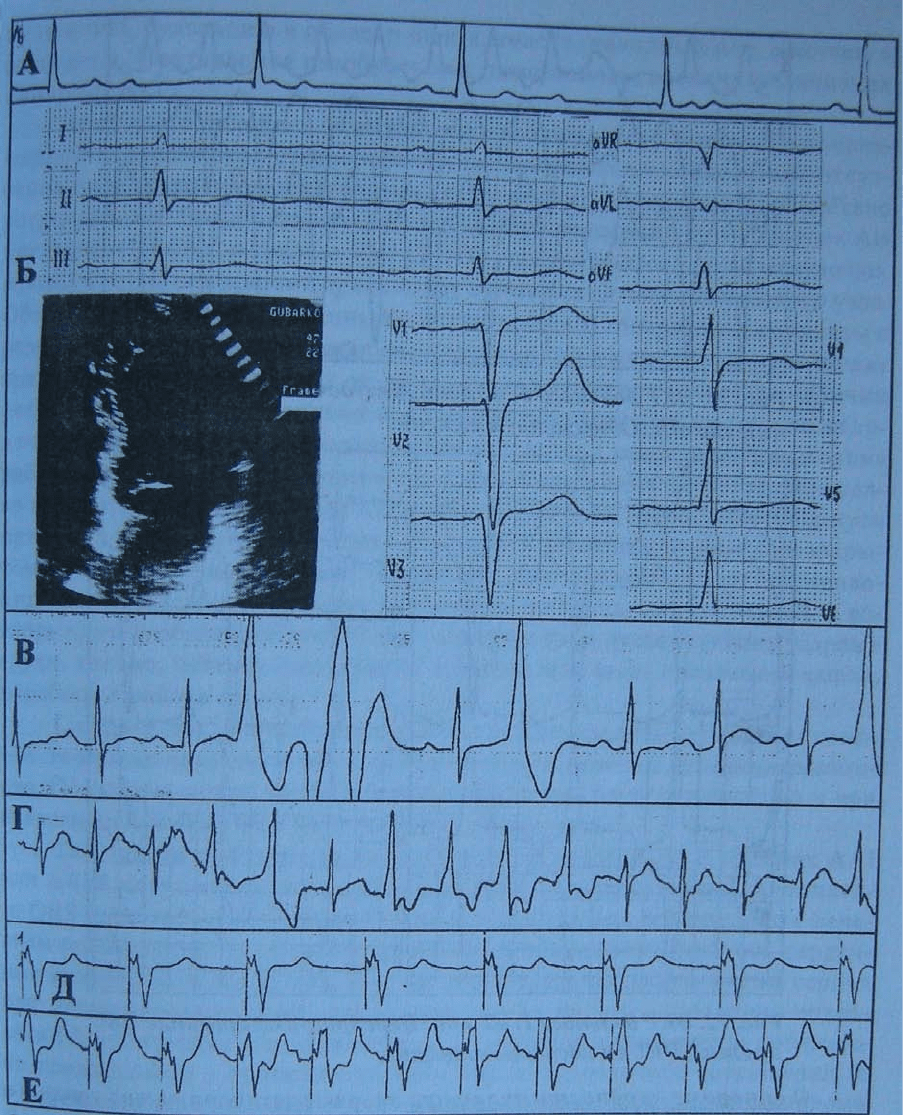
У больного Г., 42 лет, на фоне непродолжительного приема атенолола,
назначенного ему по поводу симпатозависимой ЖТ, возникла АВ блокада III степени с
редким (36 в 1 мин) замещающим АВ ритмом (рис. 70A). После его отмены на ЭКГ
регистрировалась синусовая брадикардия 50 в минуту с АВ блокадой I степени
(PQ=0,26 сек); на ЭхоКГ - признаки фиброза межжелудочковой перегородки (рис. 70Б);
при суточном мониторировании ЭКГ выявлены частые полиморфные желудочковые
эктопические комплексы преимущественно в дневное время (рис. 70В); при выполнении
ВЭМ воспроизводились эпизоды нагрузочной парасистолической ЖТ с частотой 148 в 1
мин (рис. 70Г). В дальнейшем АВ блокада прогрессировала, поэтому было решено
имплантировать пациенту ЭКС (DDD). Рис. 70Д демонстрирует Р-управляемую
желудочковую стимуляцию в покое, рис. 70Е - при ФН. В течение последующих 7 лет
пациент наблюдался и лечился на кафедре факультетской терапии, чувствовал себя
относительно удовлетворительно.
При последнем обращении и регистрации ЭКГ (рис. 71) обнаружена
фибрилляция предсердий неизвестной давности с тахисистолией желудочков
(f-управление), на фоне которой появились признаки сердечной недостаточности. ЭКС
был перепрограммирован (рис. 72) в режим DVI (VVI при фибрилляции предсердий). При
этом на ЭКГ регистрировалась стойкая желудочковая бигеминия (см. рис. 69).
Поскольку морфология желудочковых эктопических комплексов (парасистолической
природы) в одних и тех же отведениях ЭКГ была идентична тем, которые
наблюдались у пациента до имплантации ему ЭКС, то связь парасистол со
стимуляцией можно исключить. Мы еще раз убедились в целесообразности сохранения
архива ЭКГ, а главное - в необходимости совместного ведения таких больных
кардиологом и кардиохирургом-аритмологом. Пациенту был назначен амиодарон
(амиокардин, KRKA) на фоне приема которого полностью исчезли желудочковые
аритмии.
Рис. 70. Фрагменты ЭКГ больного Г. 42 лет в различные периоды наблюдения. А.
Преходящая АВ блокада III степени. Б. ЭКГ после отмены кордарона. В. Фрагмент
суточного мониторирования ЭКГ. Г. На высоте ВЭМ. Д. После имплантации ЭКС (DDD).
Е. ВЭМ на фоне лечения. Объяснение в тексте.
Синдром электрокардиостимулятора
Итак, стимулятор имплантирован. Хочется думать, что проблемы пациента
должны быть таким образом решены. Но как вы успели заметить на достаточно
многочисленных примерах, в некоторых случаях существенного клинического
улучшения не отмечается, даже если показания к постановке ЭКС относились к I классу
(абсолютные показания). Различные исследования свидетельствуют, что многие ЭКС
приносят лишь симптоматическое улучшение и, может быть, более высокое качество
жизни [46]. К сожалению, на сегодняшний день еще не существует идеального ЭКС,
который совершенно адекватно обеспечивал бы хронотропные потребности организма у
различных групп пациентов при разнообразной физической и умственной деятельности.
Рис. 71. ЭКГ больного Г. 42 лет. Желудочковая бигеминия на фоне ФП. Объяснение в
тексте.
Рис. 72. ЭКГ больного Г. 42 лет. Перепрограммирование ЭКС в режим DVI. Объяснение в
тексте.
О синдроме кардиостимулятора впервые заговорили еще тридцать лет назад,
обратив внимание на возникающую у пациентов с эффективной однокамерной
желудочковой стимуляцией «странную» клиническую симптоматику: предобморочные
состояния, обмороки, головокружение, головную боль, утомляемость, усталость,
слабость, разнообразные боли или дискомфорт в области грудной клетки, челюстях,
шее, сердцебиение, одышку при ФН, пульсацию в области шеи и живота, холодный пот,
приливы к лицу и т.д. Постараемся разобраться в патофизиологических механизмах
синдрома ЭКС.
Чаше всего подобная симптоматика наблюдается у больных с однокамерной
желудочковой стимуляцией и расценивается как следствие отсутствия синхронизации
предсердно-желудочковых сокращений вследствие ретроградного ВА проведения и
сокращения предсердий при закрытых АВ клапанах. При ЭКС в режиме VVI (VOO)
стимулируются только желудочки, а возбуждение предсердий происходит в ответ на
сигналы синусового узла. Оба пейсмекера (искусственный и естественный) генерируют
импульсы с разной частотой, отчего сокращения предсердий и желудочков происходят
вразнобой, независимо друг от друга, иногда одновременно. При наличии
ретроградного ВА проведения предсердия сокращаются уже после желудочков (см. рис.
63, 64). Возникающая вследствие этого десинхронизация работы камер сердца приводит
к тому, что сокращения предсердий нередко происходят при закрытых АВ клапанах, и
кровь забрасывается в пути притока к предсердиям, повышая давление в легочных
венах, а при закрытом трикуспидальном клапане - в яремных и печеночных венах. Это
приводит, во-первых, к уменьшению сердечного выброса, снижению АД, а во-вторых,
из-за обратного тока крови - к ощущениям пульсирующих ударов в груди, голове,
чувству распирания в голове или шее, появлению кашля, перебоев в работе сердца.
Синдром ЭКС в широком смысле можно определить как наличие
соответствующих признаков и/или симптомов при наличии АВ десинхронизации.
Последняя может иметь место не только при желудочковой, но и при предсердной и
даже при двухкамерной стимуляции.
Так, при искусственном ритмовождении предсердий в режимах ААI или AAIR
могут наблюдаться длинные интервалы от стимула до комплекса QRS (условно -
«интервалы PQ»). Связано это может быть либо с лечением препаратами,
ухудшающими АВ проведение (антиаритмики, сердечные гликозиды и т.д.), либо со
значительным учащением ритма сердца при частотно-адаптивной стимуляции, когда
вместо укорочения интервала PR происходит его удлинение, что приводит к сближению
по времени предсердного и предшествующего ему желудочкового сокращений, и в
результате наступающей АВ десинхронизации - к развитию синдрома
кардиостимулятора.
При двухкамерной стимуляции, например, при ЭКС в режимах VAT и VDD, в
случае формирования СА блокады или значительного урежения частоты синусового
ритма (меньше нижнечастотного предела ЭКС) возникает стимуляция в режиме
соответственно VOO или VVI с последующим развитием синдрома кардиостимулятора.
Аналогичные последствия могут быть при утрате функции синхронизации при режимах
«Р-управления», если произойдет нарушение предсердной чувствительности,
дислокация или поломка предсердного электрода.
Использование режимов DDI и DDIR тоже может привести к синдрому ЭКС, так
как при этих режимах не может осуществляться Р-управляемая стимуляция. Другими
словами, не происходит инициирования (запуска) желудочковых стимулов, если частота
синусового ритма превышает программированную (при DDI) или сенсор-управляемую
(при DDIR) частоту желудочковой стимуляции. А это приводит к возникновению
периодов АВ десинхронизации.
Во многих случаях развитие синдрома ЭКС связывают с наличием ретроградного
ВА проведения желудочковых импульсов, меняющего физиологическую
последовательность сокращений камер сердца на обратную. Ретроградное ВА
проведение наблюдается у 66-80% пациентов с нормальной АВ проводимостью, у 2/3
больных с уни- и бифасцикулярной блокадой, в 20% случаев при антероградной
внутриузловой АВ блокаде II ст., в 36% - при антероградной АВ блокаде II ст. на уровне
пучка Гиса, а 15% - при полной антероградной дистальной АВ блокаде [16].
Таким образом, в основе развития синдрома кардиостимулятора лежат
следующие патофизиологические механизмы:
• нарушение физиологической последовательности сокращений предсердий и
желудочков,
• асинхронизм сокращений желудочков,
• вентрикулоатриальное проведение,
• клапанная регургитация,
• аритмии,
• парадоксальные вазопрессорные рефлексы (уменьшение общего
периферического сосудистого сопротивления при низком минутном объёме
кровообращения, когда несинхронизированное предсердное сокращение
вызывает предсердный вазодилатирующий рефлекс (возможно посредством
выброса предсердного натриуретического фактора), обусловленный
стимуляцией ингибирующих вагусных рецепторов предсердной стенки при
растяжении предсердия).
Перечисленное многообразие патофизиологических механизмов соответствует и
разнообразию клинической симптоматики при синдроме ЭКС. Часть симптомов
являются вторичными по отношению к снижению сердечного выброса в результате
желудочковой стимуляции, другие - вторичными по отношению к снижению АД, третьи
- обусловлены увеличением венозного и предсердного давления на фоне желудочковой
ЭКС.
Ведущими клиническими признаками синдрома ЭКС являются:
• артериальная гипотония,
• неврологические расстройства: головокружение, обмороки, общая слабость,
головные боли, снижение зрения и слуха, ночное беспокойство, изменение
психики,
• застойная недостаточность кровообращения: одышка, кашель, сердцебиение,
аритмии, набухание и пульсация шейных вен, увеличение печени, отеки.
Широкий спектр и неспецифическая природа симптомов при синдроме ЭКС
затрудняют правильную их интерпретацию. Неспецифичность симптомов нередко
приводит к тому, что при незначительной выраженности им не придают значения, что
снижает клиническую эффективность электростимуляции и качество жизни пациента.
Синдром ЭКС может возникать как сразу после имплантации, так и в более поздние
сроки.
Больной С., 67 лет, пенсионер. Диагноз: СССУ (брадикардия 35-40 в 1 мин,
интермиттирующая СА блокада с паузами больше 3 сек), клинически проявляющийся
слабостью, головокружением в покое. Во время ВЭМ, выполненной с диагностической
целью, наблюдалось учащение синусового ритма до 80 в 1 мин, переносимость ФН была
относительно удовлетворительной, поэтому за неимением возможности приобрести
двухкамерный ЭКС был имплантирован однокамерный ЭКС (VVI), установлена
частота 60 в 1 мин (рис. 73, верхняя строка).
Самочувствие больного значительно улучшилось, головокружение
прекратилось. Однако через несколько месяцев после операции самочувствие больного
вновь ухудшилось, стала нарастать одышка, появились периодические пульсирующие
удары в голове. При сопоставлении жалоб пациента (по дневниковым записям во время
мониторирования ЭКГ) с электрокардиографической картиной, четко
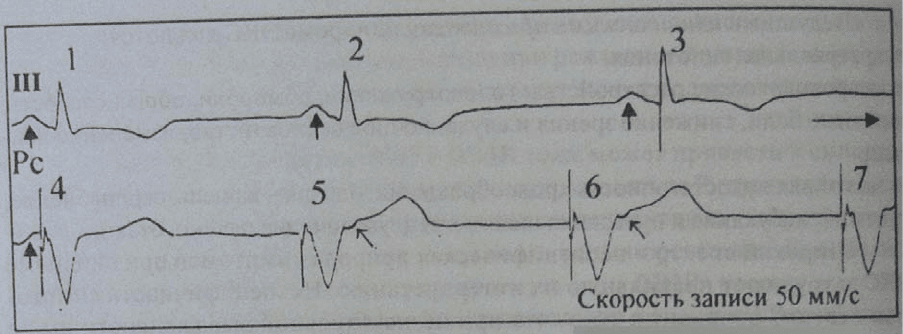
обнаруживалась связь плохого самочувствия с довольно длительными эпизодами
ретроградного (фиксированного) возбуждения предсердий (рис. 73, нижняя строка).
Единственной реальной возможностью помочь больному в данной ситуации была бы
имплантация двухкамерного ЭКС (DDD, а еще лучше - DDDR).
Рис. 73. Фрагмент суточной мониторограммы больного Б. с ЭКС (VVI),
имплантированным по поводу полной АВ блокады. Объяснения в тексте.
Как часто встречается синдром ЭКС? Частота выявления синдрома ЭКС, по
данным литературы, колеблется в больших пределах. Если определять этот синдром как
усугубление или появление одного или более из выше перечисленных симптомов,
клинически он диагностируется более, чем у 80% пациентов. Если использовать более
«жесткое» определение синдрома ЭКС (то есть, синкопе, шок, головокружение,
застойная сердечная недостаточность, кашель) и учитывать только пациентов с
выраженной симптоматикой, частота синдрома ЭКС составит 5-15%. Такой разброс
данных связан с тем, что клиника синдрома имеет расплывчатую картину, у многих
пациентов он протекает «субклинически». Например, при замене ЭКС типа VVI на DDD
выясняется, что даже асимптомные до этого пациенты на фоне двухкамерной
стимуляции чувствуют себя значительно лучше. Поэтому диагностика синдрома ЭКС
требует высокой степени внимательности доктора к жалобам пациента.
Желание разобраться и правильно интерпретировать симптомы может быть
осуществимо только с помощью функциональных методов диагностики. Например,
ВЭМ и суточное мониторирование ЭКГ выяснят, что «скрывается» за многими
жалобами, в частности, связанными с ФН, так как частота стимуляции может оказаться
недостаточной или, наоборот, чрезмерной (при частотно-адаптивной стимуляции).
Корреляция симптоматики с обнаруженными эхо-комплексами, наличие ретроградного
ВА проведения могут документировать и объяснить ряд субъективных проявлений:
головную боль, ощущение распирания в голове и др. Полезно также измерять
артериальное давление в горизонтальном и вертикальном положениях пациента.
Важность АВ десинхронизации как основного фактора синдрома ЭКС признается
большинством исследователей [42, 46, 47].
С целью профилактики развития синдрома ЭКС целесообразно выявление лиц с
высоким риском его возникновения. Для этого перед имплантацией кардиостимулятора
проводится тестирование пациентов путем выявления у них ретроградного ВА
проведения, а также оценка динамики АД на фоне стимуляции желудочков. Пациентам
с высоким риском развития синдрома ЭКС должна проводиться имплантация ЭКС в
режимах, обеспечивающих АВ синхронизацию.
Частотная адаптация при однокамерной желудочковой стимуляции не спасает от
синдрома ЭКС. Опасность его развития при стимуляции в режиме VVIR даже больше,
