Тимофеев А.А. Руководство по челюстно-лицевой хирургии и хирургической стоматологии
Подождите немного. Документ загружается.


А.А, Тимофеев. 'Руководство по челюстно-лицевой хирургии и хирургической стоматологии"
25. НЕОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ СЛЮННЫХ ЖЕЛЕЗ
25.1. ОСТРЫЕ СИАЛАДЕНИТЫ
® Эпидемический паротит
® Гнойно - некротический паротит
® Лимфогенный паротит
® Контактный сиаладенит
® Сиаладенит, вызванный внедрением инородного тела в проток железы
25.2. ХРОНИЧЕСКИЕ СИАЛАДЕНИТЫ
® Паренхиматозный паротит
® Склерозирующий субмаксиллит
® Калькулезный сиаладенит
® Посттравматический сиаладенит
® Сиалодохит
® Специфические сиаладениты
25.3. СИАЛОЗЫ
25.4. СИНДРОМЫ С ПОРАЖЕНИЕМ СЛЮННЫХ ЖЕЛЕЗ
® Синдром Шёгрена
® Болезнь Микулича
® Саркоидоз слюнных желез
® Доброкачественное лимфоэпителиальное поражение
25.5. КИСТЫ СЛЮННЫХ ЖЕЛЕЗ
® Кисты малых слюнных желез
® Кисты подъязычной железы
® Кисты околоушных желез
® Кисты поднижнечелюстной железы
® Кисты главных выводных протоков больших слюнных желез
25.6. НАРУЖНЫЕ СЛЮННЫЕ СВИЩИ
579
580
581
583
587
588
589
589
593
594
603
604
608
609
612
612
615
616
616
618
618
619
622
623
624
624
25.1. ОСТРЫЕ СИАЛАДЕНИТЫ
Сиаладенит (sialadenitis; сиал- + греч. aden - железа + -um) - воспаление слюнной желе-
зы. Являются одним из наиболее распространенных заболеваний слюнных желез. Клинические
проявления сиаладенитов многообразны. Это зависит от этиологии, локализации воспалитель-
ного процесса в той или иной железе, реактивности организма, сопутствующих заболеваний,
возраста больного и других факторов.
В зависимости от характера клинического течения сиаладениты делятся на две группы:
острые и хронические. Воспалительный процесс наиболее часто развивается в околоушной и
поднижнечелюстной железах, реже - в подъязычной железе и малых слюнных железах слизи-
стой оболочки полости рта.
На основании этиологических и патогенетических факторов целесообразно различать
следующие клинические формы острого сиаладенита (по И.Ф. Ромачевой и соавт., 1987):
Острый вирусный сиаладенит:
— вызванный вирусом эпидемического паротита;
— вызванный вирусом гриппа;
— вызванный другими вирусами (цитомегалии, герпеса и др.).
Острый бактериальный сиаладенит:
— возникший при острых инфекционных заболеваниях;
— в послеоперационном периоде;
— возникший при кахексии, сердечно - сосудистой недостаточности и других общих хро-
нических заболеваниях, нарушающих трофику тканей;
— лимфогенный (паротит Герценберга);
— контактный (при флегмоне в прилежащих к железе областях);
— при попадании инородного тела в протоки слюнных желез (исключая слюнные камни).
В зависимости от клинических проявлений острого сиаладенита выделяют три степени
тяжести его течения: легкая, средняя, тяжелая.
579

25. НЕОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ СЛЮННЫХ ЖЕЛЕЗ
<8> Эпидемический паротит
Эпидемический паротит является острым инфекционным заболеванием, которое вы-
зывается фильтрующимся вирусом, последний впервые был выделен в 1934 г. Джонсоном и Э.
Гудпасчером. Характеризуется воспалением больших слюнных желез. При типичной клиниче-
ской форме заболевания поражаются околоушные железы - в 85,1%, реже - поднижнечелюст-
чые - в 10% и подъязычные - в 4,9% случаев (В.Н. Реморов, 1961). При атипичной форме забо-
левания околоушные железы в воспалительный процесс не вовлекаются. Вирус эпидемическо-
го паротита кроме ткани слюнных желез и слюны находится в спинномозговой жидкости, в
нервной ткани и некоторых органах (мышце сердца, поджелудочной железе, яичках и их при-
датках).
Болеют чаще дети, реже - взрослые. Наиболее часто болеют дети в возрасте 5-6 лет и в
раннем школьном возрасте. Особенностью паротита является то, что это заболевание распро-
страняется во время эпидемических вспышек. Больные являются источником заражения и рас-
пространения болезни. Однако в некоторых случаях выявить контакт с больным не всегда воз-
можно. Описаны бессимптомные формы эпидемического паротита, которые выявляются только
при вирусологическом обследовании больного (В.Н. Реморов, 1961).
Заражение происходит капельным путем. Вирус с капельками слюны проникает в орга-
низм через слизистую оболочку носа, полость рта, нёбные миндалины и конъюктиву глаза.
Инкубационный период колеблется от 11 до 23 дней. В зависимости от тяжести клиниче-
ских проявлений заболевания различают три его формы: легкая, средней тяжести и тяжелая.
А также выделяют неосложненные и осложненные клинические формы течения процесса
Клиника. Заболевание характеризуется острым началом. Вначале может увеличиться
только одна околоушная железа. Припухлость появляется на фоне резкого повышения темпе-
ратуры до 38-39°С. Затем температура тела несколько снижается и через 1-2 дня припухает и
другая околоушная железа. Увеличение железы вновь сопровождается резким повышением
температуры.
Постоянным симптомом, который сопровождает заболевание, является боль в увеличен-
ной околоушной железе. В зависимости от тяжести течения эпидемического паротита будет от-
мечаться разная выраженность клинических симптомов интоксикации (озноб, недомогание, сла-
бость, плохой аппетит, повышение температуры тела, боль в мышцах и суставах и др.). Увели-
ченные околоушные железы заполняют позадичелюстные ямки и приподнимают мочки ушных
раковин. Кожа над припухлостью отечная, в цвете обычно не изменена. Пальпация железы
резко болезненная. Припухлость тестоватой консистенции, без четких границ, флюктуации нет.
Открывание рта затруднено из-за болезненности. Болевые ощущения усиливаются при
жевании, при приеме острой пищи. Имеется симптом Хетчкока (Hatchcock) - болезненность при
надавливании в области угла нижней-челюсти, а также симптом Тресильяна - Мурсона (Tresilian
- Mourson) - гиперемированная кайма слизистой оболочки вокруг устья выводного протока
околоушной железы. Саливация обычно понижена. Из устья выводного протока слюноот-
деление полностью прекращается. Клинические проявления эпидемического паротита вариа-
бельны. Крайне редко наблюдается нагноение железы. Реже в воспалительный процесс вовле-
каются поднижнечелюстные и подъязычные железы. При субмаксиллите, кнутри от нижнего
края нижней челюсти, определяется плотная и болезненная припухлость, иногда отек распро-
страняется на верхнюю треть шеи.
Симптомы заболевания нарастают в течение 3-5 дней, затем удерживаются на макси-
мальном уровне 4-7 дней и уменьшаются признаки болезни в течение 4-7 дней. В целом забо-
левание продолжается 2-4 недели. Переход в хроническую форму не доказан.
Лабораторные анализы крови и мочи у больных эпидемическим паротитом специфиче-
ских изменений не имеют и соответствуют обычным воспалительным процессам. Степень вы-
раженности изменений лабораторных анализов находится в прямой зависимости от тяжести
клинического течения заболевания.
Среди осложнений эпидемического паротита, которые, как правило, редки, могут быть
поражения нервной системы (менингит, энцефалит, невриты и др.), орхит, заболевания желу-
дочно - кишечного тракта (панкреатит и др.) и органов дыхания (пневмонии), сердечно - сосуди-
стой системы, органов зрения, слуха и др. В большинстве случаев исход заболевания благо-
приятен. После перенесенного эпидемического паротита остается стойкий иммунитет. Вирус
паротита вызывает образование антител в организме больного уже на 6-7 день болезни, титр
которых достигает максимума на 3-4 неделе.
Г.Н. Москаленко (1981) в своих наблюдениях указывает, что эпидемический паротит не
переходит в хроническую форму заболевания. О.В. Рыбалов (1982), обследовав 38 детей в
отдаленные сроки заболевания, пришел к заключению, что морфологические и функциональ-
но
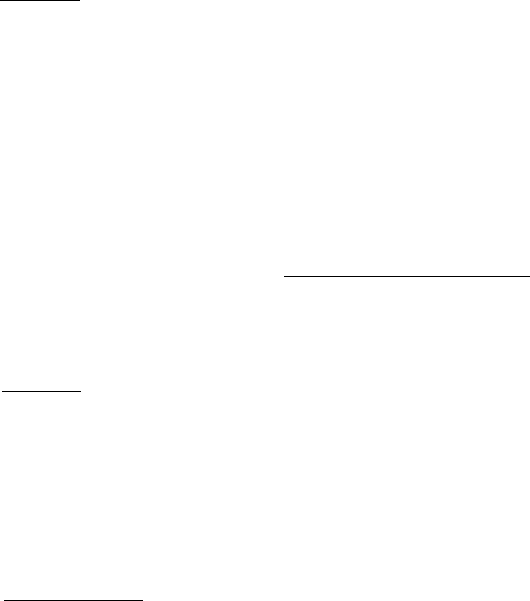
25.1 Острые сиаладениты
ные нарушения в околоушных железах отсутствуют после ранее перенесенного эпидемического
паротита. И.Г. Лесовая (1999) указывает на роль вируса эпидемического паротита в патогенезе
хронических заболеваний слюнных желез.
Диагноз в типичных случаях не представляет сложности и ставится на основании эпиде-
миологических данных, клинической симптоматики и результатов лабораторных исследований
(вирус эпидемического паротита выделяется из слюны больного в первые два дня заболева-
ния, а из мочи - до 14 дней от начала клинических проявлений болезни). Дифференциальную
диагностику следует проводить с цитомегалией слюнных желез, гриппозным сиаладенитом,
острыми бактериальными сиаладенитами.
Цитомегалия слюнных желез - вирусное заболевание (вирус проникает в организм ре-
бенка через плаценту), которое поражает преимущественно новорожденных и детей грудного
возраста. Заболевание может проявляться поражением только слюнных желез или с преобла-
данием в клинической картине общих изменений (со стороны легких, почек, печени и желудочно
- кишечного тракта). По наблюдениям Л. Сазама (1971) в слюнных железах оно проявляется
воспалением и образованием мелких кист (из-за закупорки мелких слюнных протоков гигант-
скими эпителиальными клетками). Прогноз неблагоприятный. Больные погибают от последст-
вий вирусной токсемии.
Гриппозный сиаладенит - возникает, как последствие гриппа. Характеризуется припух-
лостью околоушной железы (или других больших слюнных желез). Может наблюдаться воспа-
лительная их инфильтрация, а иногда и развитие гнойно - некротического сиаладенита.
Лечение эпидемического паротита симптоматическое: соблюдение постельного режима
на срок от 7 до 10 дней (для предупреждения развития осложнений); частые полоскания по-
лости рта для ее очищения от пищи; тепловые повязки на пораженную область (согреваю-
щие компрессы, ватно - марлевые повязки и др.); тепловые процедуры (УВЧ- терапия, сол-
люкс); анальгетики. Рекомендуется употреблять молочно - растительную богатую витами-
нами пищу. От приема жиров и углеводов, из-за опасности возникновения панкреатита, сле-
дует временно отказаться.
При нагноении показано вскрытие гнойного очага. В случае возникновения осложнений
общего характера показана консультация специалиста соответствующего профиля.
Профилактика. Больной изолируется дома или госпитализируется (по показаниям) в ин-
фекционное отделение больницы. Срок изоляции больного - 9 дней от начала клинических про-
явлений заболевания. Детей, которые были в контакте с больными и ранее не болевших эпи-
демическим паротитом изолируют на 21 день, а при точном установлении времени контакта де-
ти в первые 10 дней инкубации допускаются в детские учреждения, а с 11 по 21 день - изоли-
руют от других детей.
С целью предупреждения распространения заболевания применяется активная иммуни-
зация детей противопаротитной вакциной.
<8> Гнойно-некротический паротит
Гнойно-некротический паротит (синонимы: послеоперационный, постинфекцион-
ный, кахектический, марантический). Данный сиаладенит наблюдается чаще в околоушных
железах. Этот факт можно объяснить тем, что поднижнечелюстные, подъязычные и малые
слюнные железы выделяют слюну, которая содержит большое количество муцина, препятст-
вующего проникновению микрофлоры из полости рта в протоки железы.
Гнойно-некротический паротит чаще наблюдается у лиц пожилого и старческого возраста
(рис. 25.1.1), страдающих тяжелыми заболеваниями (сердечно-сосудистыми, инфекционными,
кахексия, старческое слабоумие, хронические заболевания желудочно-кишечного тракта и др.).
Может возникать после оперативных вмешательств на органах брюшной полости (аппендицит,
перитонит, резекция желудка и др.), а также после гинекологических операций. Секреторная
функция околоушных желез нарушается при заболеваниях желудочно - кишечного тракта: хро-
ническом гастрите, раке желудка, язвенной болезни желудка и 12-ти перстной кишки. Степень и
характер нарушения зависит от вида и продолжительности заболевания, от кислотности желу-
дочного сока (Э.-Ф.А. Бичкене, 1989). Воспаление железы развивается, как правило, на протя-
жении первой недели после проведенной операции. Решающим фактором в развитии воспали-
тельного процесса в железе будет уменьшение или временное отсутствие выделения слюны из
железы, что создает условия для восходящего (дуктогенного) распространения инфекции из
полости рта (стафилококки, стрептококки и др.). Предрасполагающими факторами развития
гнойно - некротического паротита являются обезвоживание организма больного и наличие оча-
гов хронической инфекции в полости рта и зеве (А.В. Клементов, 1975). Важную роль в разви-
тии патологического процесса отводится токсическим продуктам тканевого распада, приводя-
щим к активизации протеолитических ферментов и аутолизу ткани железы (Л. Сазама, 1971;
581

25. НЕОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ СЛЮННЫХ ЖЕЛЕЗ
В.М. Сапожников, 1978 и др.). В некоторых случаях возможен гематогенный путь распростране-
ния инфекции (при пневмонии из гнойного очага в железе можно высеять пневмококк, а при ме-
нингите - менингококк и др.).
Рис. 25.1.1. Внешний вид больной пожилого возраста
с гнойно-некротическим паротитом, который развился
на фоне кахексии при злокачественной опухоли
внутренних органов. Двустороннее поражение
околоушных желез.
В начальной стадии заболевания в паренхиме слюнной железы развивается се-
розное воспаление, т.е. острый серозный сиаладенит. По мере нарастания активности
воспалительного процесса лейкоцитарная инфильтрация ткани железы увеличивается и
в ней образуются очаги гнойного воспаления. Но поскольку организм больного чаще
всего ослаблен (снижена реактивность) из-за сопутствующих заболеваний или в резуль-
тате оперативного вмешательства, то в паренхиме пораженной железы возникают очаги
некроза, которые могут захватывать большой участок слюнной железы (иногда и всю
железу). Послеоперационный паротит обычно односторонний. Улиц пожилого или старческого
возраста с сопутствующими заболеваниями (кахексия при злокачественных опухолях и др.) мо-
жет наблюдаться и двустороннее поражение околоушных желез (рис. 25.1.1).
Клиника, Появление припухлости околоушной железы сопровождается резкой сухостью в
полости рта. Температура тела колеблется от субфебрильной до высокой. При пальпации же-
леза уплотненная и болезненная. Припухлость чаще имеет диффузный характер и захватывает
смежные с железой анатомические области. Кожа цианотичная или в цвете не изменена, отеч-
ная, пастозная, в складку не собирается, инфильтрированная. Сужен наружный слуховой про-
ход. Из-за вовлечения в воспалительный процесс жевательной мышцы возможна контрактура
нижней челюсти. При поражении глубокой доли околоушной железы у больных появляются бо-
ли при глотании. Слизистая оболочка полости рта сухая и гиперемированная. При массирова-
нии околоушной железы слюну получить не удается, но иногда можно получить каплю гноя.
В некоторых случаях воспалительный процесс в околоушных железах может быть дву-
сторонним. Степень выраженности воспалительных изменений слева и справа могут быть раз-
личными. По наблюдению И.Ф. Ромачевой и соавт. (1987) иногда в воспалительный процесс
могут вовлекаться и поднижнечелюстные железы.
При прогрессировании гнойно - некротического воспаления капсула железы может рас-
плавиться и в воспалительный процесс вовлекаются окружающие ткани. Возможно распро-
странение гнойного процесса в близлежащие анатомические области (окологлоточное про-
странство, на боковую поверхность шеи) и даже в средостение. Может наблюдаться прорыв
гноя в наружный слуховой проход. Возможно развитие пареза мимической мускулатуры лица
(вследствие неврита лицевого нерва), артрита височно - нижнечелюстного сустава, тромбоф-
лебитов вен лица и тромбоз синусов головного мозга, сепсиса.
Дифференциальную диагностику следует проводить с другими острыми сиаладенитами
(см. их клиническое описание), а также флегмонами околоушно - жевательной области (см. со-
ответствующий раздел данного Руководства).
582

25.1. Острые сиаладениты
Лечение необходимо начинать с момента появления первых клинических признаков
заболевания. Консервативное лечение гнойно - некротического паротита чаще всего остает-
ся безуспешным. Ожидать появления очагов флюктуации нет смысла, т.к. во-первых, даже
если и будет образовываться небольшой гнойный очаг, то он расположен глубоко в тканях -
под капсулой железы и определить его невозможно; во-вторых, при гнойно - некротическом
паротите превалируют некротические изменения в тканях железы; в-третьих, несвоевре-
менность в проведении оперативного вмешательства может привести к распространению
воспалительного процесса на смежные анатомические области и к генерализации инфекции
(сепсису). Смертность при этом виде паротита остается высокой и, по данным А.А. Сакович
(1976), составляет 54%.
Больным проводят оперативное раскрытие гнойно-некротического очага внеротовым дос-
тупом (разрез по Г.П. Ковтуновичу) с последующей некротомией и дренированием очага труб-
чатыми дренажами. В послеоперационном периоде больным назначают противовоспалитель-
ное и дезинтоксикационное лечение. Заживление гнойно-некротических ран происходит дли-
тельно из-за того, что вся ткань железы в дальнейшем некротизируется. Уход за послеопера-
ционной раной практически не отличается от такового при других гнойно-некротических воспа-
лительных процессах мягких тканей. Своевременное и правильное хирургическое и медикамен-
тозное лечение гнойно-некротического паротита позволяет избежать осложнений, которые уг-
рожают жизни больного.
Очень хорошие результаты получены в нашей клинике при промывании железы 0,1% рас-
творами кверцетина и аэросила (Д.В. Топчий, 1993).
Общее лечение больного заключается в назначении антибактериальных препаратов: ан-
тибиотиков, сульфаниламидов и др. К сожалению эти препараты обладают выраженной ток-
сичностью, могут вызвать дисбактериозы и другие осложнения. Значительно менее токсичными
препаратами и не вызывающими дисбактериозы являются фенилсалицилат (салол) и гекса-
метилентетрамин (уротропин), которые широко используют при лечении острых сиаладени-
тов. Фенилсалицилат (Салол) расщепляется в щелочном содержимом желудка на салицило-
вую кислоту и фенол. Фенол обладает бактерицидным действием на микрофлору, а салицило-
вая кислота - противовоспалительным и жаропонижающим действием. Оба эти соединения вы-
деляются через почки и слюнные железы. Этим обусловлено лечебное действие салола. На-
значают фенилсалицилат во внутрь по 0,25-0,5 г на прием 3-4 раза в день. Гексаметилен-
тетрамин (уротропин) расщепляется в кислой среде желудка с высвобождением формаль-
дегида, который также выделяется через слюнные железы и обладает антисептическим свой-
ством. Уротропин принимается вовнутрь в таблетках по 0,5-1,0 г на прием (детям - по 0,1-0,5 г)
3-4 раза в день.
Больным назначается слюногонная (подкисленная) диета. Для усиления слюноотделения
можно принимать 1% раствор пилокарпина гидрохлорида (по 5-6 капель 3-4 раза в день). Более
10 дней прием пилокарпина не рекомендуется, т.к. он снижает в слюне содержание секреторно-
го иммуноглобулина А, т.е. угнетает местный иммунитет. Йодид калия назначают в виде 1 -3%
раствора по 2-3 столовые ложки 3-4 раза в день (нужно запивать молоком). Лечение калия йо-
дид ом можно проводить с помощью электрофореза. Для рассасывания инфильтрата возможно
назначение физиотерапевтических средств (УВЧ и др.). Если в послеоперационном периоде
сформировался слюнной свищ, то необходимо применить консервативное или хирургическое
лечение (подробно это будет рассмотрено в конце этой главы данного Руководства).
Для профилактики развития послеоперационного паротита Е.В. Гуржий (1995) рекомен-
дует полоскания полости рта (в ближайшее послеоперационные дни) 1% раствором лизоцима,
прием аскорбиновой кислоты, массаж околоушных желез. После отмены строгого постельного
режима (при проведении операций на брюшной полости) больным можно назначить электро-
форез 5% раствора аскорбиновой кислоты на область околоушных желез, чистить зубы паста-
ми с фосфорно-кальциевыми добавками.
® Лимфогенный паротит
Лимфатические узлы, находящиеся в паренхиме околоушной железы, получают лимфу из
области наружного уха, глаза, перитонзиллярной области, моляров верхней и нижней челю-
стей, носоглотки, корня языка (Р.П. Герценберг, 1926; Р.Д. Синельников, 1973; А.И. Пачес,
1983). Согласно исследованиям О.В. Титаренко (1994) при хроническом декомпенсированном
тонзиллите, который сопровождается частыми ангинами, тонзиллогенной интоксикацией и дру-
гими осложнениями, наблюдается изменение функционального состояния слюнных желез: уг-
нетается секреция слюны, уменьшается активность ферментов, снижаются показатели местно-
го иммунитета.
583
25 НЕОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ СЛЮННЫХ ЖЕЛЕЗ
а) б)
Рис. 25.1.2. Сиалограмма неизмененной околоушной железы у обследуемого среднего
возраста. Фаза заполнения: а) протоков; б) паренхимы.
Рис. 25.1.3. Сиалограмма околоушной
железы в норме у обследуемого в пожилом
возрасте. Сиалографический рисунок
железы не изменяется в зависимости от
возраста.
в)
Рис. 25.1.4 (а,б,в). Сиалограммы околоушной
железы больных с ложным паротитом
Герценберга.
584
25.1. Острые сиаладениты
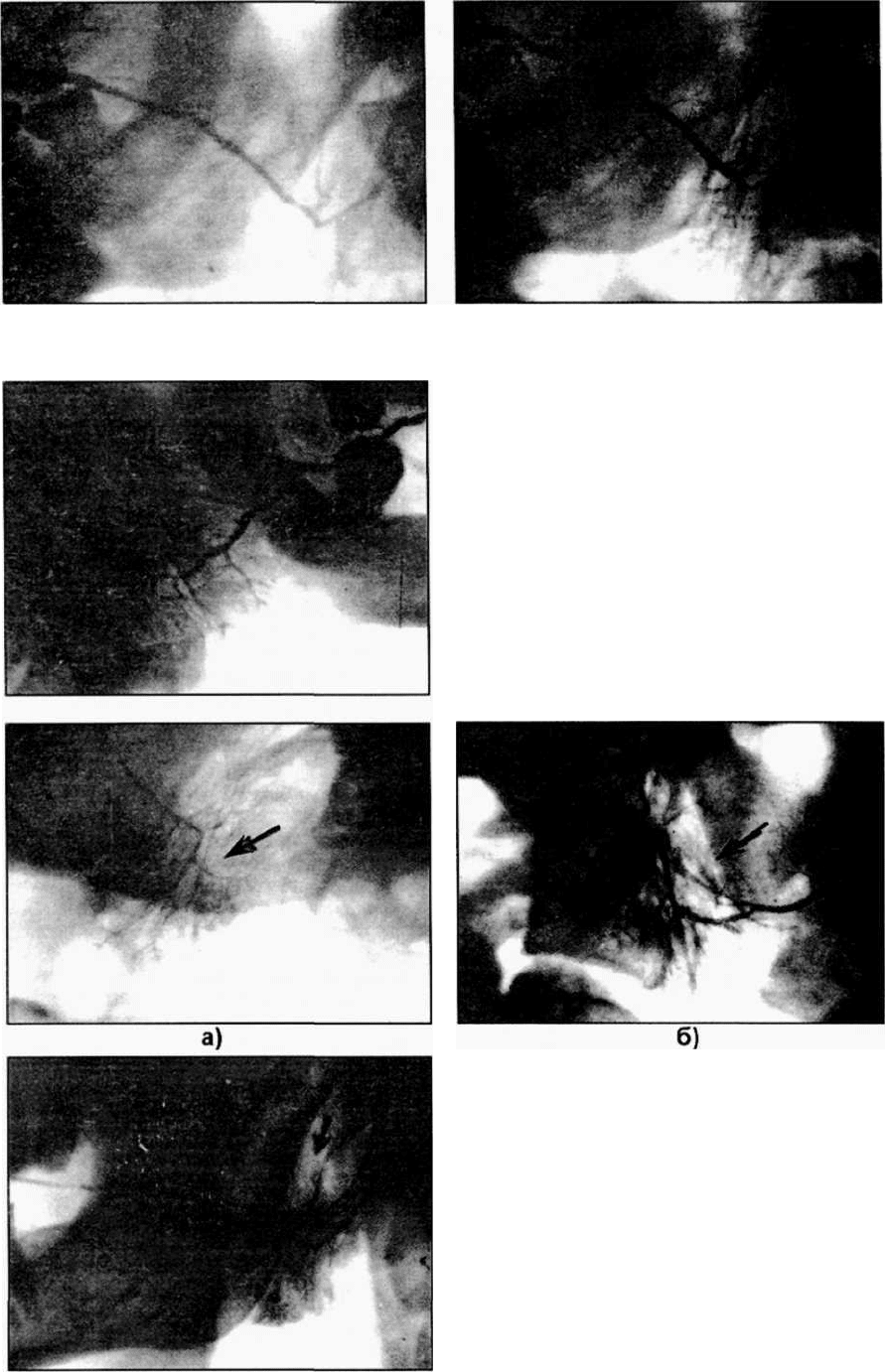
Рис.25.1.5. Сиалограммы больных хроническим лимфогенным паротитом.
Определяются полости округлой (а), щелевидной (б) формы
(скопление рентгеноконтрастного вещества) в паренхиме железы
с дренированием во внутрижелезистые выводные протоки.
Рис. 25.1.6. Гистологический препарат
околоушной железы больного
лимфогенным паротитом.
Имеется перидуктальный склероз
паренхимы железы.
Окраска гематоксилин - эозином. Ув. х 90.
При локализации патологического очага в ранее перечисленных областях (острый перио-
донтит, периостит, остеомиелит верхней и нижней челюстей в области моляров, тонзиллит,
отит, конъюктивит и др.) может возникнуть острый серозный лимфаденит интракапсулярно-
го лимфатического узла околоушной железы. Этот острый серозный лимфаденит Р.Л. Гер-
ценберг в 1926 г. предложил называть ложным паротитом. В честь автора данное заболевание
называется ложным паротитом Герценберга. Это заболевание нельзя отнести к сиаладени-
там, т.к. оно является по своей сути лимфаденитом узла, который расположен в паренхиме
околоушной железы. В дальнейшем острое воспаление в лимфатическом узле может благопо-
лучно разрешиться и больной выздоравливает. Но в некоторых случаях (при прогрессировании
воспалительного процесса в области моляров верхней и нижней челюстей, нёбных миндалин и
др.) может наблюдаться нагноение этого интракапсулярного лимфатического узла. Капсула по-
следнего расплавляется и гнойный очаг дренируется в протоки околоушной железы. Таким об-
разом, происходит инфицирование паренхимы железы и развивается лимфогенный паротит.
Клиника. На стадии ложного паротита клиническая симптоматика будет соответствовать
острому серозному лимфадениту: в околоушной области будет пальпироваться плотный, бо-
лезненный, малоподвижный инфильтрат; кожа над последним в цвете не изменена, собирается
в складку; устье выводного протока не изменено, а при его массировании можно получить про-
зрачную слюну; симптомы интоксикации будут выражены умеренно.
585
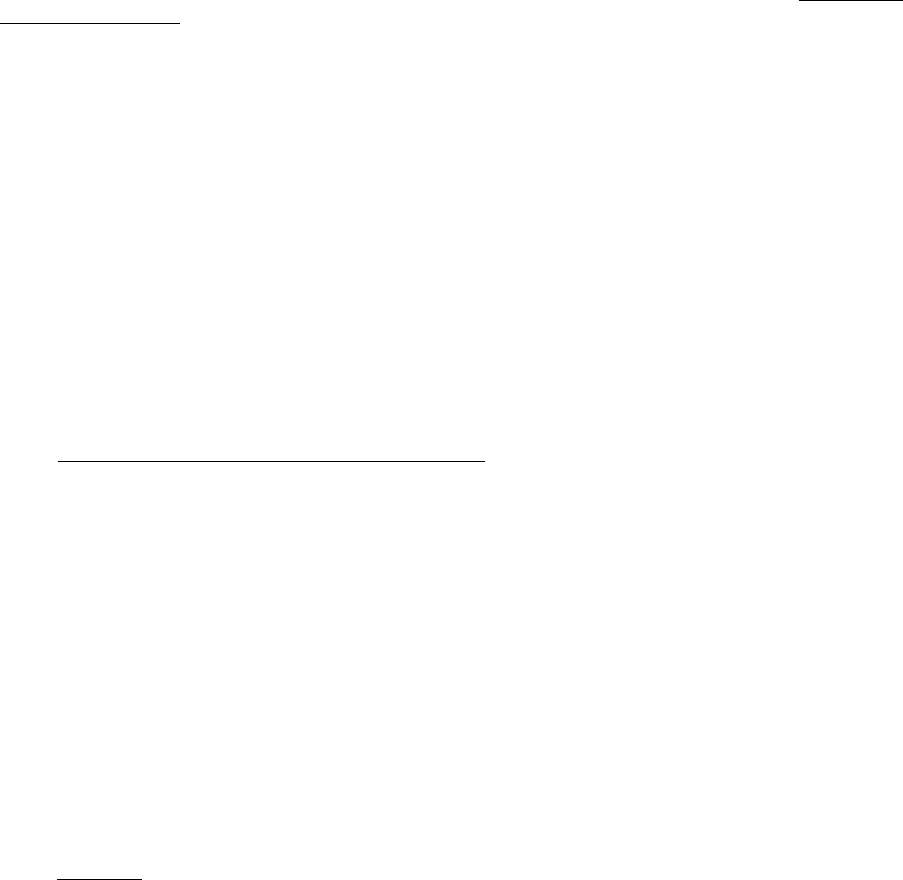
25. НЕОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ СЛЮННЫХ ЖЕЛЕЗ
Установить начало перехода острого серозного лимфаденита в острый лимфогенный па-
ротит не всегда просто. Нагноение лимфатического узла может протекать не типично, т.е. без
выраженного периаденита. При типичном течении воспалительного процесса размеры ин-
фильтрата в околоушно - жевательной области резко увеличиваются, границы его становятся
менее четкими, боль усиливается, появляется чувство распирания в области патологического
очага, симптомы интоксикации возрастают (повышается температура тела и т.д.). Патогномо-
ничным симптомом начала острого лимфогенного паротита будет появление гнойного экссуда-
та в слюне ( мутная гнойная слюна) и гиперемия устья выводного протока. О.В. Рыбалов (1985)
и И.Ф. Ромачева с соавт. (1987) указывают, что в этот период, при цитологическом исследова-
нии слюны (цитограммах), во всех полях зрения появляются многочисленные нейтрофилы, кле-
точный детрит, лимфоидные клетки, повышается слущиваемость клеток плоского и цилиндри-
ческого эпителия, появляются клетки кубического эпителия. При сиалографии, которая прово-
дится после снятия острых воспалительных явлений, на сиалограмме можно выявить одну или
несколько полостей неправильной формы (в виде круга, овала, щели, чернильного пятна), за-
полненную водорастворимым рентгеноконтрастным веществом. Полости сообщаются с внут-
рижелезистыми протоками околоушной железы (рис.25.1.2-25.1.5).
При гистологическом изучении ткани околоушной железы можно выявить сужение, де-
формацию и облитерацию внутридольковых протоков. Стенки последних утолщались, склеро-
зировались и спаивались с окружающими тканями, т.е. наблюдался перидуктальный склероз
паренхимы железы (рис.25.1.6). Имеется выраженная периканаликулярная круглоклеточная ин-
фильтрация. Секреторная часть паренхимы подвергается разрушению и замещению жировой или
фиброзной тканью. Разрастание междольковой и внутридольковой соединительной ткани.
При лимфогенном паротите в динамике заболевания можно выявить существенные на-
рушения функции слюнной железы: уменьшение саливации и снижение показателей местной
резистентности организма (О.В. Титаренко, 1994).
При хроническом лимфогенном сиаладените в толще мягких тканей пальпируется плот-
ный, малоболезненный инфильтрат. При длительном течении процесса и неоднократных реци-
дивах заболевания кожа над измененным лимфоузлом становится синюшной, имеются рубцы
на месте ранее вскрытых абсцессов или свищи со слизисто-гнойным отделяемым. Устье вы-
водного протока отечное и гиперемировано, иногда зияет. При массировании из протока выде-
ляется гнойный экссудат. В период обострения воспалительного процесса припухлость и бо-
лезненность увеличиваются, появляются симптомы интоксикации организма.
Различают еще одну клиническую форму лимфогенного паротита, которая наблюдается
при гнойном расплавлении щечных лимфатических узлов, располагающихся вблизи около-
ушного протока (в месте прободения им щечной мышцы). Эта форма заболевания авторами
называется лимфогенным сиалодохитом. У больных в толще мягких тканей щечной области
обнаруживается ограниченный и болезненный инфильтрат. Имеется незначительное уплотне-
ние и увеличение соответствующей железы. Выражены воспалительные изменения со стороны
устья выводного протока (гиперемия, отек, болезненность), а при его массировании выделяется
гнойная слюна. На сиалограмме в медиальном отрезке околоушного протока (вблизи устья)
имеется скопление рентгеноконтрастной массы округлой формы (диаметром 1-2 см), сооб-
щающееся с протоком. Изменений со стороны внутрижелезистых протоков и паренхимы не
происходит (A.M. Солнцев и соавт., 1991).
Лечение. На стадии ложного паротита лечение больного ничем не отличается от таково-
го при остром серозном лимфадените челюстно-лицевой области. Очень хорошие результаты
получены при проведении блокад звездчатого ганглия (см. ранее). При нагноении лимфатиче-
ского узла показано его вскрытие. Место проведения разреза для вскрытия абсцедирующего
лимфаденита зависит от локализации гнойника. При нагноении лимфатических узлов, распо-
ложенных во впередиушной области делают вертикальный разрез впереди ушной раковины;
глубоких внутрижелезистых лимфоузлов - дугообразный разрез в позадичелюстной ямке окайм-
ляющей угол нижней челюсти; щечных лимфоузлов - внутриротовой разрез по линии смыкания
зубов. Длина разрезов не должна быть менее 3-4 см. Обязательно проводится некротомия
для удаления распавшегося лимфатического узла. После вскрытия гнойника его дренируют
трубчатым дренажом с последующим промыванием железы (как через послеоперационную
рану, так и через выводной проток железы) растворами антибиотиков, антисептиков,
протеолитических ферментов (трипсин, химотрипсин, химопсин, террилитин, рибонуклеаза,
дезоксирибонуклеаза, лизоамидаза, профезим, карипазин, лекозим). Очень хорошие ре-
зультаты получены при накладывании на послеоперационную рану повязок с иммобилизован-
ным на полиметилсилоксане лизоцимом, гентамицином или протеолитическими ферментами.
Недостаточная эффективность консервативной терапии больных хроническим лимфо-
генным паротитом приводит к необходимости применения оперативного метода его лечения
586

25.1. Острые сиаладениты
(субтотальная паротидэктомия с сохранением лицевого нерва), т.к. больного беспокоят час-
тые рецидивы (обострения) заболевания, функция железы страдает (имеются выраженные де-
структивные изменения ткани железы) и она становится источником хронической инфекции в
организме. При хроническом лимфогенном сиалодохите проводятся реконструктивные опера-
ции на околоушном протоке.
Прогноз при лимфогенном паротите не всегда благоприятный. При благоприятном исхо-
де заболевания наблюдается полное клиническое выздоровление (отсутствие симптомов бо-
лезни, нормализация показателей сиалометрии и восстановление паренхимы железы по дан-
ным сиалографии). Если этого не происходит, то процесс переходит в хроническую форму с по-
следующими обострениями хронического течения заболевания и деструктивными изменениями
ткани железы.
$ Контактный сиаладенит
Острый контактный сиаладенит возникает как переход воспалительного процесса кон-
тактным путем из окружающих слюнную железу (околоушную, поднижнечелюстную и подъязыч-
ную) анатомических областей при гнойно-воспалительных процессах в мягких тканях (тяжелом
течении флегмоны околоушно-жевательной и щечной областей или окологлоточного простран-
ства, снижении реактивности организма, недостаточном или неправильном вскрытии гнойника и
т.д.). Следует отметить, что контактный сиаладенит встречается значительно чаще, чем диаг-
ностируется. Это связано с тем, что больной получает медикаментозную терапию по поводу
лечения основного заболевания (флегмоны), а это приводит к излечению сиаладенита. Одно-
сторонний характер поражения слюнной железы подтверждает контактный путь распростране-
ния воспаления. A.M. Солнцев и соавт. (1991) наблюдали контактный сиаладенит при нагное-
нии врожденных бранхиогенных кист околоушной области. Авторы указывают на склонность
перехода заболевания в хроническую стадию, что связано с длительным присутствием в окру-
жающих железу мягких тканях гнойно-воспалительного очага.
Клиника. Острый серозный контактный сиаладенит в начальной стадии заболевания про-
текает с незначительным припуханием железы и снижением слюноотделения. Изменений со
стороны выводного протока нет. Сиалограмма в норме. Его нужно рассматривать, как пери-
фокальную реакцию в железе при флегмоне смежной со слюнной железой анатомической об-
ласти. И.Ф. Ромачева и соавт. (1987) подтверждают начало развития сиаладенита при помощи
изменений цитологического состава слюны. При прогрессировали воспалительного процес-
са железа уплотняется и появляется ее резкая болезненность, функция резко снижается, а
при массировании выводного протока появляется мутная слюна (с примесью гноя). После ли-
квидации воспалительных явлений в области гнойного очага (флегмоны) припухлость и бо-
лезненность железы уменьшается, а состав слюны нормализуется. Довольно часто острый
гнойный контактный сиаладенит может переходить в хроническую форму заболевания, т.к.
возникает на фоне длительно существующего гнойно-воспалительного процесса. Сиало-
грамма характерная (рис.25.1.7).
Хронический контактный сиаладенит встречается только в околоушной железе. В толще
мягких тканей пальпируется плотный и малоболезненный инфильтрат, который напоминает
опухолеподобное образование. Имеется контрактура нижней челюсти, могут быть внеротовые и
внутриротовые свищи с гнойным отделяемым. На коже - послеоперационные рубцы от ранее
вскрытых гнойников. Слюну при массировании выводного протока чаще всего получить не уда-
ется, а устье его неизменено. При проведении рентгенографии нижней челюсти нередко можно
обнаружить остеомиелитический очаг в кости.
При обострении воспалительного процесса припухлость и болезненность железы уве-
личивается, при массировании протока можно получить каплю гноя. Нарастают симптомы
интоксикации.
Лечение острого серозного контактного сиаладенита заключается в противовоспали-
тельной медикаментозной терапии основного заболевания, ликвидации невскрытых (нераспо-
знанных) гнойных очагов и затёков, устранении застойных явлений в железе путем проведения
массажа (самомассажа), назначении слюногонной диеты или 1% раствора пилокарпина гидро-
хлорида внутрь, а при появлении гнойного экссудата рекомендуется промывание железы анти-
бактериальными препаратами (см. ранее). Расплавление паренхимы железы (рис.25.1.7) явля-
ется показанием к хирургическому лечению.
Профилактикой развития острого контактного сиаладенита является своевременное
вскрытие флегмон мягких тканей, правильное их дренирование и адекватное медикаментозное
лечение. Если диагностированы начальные проявления сиаладенита, то необходимо раннее
назначение массажа и слюногонной диеты.
587
25 НЕОПУХОЛЕВЫЕ ЗАБОЛЕВАНИЯ СЛЮННЫХ ЖЕЛЕЗ
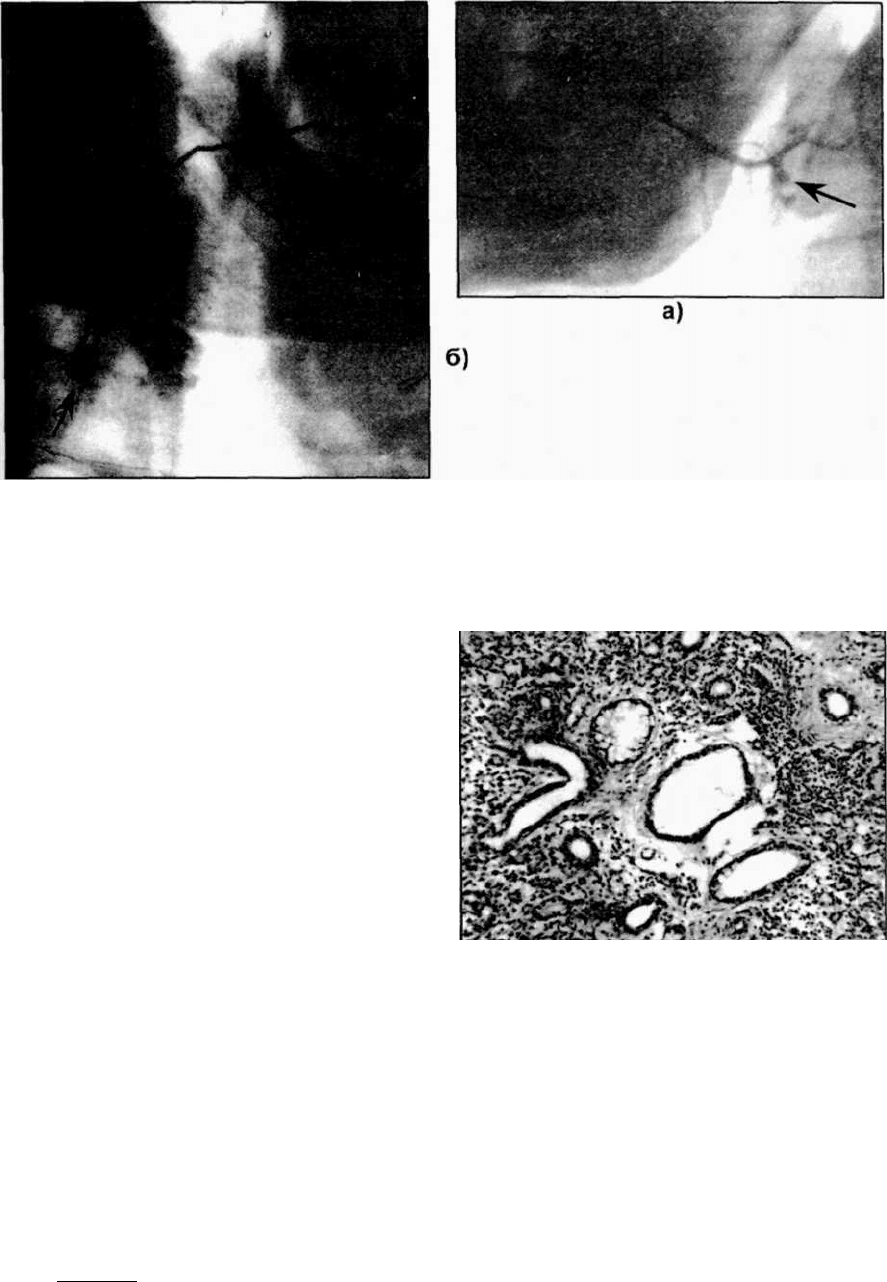
Рис. 25.1.7. Сиалограмма больного с контактным сиаладенитом
околоушной железы. В паренхиме наблюдается скопление
рентгеноконтрастной массы больших размеров
и неправильной формы. Рентгенснимок сделан
в прямой проекции.
<8> Сиаладенит, вызванный внедрением инородного тела в проток железы
Острый обтурационный сиаладенит, вызванный внедрением инородного тела в выводной
проток большой слюнной железы чаще встречается в поднижнечелюстной железе, реже - в
околоушной. Больные обычно довольно точно могут указать момент внедрения инородного те-
ла (соломинка или др.) в проток железы, т.к. они ощущают укол под языком или в слизистую
оболочку щеки.
В первые дни после внедрения инородного тела припухлость может почти не беспокоить
больного (имеется лишь небольшая отечность в области железы). Вокруг инородного тела (в
стенке протока) появляется воспалительная реакция
Через короткий промежуток времени больной отмечает, что во время приема пищи у него
появляются боли и припухлость в соответствующей железе. Спустя несколько часов припух-
лость уменьшается или полностью исчезает. При виде пищи или во время еды боль и припух-
лость железы проявляются вновь. Пальпируя пораженную железу можно отметить, что она уп-
лотнена и резко болезненна. В некоторых случаях, при массировании протока, можно получить
гнойную слюну. Клиническая картина данного сиаладенита очень сходна с калькулезным. Ино-
родное тело может стать центром образования слюнного камня (А.В. Клементов, 1960, 1975;
И.Ф. Робустова и соавт., 1987).
Для уточнения диагноза рекомендуется проведение сиалографии соответствующей же-
лезы водорастворимым рентгеноконтрастным веществом. На сиалограмме можно обнаружить
дефект заполнения протока дистальнее инородного тела (фаза заполнения протоков), в фазе
заполнения паренхимы рентгеноконтрастное вещество "обтекает" инородное тело вблизи сте-
нок протока, а проток позади препятствия выглядит расширенным (дилатированным).
В дальнейшем пораженная железа может нагноиться, т.е. развивается клиническая кар-
тина острого гнойного сиаладенита (припухлость и болезненность железы увеличиваются, от-
деляемого из протока нет, при пальпации определяется плотный и резко болезненный воспали-
тельный инфильтрат, появляются симптомы интоксикации).
При вскрытии выводного протока железы может быть обнаружено инородное тело, кото-
рое выделяется с большим количеством застойной или гнойной слюны. Возможно самопроиз-
вольное вскрытие гнойника. Медикаментозное лечение этого сиаладенита такое же, как и дру-
гих острых воспалений слюнных желез.
Если инородное тело удалить не удалось, то воспаление переходит в хроническую форму
с последующими рецидивами заболевания, что требует более радикального лечения - удале-
ния железы. При морфологическом исследовании можно обнаружить кистовидное расширение
протоков с перифокальными воспалительными инфильтратами (рис.25.1.8).
588
