Панцырев Ю.М.(ред.) Клиническая хирургия: справочное руководство
Подождите немного. Документ загружается.

11^
л
niivipuKocTiibiM обезболиванием или под
7КОЗОМ через 5 — 6 диен, когда отек умень
11
}
\гея. После всех манипуляций отек может
врастать, что може: угрожать сдавленном
11
^рушением кровообращения конечности,
ц зтом случае гипсовую повязку разрезают,
и »пез 7 — 10 дней накладывают новую гинсо
L
0
повязку. Во всех случаях сразу и повторно
п
',ре'* ^ дней после вправления необходимо
ввести конiрольные рентгенограммы в гин
^^вой повязке, так как по мере уменьшения
с
.£
К
а в гипсовой повязке возможно повторное
° чтение. Стремя для ходьбы накладывают
с
* J0й день после перелома, после чего больной
'^чинает ходить с помощью костылей. Гипсо
н
* повязку снимают не раньше чем через
о 12 нед после вправления перелома и тут же
производят контрольную рен (\ enoi рамму.
Назначают лечебную i импастику и масч аж.
Вольному рекомендуется iyio бинтовать i о
леностопный сустав, а также ношение супина
тора в течение года.
Закрытая трапсоссалмшя и трапсартику-
лярная фиксация спицами по Каплану. Для пре
дупреждения повторного смешения вправлен
ного перелома, вывиха лодыжек, за дне! о и
переднего края большеберцовой кости, а также
при разрыве межберцового синдесмоза можно
использовать закрытую трансоссадьную и
трансартикулярную фиксацию отломков и
стопы с помощью тонких спиц (рис. 1Н9). Для
этого сразу после вправления и наложения
гипсовой повязки через небольшие окна, выре
занные в ней, проводят спицы с соблюдением
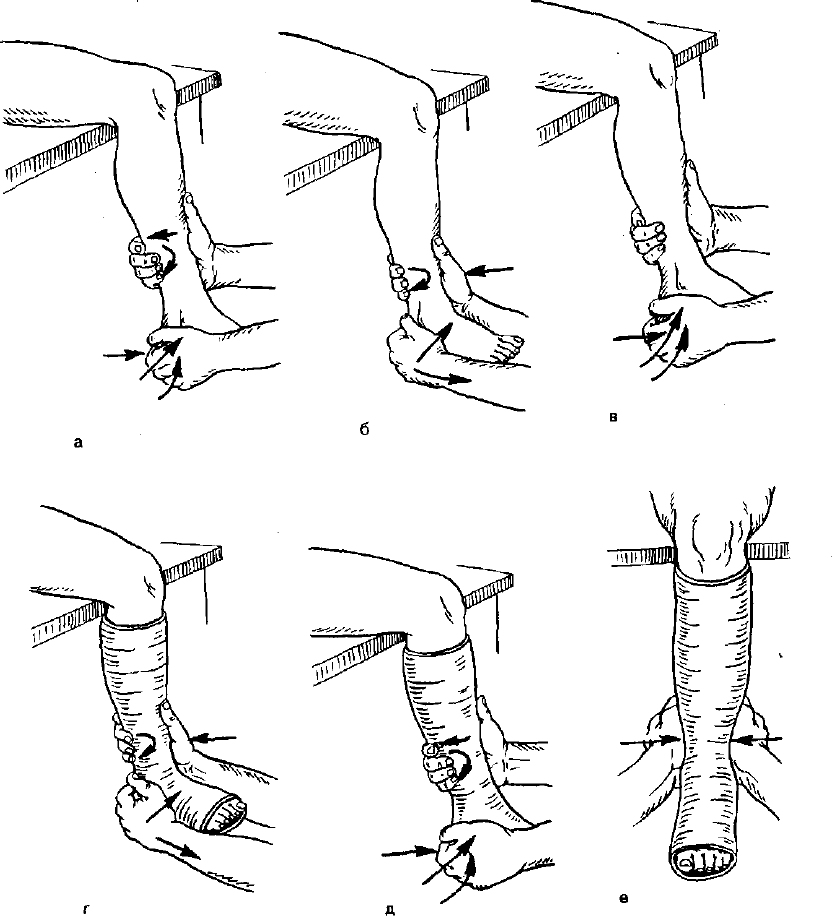
Рис. 188. Этапы вправления (а, б, в) и наложения гипсовой повязки
(г, д, е) при переломе обеих лодыжек и заднего края большеберцовой
кости с разрывом синдесмоза и смещением стопы кзади и кнаружи.
561
вытяжение вдоль оси голени и грузом 3 — 4 кг
вытяжение кверху. Вторую спицу проводят
через передний край большеберцовой кости
на 2 — 3 см выше голеностопного сустава
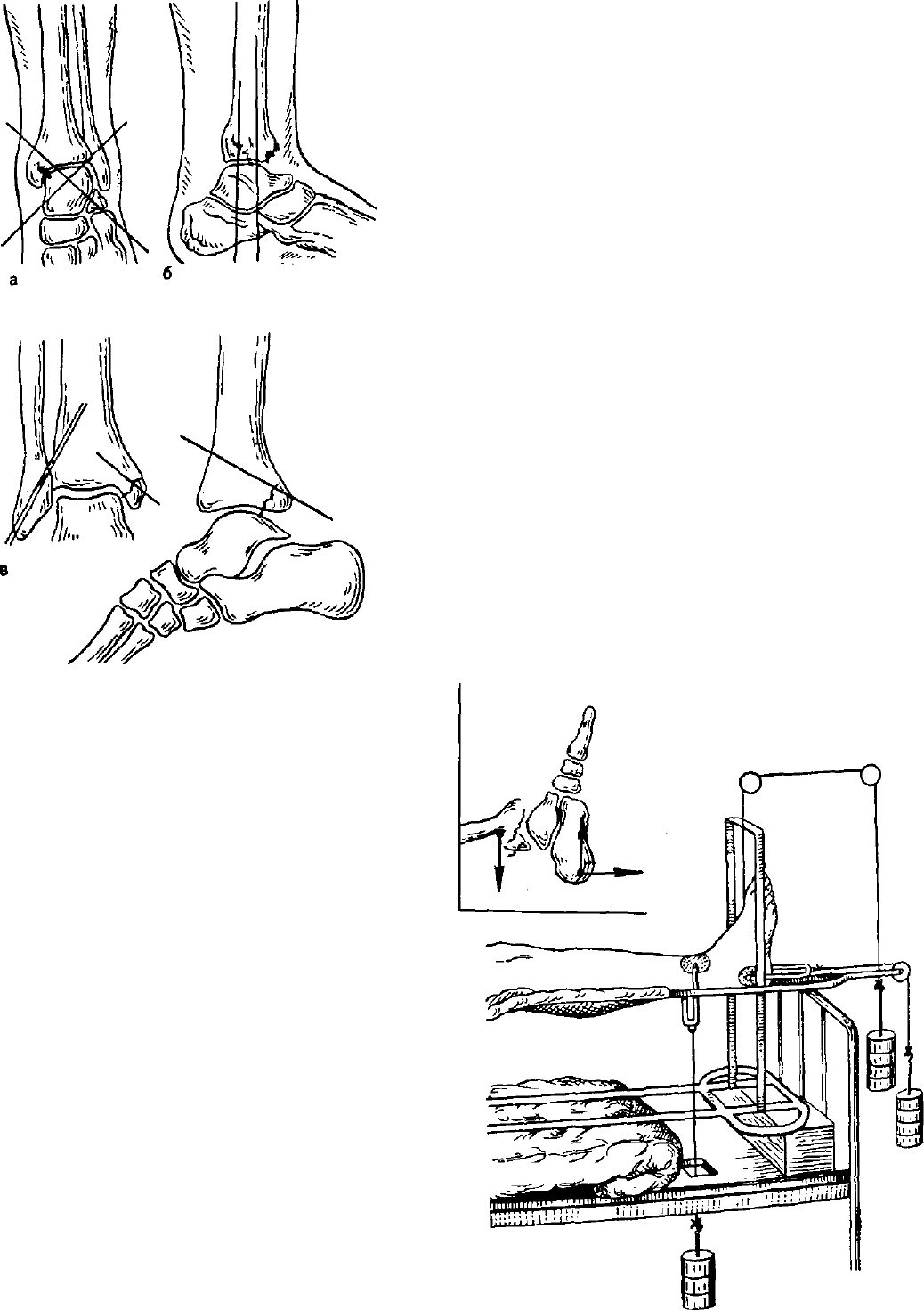
Рис. 189. Трансартикулярная фиксация и за-
крытый остеосинтез переломов лодыжек по
Каплану.
а— фиксация двумя перекрещивающимися спицами;
6 — двумя спицами, проведенными через пяточную
и таранную кости; в — закрытый остеосинтез спи-
цами внутренней и наружной людыжек; г — закры-
тый остеосинтез спицей заднего края большеберцо-
вой кости.
строгой асептики. Спицы скусывают, оставляя
над кожей концы размером 1,5 — 2 см, и забин-
товывают во избежание их миграции. Места
введения спиц закрывают стерильными сал-
фетками, смоченными спиртом. Правиль-
ность проведения спиц контролируется рентге-
новскими снимками. Через 4 — 5 нед спицы
после повторного рентгеновского контроля
удаляют. Дальнейшее лечение проводят так
же, как описано выше.
Скелетное вытяжение в трех направле-
ниях по Каплану. В некоторых случаях, напри-
мер, при большом отеке, ссадинах, невправ-
ленных переломах лодыжек и заднего края
большеберцовой кости с вывихом стопы, а
также при общем тяжелом состоянии больного,
когда одномоментная репозиция не может быть
осуществлена и имеются противопоказания к
оперативному вмешательству, может быть при-
менено скелетное вытяжение спицами в трех
направлениях (рис. I90J. Одну спицу прово-
дят через пяточную кость. Грузом 6 — 7 кг,
который навешивают на спицу, осуществляют
эту спицу навешивают груз 3—4 кг для
вытяжения книзу. Через 2-5 дней производят
контрольную рентгенограмму; если репозиция
достигнута, груз постепенно уменьшают. Через
4 нед вытяжение снимают и накладывают гип-
совую повязку на 2—3 мес.
Оперативное лечение перелома лодыжек по-
казано в тех случаях, когда при правильно
примененной методике вправления не удалось
устранить подвывих стопы, правильно сопо-
ставить отломки и устранить диастаз между
обеими берцовыми костями. Операцию лучше
всего производить на 2 —5-й день после трав-
мы. Отек и гематома не служат противопоказа-
нием к операции. Операция состоит в устра-
нении подвывиха, межберцового диастаза и
остеосинтезе отломков в правильном положе-
нии при помощи спиц, винтов, болта с
контргайкой (рис. 191, а, б, в) или аппарата
Илизарова.
Переломы таранной кости. Различают пере-
ломы шейки таранной кости без смещения
и со смещением, вывихом тела кости. Послед-
ние обычно сопровождаются переломом внут-
ренней лодыжки. Помимо перелома шейки
таранной кости, бывают компрессионные пе-
реломы тела этой кости и переломы заднего
ее отростка.
на
Рис. 190. Тройное скелетное
вытяжен
^
мь
"х
Каплану при застарелых и легко смеидо* ^
переломах лодыжек и заднего кроя
а
д
И
.
берцовой кости с подвывихом стопы
Слева — схема.
562
6
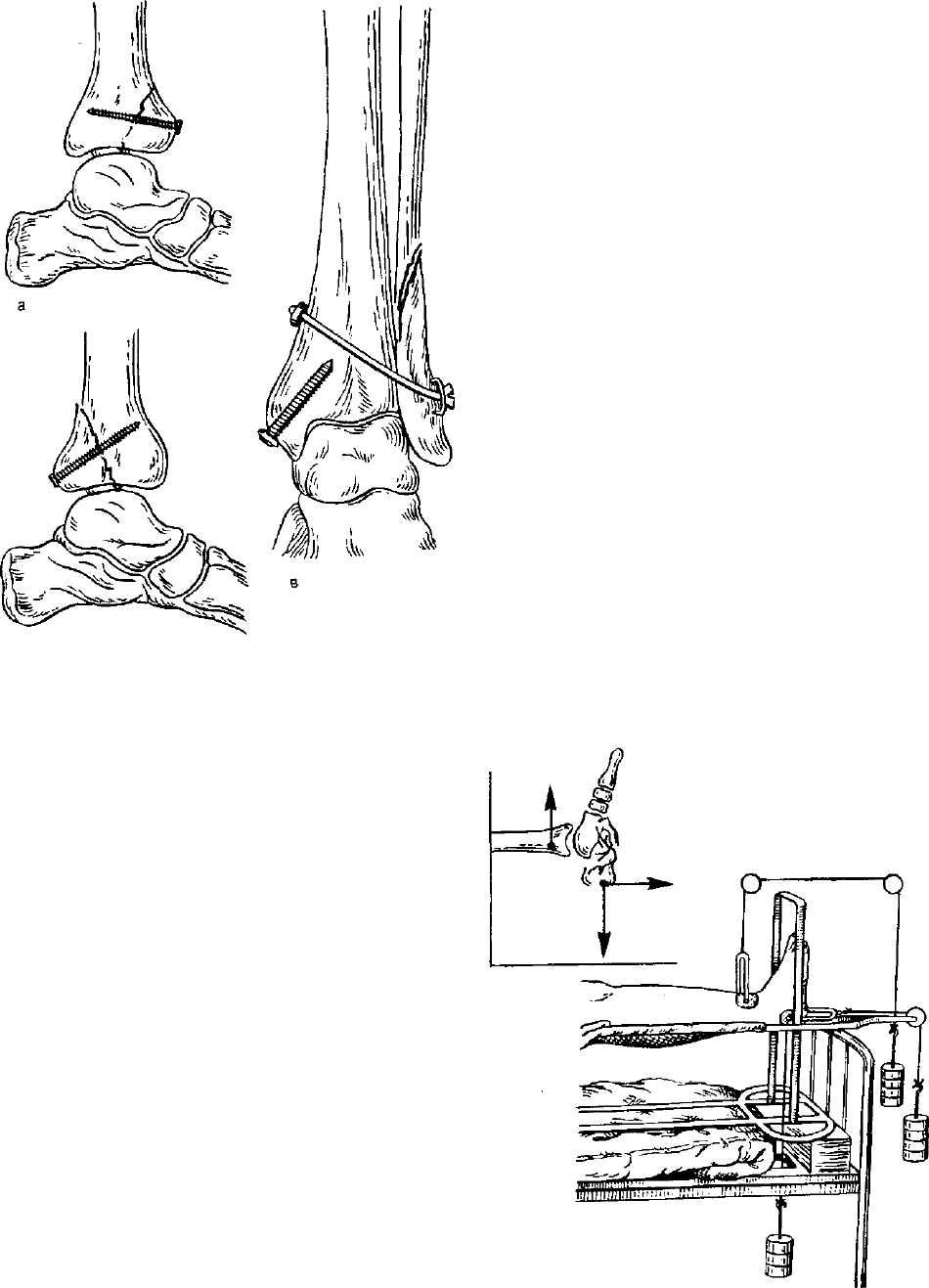
Рис. 191. Остеосинтез при переломе перед-
него (а) и заднего (б) краев большеберцо-
вой кости при помощи винта; остеосинтез
межберцового сочленения и наружной лодыж-
ки (в).
Диагностика. На стопе ближе к голено-
стопному суставу отмечается припухлость.
При вывихе тела таранной кости кзади стопа
находится в подошвенном сгибании вследствие
натяжения ахиллова сухожилия над задним
отломком. Сзади голеностопного сустава, под
ахилловым сухожилием, прощупывается отло-
мок; кожа над ним натянута и бледна. Воз-
можно развитие некроза кожи; в отдельных
случаях в связи с перерастяжением она лопа-
ется. Стопа в верхнем отделе и сзади голено-
стопного сустава деформирована. Движения
стопой резко ограничены и болезненны. Для
распознавания большое значение имеют рент-
генограммы в тыльно-подошвенной и боковой
проекциях. Особенно важна боковая рентге-
нограмма.
Лечение. При переломах таранной кости
без смещения накладывают гипсовую по-
вязку до колена, тщательно моделируя ее
в области голеностопного сустава и стопы.
На 7-й день больному разрешают ходить без
нагрузки на больную конечность. Через 6 — 8 нед
гипсовую повязку снимают, больному назна-
чают физиотерапевтические процедуры. На-
грузку на ногу разрешают не ранее 10—12 нед
после травмы, причем обязательно ношение
супинатора. При изолированном переломе
заднего отростка гипсовую повязку наклады-
вают на 2 — 3 нед. Компрессионные переломы
тела таранной кости лечат гипсовой повязкой
в течение 3 — 4 мес. Переломы таранной кости
с вывихом тела ее кзади во избежание некрозов
кожи требуют неотложного вправления под
наркозом. Если вправление закрытым путем
не удается, необходима неотложная операция
для вправления вывиха таранной кости. После
вправления на голень и стопу накладывают
гипсовую повязку, которую снимают через
4 мес.
Перелом пяточной кости. Компрессионный
перелом пяточной кости сопровождается сплю-
щиванием и уменьшением ее высоты. Задняя
часть пяточной кости поднимается кверху
вследствие сокращения икроножной мышцы.
Наблюдаются также переломы пяточной кости
без смещения отломков, а также изолирован-
ные переломы пяточного бугра и отростка,
поддерживающего тело таранной кости.
Диагностика. Свод стопы уплощен.
Пяточная область расширена. Отмечается
отечность ниже голеностопного сустава и
в области ахиллова сухожилия. Наступать на
него больной не может из-за болей в пятке.
Ощупывание подошвы и боковых поверхностей
пятки резко болезненно. Особенно ценную ин-
формацию для распознавания дают рентге-
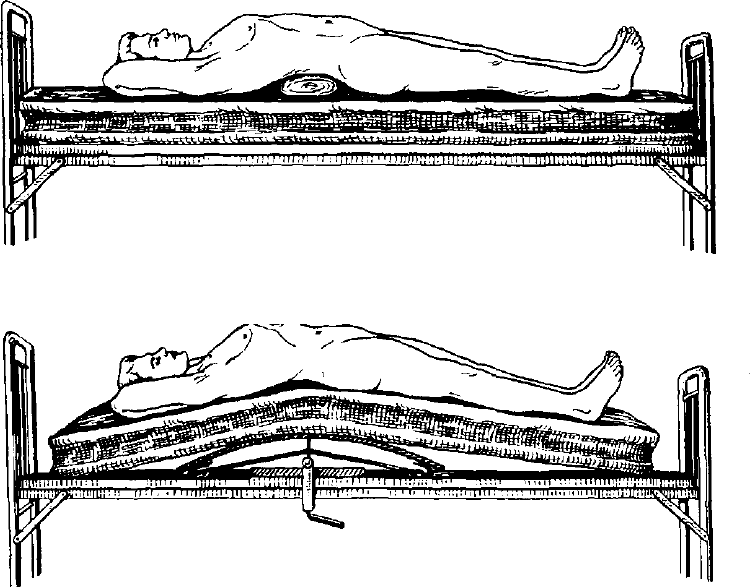
нограммы пяточной кости, которые должны
быть сделаны в боковой и тыльно-подошвенной
проекциях. На боковой рентгенограмме пяточ-
но-таранный угол уменьшен.
Рис. 192. Лечение перелома пяточной кости
по Каплану скелетным вытяжением в трех
направлениях. Слева — схема.
563
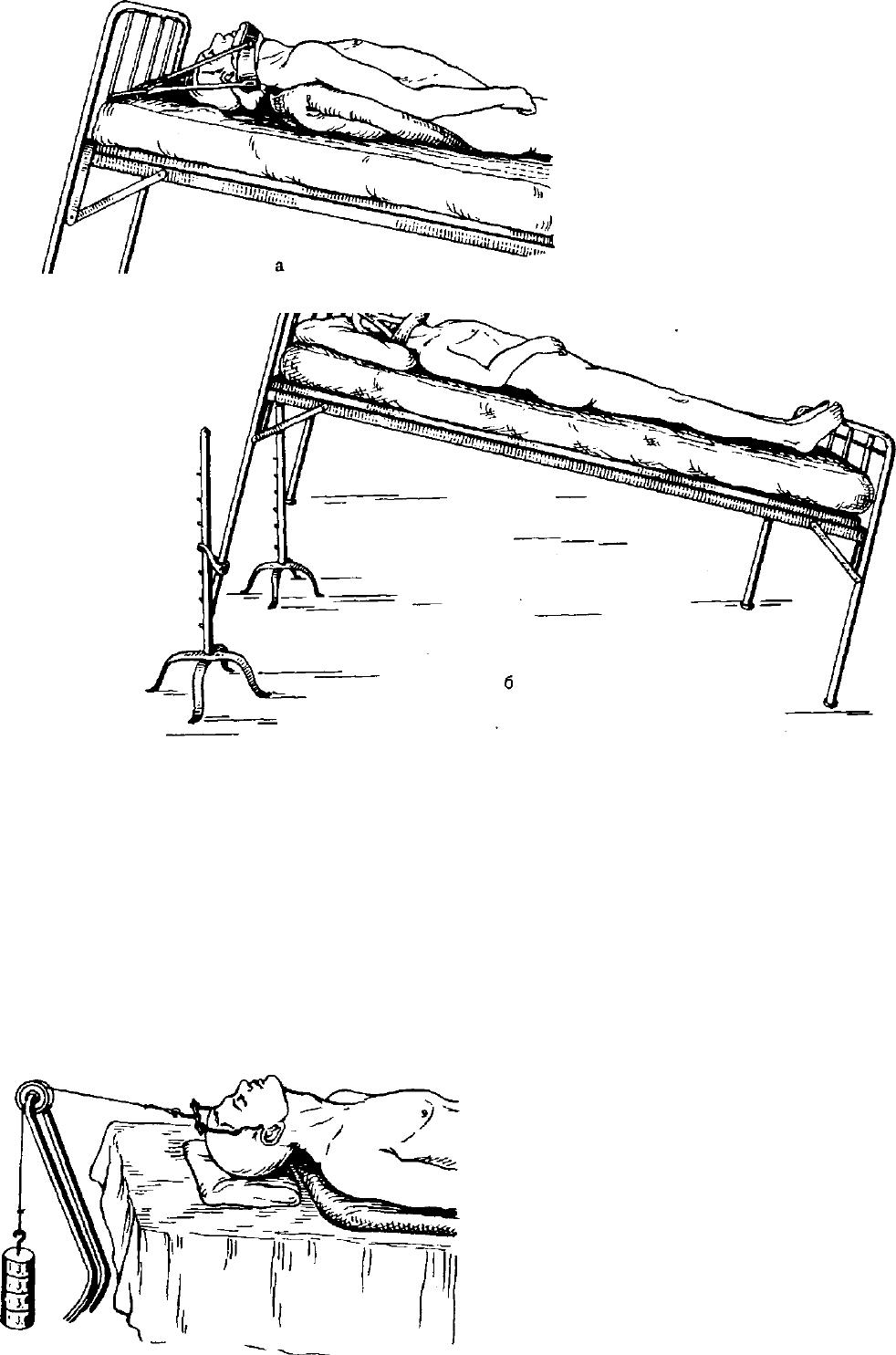
Рис. 193. Вытяжение с по
МО
щ
ью
m
соновой петли.
Лис
"
а-при сгибательном переломе- б-п
гибательном переломе шейных позвонков^
»
Лечение. Все виды переломов пяточной
кости без смещения лечат гипсовой повязкой,
наложенной до колена. Больной начинает хо-
дить через 5—15 дней после перелома. Гип-
совую повязку снимают через 3 — 6 нед после
травмы. В дальнейшем назначают физиоте-
рапевтические процедуры, массаж и лечебную
гимнастику.
При переломе пяточного бугра со смеше-
нием (так называемый утиный клюв) вправ-
ление производят под местным обезболива-
нием. Стопе придают подошвенное сгибание.
ременные
бугоы^
ВЬ|Тяжен
"е за череп
иного отдела позвоночника.
Хирург размещает большие пальцы по обеим
сторонам ахиллова сухожилия и надавливает
на отломок книзу. Последний часто легко
ложится на свое место. Затем накладывают
гипсовую повязку до колена. Стопу фиксируют
в слегка (100°) эквинусном положении. Через
3 дня накладывают стремя и больному раз-
решают ходить. Гипсовую повязку снимают
через 5 — 6 нед. В дальнейшем назначают лечеб-
ную гимнасти ку, массаж, физиотерапевтиче-
ские процедуры. Если вправление не удается,
показано оперативное лечение: репозиция и
остеосинтез винтом.
Компрессионный перелом пяточной кости
со смещением лечат скелетным вытяжением с
тягой, действующей в трех направлениях (рис.
192). На 30-40-й день вытяжение и повязку
снимают и заменяют обычной гипсовой повяз-
кой, которую нужно хорошо моделировать,
особенно на стопе. Через 2-3 дня больному
разрешают ходить с помощью двух костылей,
вначале без нагрузки на ногу, а затем слегка
нагружая ее. ГИПСОВУЮ
ПОВЯЗКУ
снимают через
2 /
2
мес после травмы.
Переломы других когтей предплюсны (ла-
дьевидной, кубовидной и клиновидных костей).
Наблюдаются изолированные переломы эт\
кос гей, однако часто они повреждаются одно-
временно.
Д и а г н о с т и к а. Отмечается ограниченная
припухлость и боль при ощупывании и дав-
564
.тении на область предплюсны. Ходьба за-
1руднеиа. п больной наступает юлько на пятку.
Большое знамение для распознавания имеет
ротгенологическое исследование.
Л с ч с н и е. На стопу и голень наклады-
вают бесподс! илочную гипсовую повязку и
хороню моделируют в области сводов стопы.
Через 2 дня накладывают стремя для ходьбы.
Гипсовую повязку снимают через 3 — 6 нед.
После этого в течение года больной должен
носить супинатор. Назначают массаж и физио-
терапевтические процедуры. Оперативное лече-
ние применяется при переломовывихах пред-
плюсневых костей и некоторых отрывных
переломах.
Переломы плюсневых костей. Различают
переломы одной и нескольких плюсневых ко-
стей. Переломы основания плюсневых костей
часто сопровождаются переломами предплюс-
невых костей.
Диагностика. Отмечается больший или
меньший отек стопы и боль при ощупывании
стопы. Потягивание за соответствующий палец
вызывает боль в области перелома. Диагноз
необходимо уточнить на основании рентгено-
грамм. Отрыв бугорка основной кости следует
дифференцировать от добавочной весалпано-
вой косточки.
Лечение. При переломах плюсневых ко-
стей без смещения применяют беси о дез илочную
гипсовую повязку до колена, хорошо модели-
рованную в облает стоны. Через 2 дня
накладывают стремя для ходьбы. Гипсовую
повязку при переломе одной плюсневой кости
снимают через 2 — 3 нед, а при переломах двух
и более плюсневых костей — через 5 — 6 нед.
После этого больной должен в течение 6 —
12 мес носить супинатор.
Переломы со смещением отломков необхо-
димо вправить. Прямая травма, нарастающий
отек и гематома могут служить причиной
развития некроза кожи на тыле стопы. Для
профилактики этих осложнений большое значе-
ние имеют немедленное вправление отломков
и иммобилизация. Больному накладывают
гипсовую повязку на стопу и голень и укрепляют
на стопе против пальцев металлическую рам-
ку Черкес-Заде. Через ногтевую фалангу
соответствующих пальцев проводят тонкую
спицу, концы которой фиксируют к неболь-
шой дужке. Затем проводят вправление путем
вытяжения за соответствующий палец. К метал-
лической рамке посредством промежуточной
резиновой трубки привязывают дужку со спи-
цей, проведенной через ногтевую фалангу. Через
день делают контрольную рентгенограмму.
Вытяжение снимают через 3 нед и наклады-
вают стремя для ходьбы. Гипсовую повязку
а
б
Рис. 195. Положение больного при постепенном расклинен и и ком-
прессионного перелома поясничных и нижнегрудных позвонков по
Каплану.
о — на валике; 6 — на специальном щите-подъемнике.
565
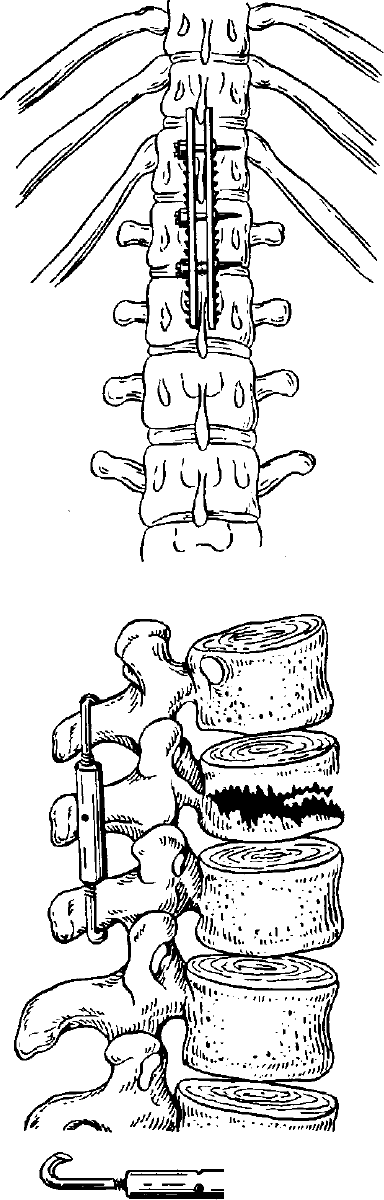
Рис. 196. Положение фиксатора-стяжки на
остистых отростках по Цивьяну (а); фикса-
ция переломовывиха поясничного позвонка со
значительной компрессией при помощи двух
металлических окончатых пластин по обеим
сторонам остистых отростков (6).
снимают при переломе одной кости через месяц,
а при переломе нескольких плюсневых костей —
через 6 — 8 нед. Больной должен носить супи-
натор в течение года. Кроме того, назначают
физиотерапевтические процедуры, массаж и
лечебную 1имнастику. Если контрольная рент-
генограмма при переломах диафиза плюсневых
костей, сделанная через 1-2 дня, показывает
что вправление не удалось и что смещение
плюсневых костей в дальнейшем затруднит
ходьбу, показано оперативное вмешательство
Для удержания отломков внутрикостно вводят
тонкую спицу в каждую плюсневую кость
Спицу удаляют через 6-8 нед. После опера-
ции накладывают гипсовую повязку. Дальней-
шее лечение такое же, как при переломах
плюсневых костей, леченных закрытым спо-
собом.
Переломы пальцев стопы. Переломы основ-
ных фаланг пальцев стопы, особенно I пальца
требуют исключительного внимания, так как
при анкилозе и тугоподвижности в пястно-
фаланговом суставе затрудняется отталкивание
ноги от почвы и при ходьбе пострадавшие
постоянно чувствуют боль.
Диагностика. На месте перелома отме-
чается припухлость и боль при ощупывании
и давлении. Диагноз уточняют на основании
рентгенограммы.
Лечение. При закрытых переломах паль-
цев без смещения на соответствующий палец
для иммобилизации накладывают липкий пла-
стырь циркулярно в несколько слоев на 10 дней.
Переломы основной фаланги пальцев стопы
со смещением отломков, в особенности пере-
ломы основной фаланги I пальца, лечат
вытяжением за кончик пальца. Техника вытя-
жения изложена в разделе «Переломы плюс-
невых костей». Через 3 нед вытяжение сни-
мают и пригипсовывают стремя для ходьбы.
Гипсовую повязку снимают через 2 — 3 нед.
Переломы сесамовидпых костей большого
пальца стопы встречаются редко.
Диагностика. Отмечается припухлость
под головкой I плюсневой кости. При ощу-
пывании и давлении на эту область, а также
при движении пальцем ощущается боль. На-
ступать на головку I плюсневой кости из-за
болей невозможно. Диагноз ставят на основа-
нии рентгенограммы. Не следует забывать,
что иногда сесамовидная косточка состоит из
двух или трех частей (бипарциальные и три-
парциальные сесамовидные косточки).
Лечение. Переломы сесамовидных косто-
чек I пальца лечат гипсовой повязкой, нало-
женной на стопу и голень на 2 — 3 нед. Боль-
ным рекомендуется пользоваться супинатором
в течение 6 мес.
Переломы позвоночника. Переломы позво-
ночника без повреждения спинного мозга чаше
возникают под воздействием силы, вызываю-
щей резкие и чрезмерные сгибания позвоноч-
ника; значительно реже повреждения происхо-
дят вследствие чрезмерного разгибания. Час-
то наблюдаются переломы одного позвонка
шейном, грудном или поясничном отде
позвоночника. Иногда происходят перелом
двух и более позвонков. Различают компр
сионные переломы тела позвонка (неоольпг .
умеренная, значительная компрессия), Р
дробленные и иереломовывихи тел
no3BOl
J
и
_*
Переломы шейных позвонков. Д и а г н
0 L
.
г
к а. Больные жалуются на боль и не *|
ы1Ц
_
поворачивать, сгибать и разгибать шею.
566
цы шеи напряжены. Для распознавания важны
рентгенограммы в переднезадней и боковой
проекциях.
Л е ч е н и е. Переломы шейных позвонков
без повреждения спинного мозга лечат вытяже-
нием при помощи петли Гл песо на (рис. 193).
В случаях сгибательного перелома (угол
открыт кпереди) под лопаточную область под-
кладывают подушку. Вытяжение за голову,
запрокинутую кзади, производят по направле-
нию кверху и кзади. При разгибательных пере-
ломах (угол открыт кзади) подушку подклады-
вают под голову больного. Вытяжение за согну-
тую голову производят по направлению кверху
и кпереди. По истечении месяца в легких слу-
чаях накладывают на шею высокий плотный
ватно-марлевый воротник. В более тяжелых
случаях рекомендуется полукорсет для фик-
сации шейного и верхнегрудного отдела по-
звоночника на 8—12 нед. При смещениях и
переломовывихах шейного отдела позвоноч-
ника вместо глиссоновой петли применяют
специальное вытяжение за череп при помощи
специальной клеммы (рис. J 94).
Переломы тел грудных и поясничных по-
звонков. Диагностика. Больные жалуют-
ся на боль в позвоночнике на уровне поврежде-
ния. Боли у некоторых больных небольшие.
Часто отмечается выстояние остистого отрост-
ка. Ограниченный кифоз выражен тем более,
чем значительнее клиновидное сдавление по-
звонка. Кифоз также сильнее выражен при
переломах двух соседних позвонков. В пояс-
ничном отделе позвоночника кифоз при пере-
ломе менее выражен. Мышцы спины напряже-
ны. Рентгенологическое исследование при всех
случаях подозрения на перелом позвоночника
имеет решающее значение для диагностики.
Лечение. При компрессионных перело-
мах грудных и поясничных позвонков боль-
ного укладывают на кровать с деревянным
щитом, покрытым матрацем, и подкладывают
под поясницу плотный валик. На следующий
день его заменяют валиком средней толщи-
ны, через 1—2 дня этот валик заменяют боль-
шим — шириной 12 — 20 см и высотой 7 —
10 см. Так постепенно происходит расправле-
ние компрессионного перелома этапным пере-
разгибанием позвоночника. Больные постепен-
но привыкают к такому положению. Этапная
реклинация компрессионного перелома позвон-
ка по
Каплану
(рис. 195)
может быть также
осуществлена при помощи специальных кро-
ватей с дугообразно изгибающимися рамами
с винтовым подъемником. Если имеется боко-
вое или переднезаднее смещение, а также
сплющивание или перелом не только перед-
него отдела позвонка, но и других частей его,
то целесообразно применить вытяжение на
наклонной плоскости при помощи лямок за
подмышечную область. Головной конец кро-
вати приподнимают. В таком положении боль-
ной остается 15 — 30 дней. В этот период ему
назначают лечебную гимнастику и массаж.
После этого больным в зависимости от тяжести
повреждения назначают съемный ортопеди-
ческий корсет или накладывают гипсовый кор-
сет на срок от 2 до 6 нед.
Оперативное лечение переломов шейного,
грудного и поясничных отделов позвоночника
без повреждения спинного мозга показано
преимущественно при переломах со значи-
тельной компрессией, при раздробленных пе-
реломах с сопутствующими повреждениями
межпозвоночных дисков, а также при пере-
ломовывихах. В этих случаях показан задний
спондилодез с использованием различных фик-
саторов (Цивьяна, Вильсона и др.) или перед-
ний спондилодез (рис. 196).
Переломы поперечных отростков позвон-
ков встречаются почти исключительно в пояс-
ничной области. Переломы поперечных от-
ростков иногда бывают двусторонними.
Диагностика. Резкие боли по бокам от
остистых отростков. Точный диагноз уста-
навливают на основании рентгенограмм.
Лечение. В каждую болезненную точку,
соответствующую перелому поперечного от-
ростка, вводят 10 мл 0,5 °
0
раствора ново-
каина. Через 1—2 дня в случае непрекращаю-
щихся болей введение новокаина повторяют.
Постельный режим обычно продолжается в те-
чение 10—15 дней.
Переломы остистых отростков встреча-
ются редко.
Диагностика. Припухлость, гематома и
резкая болезненность в области остистого от-
ростка. Иногда определяется подвижность
отломка.
Лечение. В область перелома вводят
5 мл 0,5% раствора новокаина. Постельный
режим назначают в течение 10—15 дней.
Глава XXXII
ОРТОПЕДИЯ
Общие
вопросы
диагностики
Симптоматика. Наиболее часто боль-
ные жалуются на боль. Локализация боли не-
редко не соответствует расположению патоло-
гического очага в результате ее иррадиации
в соседние или отдаленные сегменты конечно-
стей и тела. Характер боли определяется
особенностями патологического процесса. Ост-
рая боль сопровождает воспалительные и
567
объемные процессы, причем в первом случае
она, нарастает быстро, во втором значительно
медленнее. Умеренная, медленно нарастающая
боль, усиливающаяся при нагрузке, харак-
терна для дегенеративно-дистрофических про-
цессов (артроз, остеохондроз позвоночника и
др.), последствий переломов костей (ложные
суставы). При многих врожденных деформа-
циях скелета боль отсутствует.
Деформация опорно-двигательного аппара-
та — наиболее частый и характерный спутник
ортопедической патологии. Деформации по-
звоночника включают искривления во фрон-
тальной (сколиоз) и сагиттальной (выпукло-
стью кзади — кифоз, выпуклостью кпереди —
лордоз) плоскостях. Кифоз и лордоз свойст-
венны нормальному позвоночнику. Патологи-
ческое их усиление нередко свидетельствует о
пороках осанки. В большинстве же случаев эти
деформации являются следствием или ослож-
нением других патологических процессов (ту-
беркулезный спондилит, болезнь Шойермана —
May, сгибательные контрактуры тазобедрен-
ных суставов и др.). Указанные деформации
нередко встречаются в виде различных соче-
таний (кифосколиоз и др.). Деформации труб-
чатых костей и соответствующих им сегментов
опорно-двигательного аппарата также опре-
деляются особенностями основного заболева-
ния. Так, при ложных суставах наблюдаются
искривления оси конечности, укорочения; при
опухолях — увеличение объема конечности и
ее искривления. Наиболее сложны деформа-
ции при некоторых врожденных пороках
(хондродистрофия, незавершенный остеогенез
и др.). Деформации суставов внешне прояв-
ляются увеличением их объема, порочными
установками, ограничениями движений вплоть
до полного их отсутствия (контрактура, анки-
лоз). Частыми деформациями являются варус-
ные (О-образные) и вальгусные (Х-образные)
искривления конечностей. Имеются в виду
патологические углубления варуса и вальгуса
вследствие деформаций суставов и трубчатых
костей. Деформации опорно-двигательного
аппарата могут быть вызваны патологическими
изменениями мягких тканей как врожденного,
так и приобретенного генеза.
Функция пораженного сегмента может
быть нарушена вследствие боли, деформаций,
мышечных атрофии, вторичных неврогенных и
сосудистых нарушений и др. Сосудистые и
неврологические осложнения могут входить
в обязательный симптомокомплекс заболева-
ния.
Нарушения состава крови, цереброспиналь-
ной жидкости, структуры клеток различных
тканей и другие лабораторные данные в боль-
шинстве случаев малоспепифичны и говорят
лишь о характере процесса без указания нозо-
ло! ической единицы.
Да иные объективного исследо-
ван и я. Исследование ортопедических боль-
ных включает обшис диагностические приемы
(сбор анамнеза, осмотр, пальпацию, аускуль-
заиию, измерение), имеющие в данном случае
свои специфические особенности.
Осмотр ортопедических больных должен
быть сравнительным. Больного следует об-
нажать полностью независимо от локальных
жалоб. Лишь такой осмотр позволяет обнару-
жить полные клинические проявления многих
ортопедических заболеваний. Обращают вни-
мание на обший вид и позу больного, его осан-
ку, пропорции тела, положение конечностей и
суставов, походку, цвет кожи, волосяной по-
кров, развитие мышечного аппарата, выра-
женность подкожной клетчатки и сосудистой
сети. В ряде случаев одного только осмотра
достаточно для полной постановки диагноза
(например, при врожденной крыловидной
шее).
Пальпацией определяют сухость и влаж-
ность кожи, ее тургор, местную температуру,
чувствительность различных участков тела, бо-
лезненность пораженного сегмента, наличие
патологических образований и их характер
(поверхность, плотность, возможное содержи-
мое). Определяют также костные ориентиры
для суждения об анатомических соотноше-
ниях частей тела, элементов конечностей, су-
ставов и т. д.
Аускультация имеет значение в основном
при диагностике таких заболеваний суставов,
при которых их движения сопровождаются
теми или иными характерными звуками.
Измерение в ортопедии играет особенно
важную роль. Оно позволяет определить пол-
ноту объема движений в суставах, выявить
укорочение конечностей и их сегментов, нару-
шения их анатомических соотношений, на-
рушения трофики мышц. Амплитуда движе-
ний в суставах определяется с помощью угло-
мера — транспортира с двумя длинными бран-
шами. Активные и пассивные движения ис-
следуются во всех плоскостях, в которых они
совершаются в норме. Кроме того, опреде-
ляется патологическая подвижность в суставах.
Движения в суставах могут быть ограничены
вследствие патологических изменений в самом
суставе или окружающих его тканях. Иногда
эти ограничения (контрактуры) вызваны из-
менениями в центральной или периферической
нервной системе. Полное отсутствие движе-
ний свидетельствует о наличии анкилоза, т. е.
костного или фиброзного сращения сочленов-
ных костей. Переходным между ними состоя-
нием является ригидность сустава — фиброз-
ное его сращение с объемом движений не более
5
е
'. Измерение длины конечностей производят
сантиметровой лентой, пользуясь постоянными
ориентирами тела и конечностей. Таковыми
являются на верхней конечности акромион,
надмыщелки плеча, локтевой и шиловидный
отростки локтевой кости, при измерении ниж-
ней конечности — передневерхняя ость под-
вздошной кости, большой вертел, мыщелки
бедра и большеберцовой кости, надколенник,
лодыжки.
Укорочение истинное (анатомическое) обу-
словлено отставанием конечности в росте или
деструкцией одною из се сегментов, непра-
вильным сращением отломков после перелома.
Укорочение кажущееся (проекционное) воз-
568
пикает при порочной установке суставов конеч-
ностей (например, анкилот в порочном поло-
жении).
Укорочение относительное появляется при
вывихах суставов (например, относительное
укорочение ноги при вывихе бедра кверху).
Характер укорочения устанавливается путем
посегментного измерения конечности.
Естественные анатомические ориентиры по-
зволяют пользоваться некоторыми воображае-
мыми геометрическими фигурами (некоторые
могут быть для удобства нарисованы на коже)
для выявления нормальных или нарушенных
анатомических соотношений сегментов тела
и конечностей.
Линия Розера — Иелатона (соединяет перед-
неверхнюю ость подвздошной кости с седалищ-
ным бугром, проходя через большой вертел)
позволяет контролировать положение боль-
шого вертела и, следовательно, головки бедра.
Треугольник Брайента (Бриана) — в норме
равнобедренный прямоугольный треуголь-
ник. Его катеты — продолжение оси бедра
кверху и перпендикуляр к ней из передне-
верхней ости, гипотенуза соединяет указан-
ную ость и большой вертел. При смещениях
бедра соотношение сторон треугольника ме-
няется.
Локтевой отросток и надмыщелки плеча
при разогнутом локтевом суставе образуют
прямую линию Гютера, а при согнутом сус-
таве — равнобедренный треугольник Гютера.
Треугольник талии образован талией и сво-
бодно висящей рукой. При сколиозе увеличи-
вается с одной стороны и уменьшается с дру-
гой.
Своды стопы (продольный и поперечный) —
условное обозначение взаимного расположе-
ния костей стопы в норме, напоминающего
дуги (своды), выпуклостью кверху, в сагит-
тальной (продольный свод) и фронтальной
(поперечный свод) плоскостях. Снижение вы-
соты сводов свидетельствует о слабости свя-
зочного и мышечного аппаратов стопы и
появлении плоскостопия.
Диагностические методы. В ком-
плекс исследования ортопедических больных
входят изучение состояния внутренних орга-
нов, сердечно-сосудистой, центральной и пе-
риферической нервной систем, состояния мышц
и т. д. Все большее значение приобретают
исследования указанных органов с помощью
специальной аппаратуры, хотя традиционные
методы и не утратили своего значения. Принци-
пиально важно, что эти исследования в на-
стоящее время должны проводиться квалифи-
цированными специалистами, ибо их слож-
ность и одновременно диагностическая цен-
ность исключают возможность дилетантского
подхода к ним.
Рентгенологическое исследование ортопеди-
ческих больных должно быть сравнительным
(кроме случаев поражения непарных костей).
Наряду с обзорными рентгенограммами ши-
роко используются специальные виды рент-
генографии; артрография, вазография, внутри-
костная флебография и др.
Ч гение рентгенограмм опорно-лниг а гсль-
ного аппарата должно проводиться в опреде-
ленной последовательности. Изучают форму
кости или сустава. Кроме искривлений оси
кости или сустава, могут быть обнаружены
увеличение их (например, «вздутие» при опу-
холях) или уменьшение (например, при по-
следствиях туберкулезных артритов), сужение
суставной щели (при артрозах) или ее расшире-
ние (при болезни Легга -Калве-Пертеса), на-
рушения соотношений костей одного сустава
(например, при дисплазии тазобедренного су-
става), нарушение целости костей (ложный
сустав) и т. д.
Контуры костей и суставов могут быть ров-
ными и неровными, четкими и нечеткими.
Например, неровные и нечеткие контуры сви-
детельствуют об активном воспалительном
процессе, одном из видов сарком и др.
Структура костной ткани может быть уп-
лотненной (остеосклероз) либо разреженной
(остеопороз). Оба указанных феномена могут
распространяться на весь скелет (системный
феномен), свидетельствуя о системном пора-
жении скелета, могут захватывать отдельные
. анатомические образования (регионарный
феномен), например регионарный остеопороз
при некоторых артритах, или могут ограни-
чиваться небольшим участком кости (локаль:
ный феномен). Остеопороз и остеосклероз мо-
гут быть гомогенными, пятнистыми, ячеи-
стыми и т. д., могут чередоваться на про-
тяжении одной кости. В толще костей могут
обнаруживаться отделившиеся от них фраг-
менты (секвестры) различной плотности и
величины.
Мягкие ткани должны изучаться на «мягких»
снимках. При этом можно обнаружить опухо-
левые образования, абсцессы, секвестры, под-
черкнутые межмышечные промежутки и другие
признаки той или иной патологии.
Все большее распространение получают
сложные инструментальные и аппаратные ме-
тоды исследования, позволяющие с большой
точностью судить о состоянии кровоснабже-
ния отдельных костей и их фрагментов, об
изменении нагрузки на кости и суставы и
соответствующих морфологических изменени-
ях, а также обнаружить начальные формы
деструкции и дегенерации суставов и т. д.
К этим методам относятся различные био-
механические исследования, радиоизотопная
диагностика, артроскопия, тепловидение и др.
Указанные диагностические пособия требуют
специальной подготовки и соответствующего
оборудования, поэтому проводятся обычно
в специализированных клиниках.
Принципы лечения
Лечение может быть консервативным и
оперативным. Это разделение условно, так-
как указанные м ето д ы во многих сл у чаях
дополняют друг друга и используются сов-
местно.
Консервативное лечение. Цели

Рис. 197. Схема угловой остеотомии бедрен-
ной кости по Репке.
лечения: влияние на некоторые патологические
процессы с помощью средств общего воз-
действия (антибактериальные, гормональные
препараты, лучевая терапия и др.), консерва-
тивное (закрытое) исправление некоторых де-
формаций, разгрузка и обездвижение (иммо-
билизация) пораженных сегментов тела и
конечностей, укрепление и восстановление
функциональной полноценности мышечного
аппарата, связок, нервов, стимуляция обмен-
ных процессов в организме для повышения
его общего тонуса.
Консервативное исправление деформаций
скелета принципиально основано на этапной
коррекции их с фиксацией пораженного сег-
мента на каждом этапе внешними конструк-
циями и приспособлениями (ортопедические
аппараты, корсеты, повязки и др.). Для из-
готовления этих устройств наряду с тради-
ционным гипсом, кожей, металлами исполь-
зуются сейчас полимерные материалы, в том
числе так называемые термопластические, по-
зволяющие значительно сократить сроки изго-
товления протезно-ортопедических изделий (по-
ливик, вспененный полиуретан и др.). Разгрузка
и иммобилизация в ортопедии достигается
путем назначения щадящего режима, приме-
нения специальных устройств (костыли, трости,
ходунки) и ортопедических аппаратов для
внешней фиксации. Незаменимы в ортопедии
физические методы лечения: лечебная физ-
культура, массаж, физио- и бальнеотерапия.
С их помощью достигается восстановление
общего тонуса организма больного, мышечной
силы и проводимости нервных стволов, обезбо-
ливание и воссiнповление местног о крово-
обращения при некоторых процессах, улуч-
шение подвижное/и позвоночника и суставов.
профилактика контрактур, пролежней и т. д.
С реабилитационной целью широко исполь-
зуется общая и специальная трудотерапия. Кон-
сервативное лечение может быть самосгоя-
тельным или дополнять оперативное. Во
втором случае оно является подготовкой боль-
ного к операции и способствует его реабили-
тации в послеоперационном периоде.
Оперативное лечение. Цели: уда-
ление патологических очагов и тканей, яв-
ляющихся морфологическим субстратом ряда
заболеваний, исправление деформаций опорно-
двигательного аппарата, восстановление ана-
томической целости костей и мягких тканей,
восстановление нормальных анатомических
соотношений отдельных частей скелета, огра-
ничение или ликвидация подвижности (нор-
мальной или патологической) костей и суста-
вов. Многие ортопедические операции имеют
назначением создание новых анатомических
взаимоотношений в области пораженного сег-
мента, позволяющих компенсировать утрачен-
ную функцию. В последние десятилетия по-
раженные кости, суставы и другие анатоми-
ческие образования успешно заменяются с по-
мощью консервированных тканей или искус-
ственных изделий. Ортопедические операции
в зависимости от места их приложения могут
быть разделены на несколько групп.
Основные операции на костях. Остеото-
мия—пересечение кости. Показания: дефор-
мации, укорочения костей конечностей, необ-
ходимость улучшения местного кровообраще-
ния. Остеотомии таза применяют преимуще-
ственно для создания «крыши» вертлужной
впадины при диспазиях тазобедренного су-
става. По конфигурации сечения кости разли-
чают поперечные, косые, Z-образные, винто-
образные, окончатые, шарнирные, угловые
(рис. 197), клиновидные, сегментарные (множе-
ственные) и другие остеотомии. Выполняют-
ся с помощью различных пил (ленточных,
циркулярных, проволочных), долот, а также
с помощью ультразвуковых инструментов.
Последние позволяют пользоваться минималь-
ными оперативными доступами, обеспечивают
хороший гемостаз, сводят к минимуму риск
повреждения соседних органов.
Удлинение костей и исправление их осей
выполняется обычно путем остеотомии с по-
следующей медленной дистракцией костных
фрагментов. Показания: укорочения и дефор-
мации костей врожденного и приобретенного
генеза с функциональными или косметическими
нарушениями. Применявшиеся с целью ди-
стракции скелетное и другие виды вытяже-
ния уступили место компрессионно-дистрак-
ционному методу, который обеспечивает на-
дежную фиксацию отломков кости, а также
в ряде случаев у детей позволяет достиг-
нуть цели без остеотомии, путем разрыва зоны
росткового хряща.
Остеосинтез — соединение костных
фрагментов, восстановление анатомической
непрерывности кости. Показания и техника
остеосинтеза аналогичны таковым в грам-
матологии (см. раздел «Травмаюлогия»). Вор-
