Каплан А.В. Повреждения костей и суставов
Подождите немного. Документ загружается.

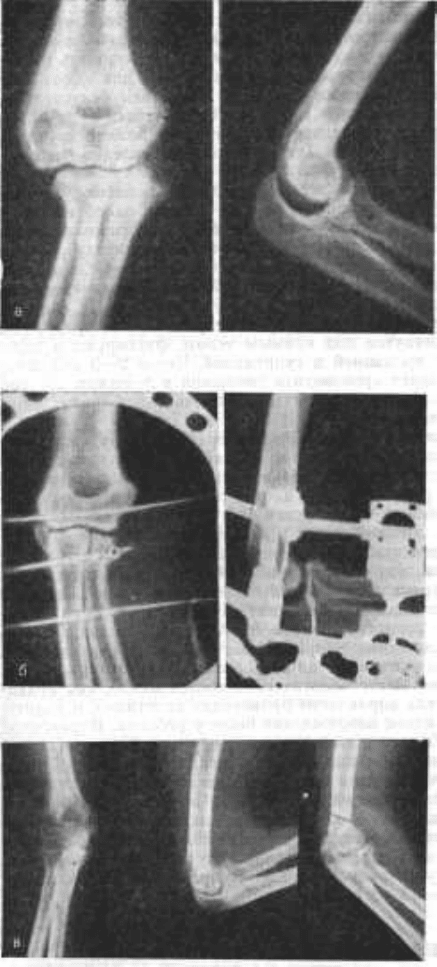
Рис. 66. Застарелый вывих предплечья (а); вправление при помощи компрессионно-
дистракционного аппарата Волкова-Оганесяна и боковыми спицами с упорными
площадками (б); состояние после вправления (в).
Изолированные застарелые вывихи головки лучевой кости обычно наблюдаются при
переломах Монтеджа (см. с. 263). В этих случаях обычно распознается перелом локтевой
кости, а вывих головки лучевой кости не диагностируется. Показана резекция головки,
после чего пронация и супинация восстанавливаются; в равной степени увеличивается
объем сгибания в локтевом суставе.
Привычный вывих предплечья
Это осложнение встречается редко после задних вывихов с отрывом и значительным
смещением венечного отростка, при переломах наружного мыщелка плеча с разрывом
связочного аппарата сустава или при значительном разрыве передней стенки капсулы с
отрывом сухожилия плечевой мышцы от венечного отростка. Обычно наблюдаются
задние привычные вывихи. Наиболее эффективным способом лечения привычного вывиха
предплечья является операция Райхойхейма и Кинга, которая производится следующим
образом. Продольный дугообразный разрез делают на передней поверхности локтевого
сгиба вдоль наружного края двуглавой мышцы и продолжают до середины предплечья.
Рассекают фасцию и фиброзную перемычку. Круглый пронатор оттягивают кнутри, а
плечевую мышцу - кнаружи. Выделяют сухожилие двуглавой мышцы и отсекают у места
прикрепления к бугристости лучевой кости. Обнажают переднюю поверхность венечного
отростка, отделившийся свободный отломок его удаляют. Просверливают канал с
передней поверхности венечного отростка, через локтевую кость на заднюю поверхность
ее. Через этот канал спереди вводят свободный конец сухожилия двуглавой мышцы и
выводят на заднюю поверхность локтевой кости, где его фиксируют швами. Для этого
сзади делают соответственно выходу канала дополнительный разрез. Рану зашивают и
накладывают гипсовую повязку на плечо и предплечье, согнутое под прямым углом.
Повязку снимают через 5 нед.
ГЛАВА XIII
ПЕРЕЛОМЫ КОСТЕЙ ПРЕДПЛЕЧЬЯ
Переломы предплечья встречаются часто, составляя 25,3% (по нашим данным) по
отношению ко всем переломам.
Переломы костей предплечья делятся на три группы.
I. Внутрисуставные переломы в локтевом суставе без смещения и со смещением
отломков: 1) переломы локтевого отростка; 2) переломы головки и шейки лучевой кости;
3) переломы и отрывы венечного отростка локтевой кости.
II. Переломы диафиза костей предплечья без смещения и со смещением отломков: 1)
переломы обеих костей; 2) изолированный перелом локтевой кости без вывиха головки
лучевой кости и с вывихом; 3) изолированный перелом лучевой кости без вывиха и с
вывихом головки локтевой кости.
III. Переломы нижнего конца лучевой кости без смещения и со смещением отломков:
1) типичный перелом эпифиза и эпифизеолизы с отрывом и без отрыва шиловидного
отростка локтевой кости; 2) переломы нижнего метафиза лучевой кости с переломом и без
перелома нижнего метафиза локтевой кости.
Переломы локтевого отростка
Переломы локтевого отростка возникают при непосредственном ударе о твердый
предмет. Значительно реже наблюдается отрыв верхушки отростка вследствие сильного
сокращения трехглавой мышцы. Линия перелома в большинстве случаев имеет
поперечное направление и чаще проходит через основание или середину локтевого
отростка. В ряде случаев перелом локализуется ближе к верхушке. Если при переломе
локтевого отростка сухожилие трехглавой мышцы остается целым, отломок не смещается.
При полном поперечном разрыве сухожилия трехглавая мышца сокращается и
подтягивает кверху отломившийся локтевой отросток.
Наблюдаются также оскольчатые и раздробленные переломы без смещения и со
смещением отломков. В некоторых случаях при оскольчатых переломах локтевого
отростка происходит передний вывих предплечья. Иногда возникает перелом локтевого
отростка с разрывом кольцевидной связки лучевой кости. У детей наблюдаются
эпифизеолизы локтевого отростка.
Симптомы и распознавание. При переломе локтевого отростка выпрямленная рука
свисает и больной поддерживает ее здоровой рукой. В области локтевого отростка
определяются припухлость и кровоизлияние. "Ощупывание отростка по линии перелома и
надавливание на верхушку вызывают боль в области перелома. При переломе со
смещением между подтянутым кверху отломком и верхним концом локтевой кости
определяется широкая поперечная щель или западение. Активное сгибание в локтевом
суставе возможно. Разгибание при расхождении отломков под влиянием действия тяжести
предплечья и кисти книзу происходит пассивно. Активное разгибание невозможно.
Большое значение для распознавания перелома локтевого отростка, особенно без
смещения, имеет рентгенограмма в боковой проекции. Следует помнить, что в молодом
возрасте ядро окостенения локтевого отростка появляется только к 10-12 годам, а
эпифизарная линия, которую легко можно принять за перелом, исчезает к 20 годам. В
среднем и пожилом возрасте под влиянием обызвествления отдельных волокон
сухожилия трехглавой мышцы в области верхушки локтевого отростка может
образоваться небольшая шпора. У некоторых людей в этой области имеется небольшая
круглая сесамовидная косточка; ее также легко принять за перелом верхушки локтевого
отростка.
Лечение. Консервативное лечение показано, когда отломки при согнутом или
разогнутом положении предплечья точно соприкасаются. Если на рентгенограмме в
боковой проекции, сделанной при согнутом положении локтя, выявляется перелом
локтевого отростка без смещения и хорошее соприкосновение отломков, гипсовую
повязку (у детей – гипсовую лонгету) накладывают на плечо и предплечье при согнутом
локте. Если же при согнутом положении предплечья на рентгенограмме в боковой
проекции определяется незначительное расхождение отломков, которое исчезает при
разогнутом положении и надавливании на локтевой отросток (что подтверждается
контрольной рентгенограммой), на плечо и предплечье при выпрямленном локте
накладывают бесподстилочную гипсовую повязку. Конечность на 1-2 дня подвешивают,
чтобы предупредить отек пальцев в кисти. Со 2-го дня назначают движения в плечевом
суставе. От форсированных пассивных движений следует отказаться, так как это может
привести к расхождению отломков, синовиту и тугоподвижности локтевого сустава.
Движения в полном объеме обычно восстанавливаются через 1,5-2 мес, а
трудоспособность – через 5-8 нед.
При легко вправимых, но трудно удерживаемых переломах локтевого отростка
можно применить закрытый остеосинтез спицей с упорной площадкой, остеосинтез двумя
спицами, заключенными в дуге Киршнера либо в кольце или дуге одного из
компрессионно-дистракционных аппаратов. При этом виде остеосинтеза движения в
локтевом суставе начинают в ближайшие дни после травмы.
У детей при небольшом расхождении отломков их можно сблизить с помощью
полосы лейкопластыря. Ее приклеивают от нижней трети плеча через натянутый в
дистальном направлении локтевой отросток при разогнутом в локтевом суставе
предплечье до середины последнего. В этом положении накладывают на 10-12 дней
гипсовую лонгету.
Костное сращение у взрослых происходит только при хорошем соприкосновении
отломков. Однако и при наличии незначительного диастаза обычно наступает полное
восстановление функции. Прогноз при переломах без смещения, а также после ранних
операций с хорошим сближением отломков, как правило, хороший. Иногда наблюдается
небольшое ограничение функции, преимущественно разгибания, на 5°.
Оперативное лечение. Если при разогнутом локтевом суставе между отломками
остается небольшое расхождение – щель, достигающая хотя бы 5 мм, это в большинстве
случаев свидетельствует об интерпозиции мягких тканей или небольшого костного
отломка, препятствующей сближению отломков и костному сращению перелома. При
переломе локтевого отростка со смещением происходит разрыв сухожилия трехглавой
мышцы, прикрепляющейся к локтевому отростку и верхнему концу локтевой кости. Если
нарушена целость сухожилия, страдает разгибательная функция предплечья. Оперативное
лечение направлено на восстановление целости сухожилия трехглавой мышцы,
устранение интерпозиции и соединение отломков. В ряде случаев, о которых будет
сказано ниже, удаляют отломок локтевого отростка и восстанавливают разорванное
сухожилие трехглавой мышцы. Кроме того, операция показана при оскольчатых
переломах локтевого отростка, не осложненных передним вывихом предплечья.
Больного оперируют на 1-2-й день после травмы или на несколько дней позже, после
того как заживут все ссадины в области локтя. Операцию производят под местным
обезболиванием или наркозом. Техника операции. Рука больного согнута в локте.
Продольным разрезом длиной около 10 см обнажают место перелома. Сгустки крови и
мелкие костные отломки, расположенные между фрагментами, удаляют. Острой ложечкой
освежают поверхность перелома. Ножницами удаляют ущемившиеся между отломками
надорванные мягкие ткани. На периферическом отломке отслаивают надкостницу на
протяжении 2 см от места перелома вместе с покрывающими ее мышцами. Отступя на 1-
1,5 см от гребня локтевой кости, просверливают в поперечном направлении канал, через
который проводят нитку или мягкую проволоку из нержавеющей стали. Один конец
проволоки обводят вокруг отростка под сухожилие трехглавой мышцы и выводят ко
второму концу проволоки. Отломки сближают до полного соприкосновения натяжением
проволоки или низведением верхнего отломка острым крючком, после чего проволоку
спирально закручивают; конец скусывают и загибают внутрь (рис. 67). На разорванный
разгибательный аппарат локтевого сустава и на кожу накладывают узловые швы, а затем
обычную гипсовую повязку, фиксирующую сустав под углом 90-100°. Для сближения
отломков могут быть использованы полоска фасции, толстая капроновая и шелковая
нитки.
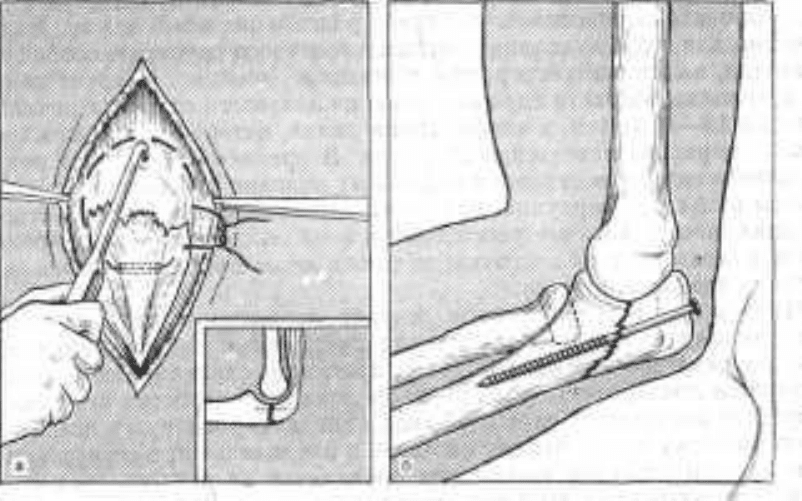
Рис. 67. Остеосинтез перелома локтевого отростка.
а - в локтевом отростке просверлен канал, отломки сближены и фиксированная круговым
швом; б - соединение отломков длинным шурупом.
В ряде случаев, особенно при поперечных переломах локтевого отростка, фиксацию
отломков можно произвести с помощью различных компрессионных приспособлений
(спицы с упорной площадкой, две спицы, заключенные в кольце или дуге одного из
компрессирующих аппаратов). После наложения такого аппарата движения в локтевом
суставе начинают рано, после снятия швов.
Соединение отломков можно также осуществить длинным шурупом или гвоздем,
введенным через верхушку локтевого отростка в диафиз локтевой кости. При наличии
переднего вывиха остеосинтез следует производить длинным винтом или гвоздем.
Рецидива вывиха после остеосинтеза не наблюдается.
Если перелом локтевого отростка сочетается с передним вывихом предплечья и
разрывом кольцевидной связки лучевой кости, необходимо восстановить эту связку (см. с.
266).
Желательно до зашивания раны сделать на операционном столе л контрольную
рентгенограмму. В противном случае хирургу нередко приходится испытывать
неприятное чувство, когда после кажущегося во время операции хорошего сближения
отломков на рентгенограмме спустя несколько дней обнаруживается диастаз. После
сшивания локтевого отростка локтевой сустав следует фиксировать гипсовой лонгетой в
том положении, в котором производилось соединение отростка. Во всяком случае
выгоднее всего придать предплечью угол сгибания до 100°. Если при этом положении
между отломками остается диастаз, правильнее увеличить разгибание предплечья в
локтевом суставе и сблизить отломки до полного соприкосновения.
Со следующего дня больной начинает производить активные движения пальцами и в
плечевом суставе. Швы снимают на 7-8-й день, а гипсовую повязку – через 3 нед после
операции. Затем больной начинает активные движения в локтевом суставе.
Трудоспособность восстанавливается через 6-10 нед. Металлические фиксаторы удаляют
под местным обезболиванием через 3 мес после операции (проволоку под закрученной
частью перекусывают и легко вытягивают).
Резекция локтевого отростка с восстановлением сухожилия трехглавой мышцы
показана при раздробленных переломах этого отростка. Показано удаление отломков (но
не у детей), так как в дальнейшем развиваются артроз локтевого сустава, боли и
ограничение движений. Кроме того, у больных пожилого возраста при переломах
локтевого отростка со значительным смещением во многих случаях более целесообразно
не сшивать, а удалить отломок.
Делают продольный разрез в области локтя. Тщательно удаляют все костные
отломки, плоскость перелома на локтевой кости подравнивают. Через основание локтевой
кости в продольном к ее оси направлении просверливают 3-4 отверстия. Сухожильное
растяжение трехглавой мышцы легче удается низвести и пришить к локтевой кости, если
сделать два параллельных продольных разреза на расстоянии 2,5-3,5 см друг от друга.
Образовавшийся языкообразный лоскут с верхним основанием легко подтягивают книзу и
пришивают матрацными швами через просверленные отверстия к локтевой кости. Можно
также пришить сухожилие трехглавой мышцы к фасции, надкостнице локтевой кости и
мышцам на разгибательной поверхности предплечья. Затем дополнительными швами края
сухожильного лоскута с обеих сторон подшивают к мягким тканям. Иногда для
предупреждения последующей травматизации локтевого нерва после удаления
значительной части локтевого отростка лучше произвести переднюю транспозицию
локтевого нерва, т. е. перемещение его из бороздки, расположенной на задней
поверхности внутреннего надмыщелка, кпереди от него (рис. 68).
Рану зашивают наглухо, ткани инфильтрируют 200 000 ЕД пенициллина и
накладывают гипсовую повязку. Через 3 нед приступают к движениям в локтевом суставе;
они восстанавливаются значительно быстрее, чем при сшивании локтевого отростка.
Резекции локтевого отростка следует избегать в тех случаях, когда одновременно с
переломом имеется вывих, так как после удаления локтевого отростка могут повторяться
передние вывихи предплечья.
При отрыве верхушки локтевого отростка со смещением отделившийся отломок
лучше удалить, плоскость перелома на локтевом отростке подровнять, а частично
поврежденное сухожилие трехглавой мышцы сшить кетгутовыми швами. Рану зашивают
наглухо. На 10-12 дней накладывают гипсовую повязку, после чего приступают к
движениям в локтевом суставе. Функция его после такой резекции локтевого отростка
восстанавливается через 3-5 нед, трудоспособность больного – через 4-7 нед.
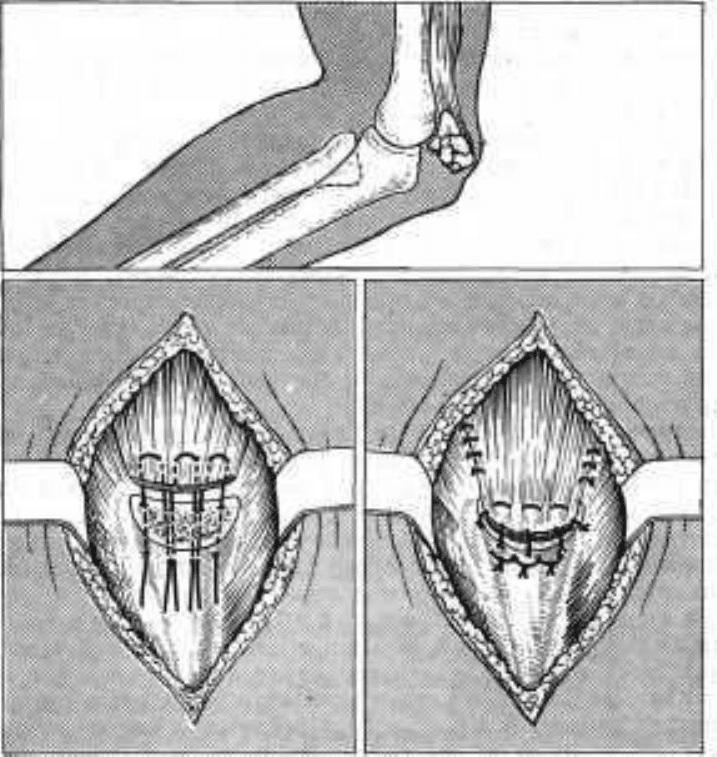
Рис. 68. Резекция локтевого отростка при оскольчатом переломе и соединение сухожилия
трехглавой мышцы с локтевой костью.
Застарелые и несросшиеся переломы локтевого отростка
Застарелые и несросшиеся переломы локтевого отростка со смещением лечат
оперативно при условии, если сила разгибания предплечья значительно снижена. Делают
продольный разрез. Обнажают отломки и несросшиеся поверхности их экономно
освежают. Локтевой отросток приближают к его основанию путем натяжения сухожилия
трехглавой мышцы и разгибания предплечья. Если таким путем низвести локтевой
отросток не удается, делают два параллельных разреза на сухожилии трехглавой мышцы
длиной 5-6 см, отступя на 0,5 см от боковой поверхности отломанного локтевого отростка.
При этом нужно принять меры к предупреждению случайного повреждения локтевого
нерва. Обычно, после того как сделаны два параллельных разреза на сухожилии
трехглавой мышцы, локтевой отросток легче низводится.
Фиксацию отростка к локтевой кости производят с помощью проволоки, как при
свежих переломах. В некоторых случаях, когда низведение локтевого отростка не удается,
его удаляют. Соединение после этого может быть осуществлено путем удлинения кверху
параллельных разрезов на сухожилии трехглавой мышцы и образования более длинного
«языка», который затем фиксируют матрацным швом к локтевой кости через сделанные в
ней отверстия.
Для соединения сухожилия трехглавой мышцы с верхним концом диафиза локтевой
кости можно пользоваться также полосками широкой фасции бедра, лавсановой лентой
или вырезать с каждой стороны сухожилия трехглавой мышцы по узкой полоске шириной
0,5 см и длиной 7-9 см, оставляя основание их прикрепленным в нижнем конце
сухожилия. Затем полоски отворачивают книзу и проводят через один или два канала,
просверленных в верхнем конце локтевой кости в поперечном направлении. Концы
полосок сшивают между собой. Рану зашивают наглухо и на 20 дней накладывают
гипсовую повязку. После снятия ее приступают к движениям в локтевом суставе/(рис. 69).
Переломы венечного отростка локтевой кости
Перелом венечного отростка чаще всего наблюдается при задних вывихах (см. с.
245) предплечья. Встречаются также изолированные отрывы отростка вследствие резкого
сокращения плечевой мышцы, прикрепляющейся своим сухожилием к венечному
отростку. В большинстве случаев отломок бывает небольшим, а смещение –
незначительным.
Симптомы и распознавание. Перелом часто не распознается. В области локтевого
сгиба определяется небольшая припухлость, болезненность при надавливании. Большое
значение для распознавания имеет рентгенограмма в боковой проекции.
Лечение. При переломе венечного отростка с небольшим смещением накладывают
на 2-3 нед гипсовую повязку на плечо и предплечье, согнутое в локтевом суставе под
углом 100°.
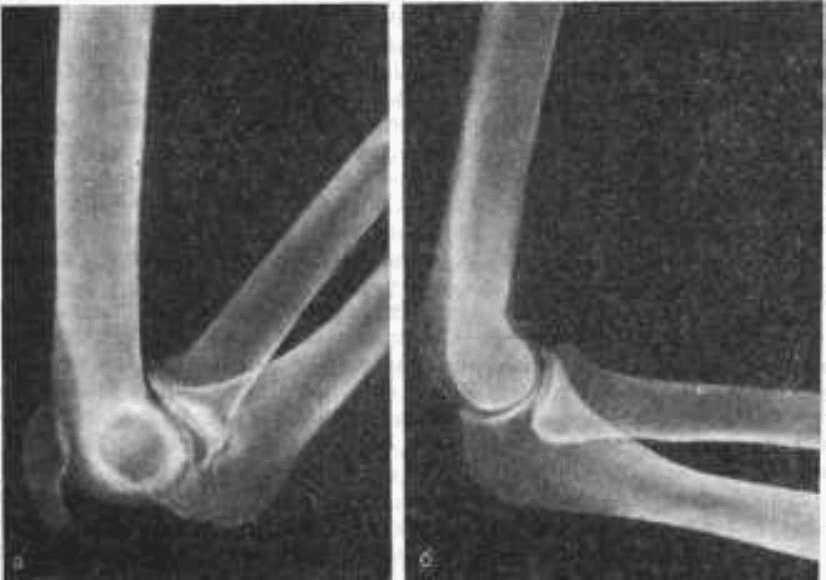
Рис. 69. Застарелый (4 мес) отрыв локтевого отростка (а). Полное восстановление
функции после удаления отростка и соединения сухожилия трехглавой мышцы с локтевой
костью (виден канал у основания отростка) лавсановой лентой (б).
Трудоспособность восстанавливается через 3-5 нед. Слишком ранние движения и
особенно массаж противопоказаны, так как способствуют развитию оссифицирующего
процесса и ограничению движений в локтевом суставе.
Оперативное лечение. Иногда при большом смещении венечного отростка в свежих
случаях прибегают к оперативному вправлению и фиксации отломка. Разрез делают по
средней линии локтевого сгиба. Отломок фиксируют к его основанию 2-3 узловыми
швами, проведенными через надкостницу и мягкие ткани. Рану зашивают наглухо и
накладывают на 3 нед гипсовую повязку в положении сгибания предплечья под углом
100°.
При застарелых отрывах всего венечного отростка, сопровождающихся задним
подвывихом предплечья, показана операция. Удаляют венечный отросток, просверливают
канал спереди назад, через основание оторвавшегося венечного отростка, на заднюю
поверхность локтевой кости; через канал проводят сухожилие двуглавой мышцы, которую
фиксируют к задней поверхности локтевой кости узловыми швами. Таким образом, это
сухожилие препятствует вывиху предплечья.
Переломы головки и шейки лучевой кости
При переломе головки лучевой кости нередко значительно ограничивается сгибание,
разгибание, вращение предплечья и на продолжительное время утрачивается
трудоспособность. Перелом возникает при падении на вытянутую руку, при котором
происходит ушиб и вклинивание головки лучевой кости в головчатое возвышение плеча.
В таких случаях нередко наблюдается не только перелом лучевой кости, но и
повреждение хряща головчатого возвышения, которое не всегда выявляется
рентгенологически.
Различают следующие виды переломов головки и шейки лучевой кости: 1) переломы
шейки без смещения головки; 2) трещины головки и перелом шейки без смещения
головки; 3) наружные краевые переломы головки со смещением отломка кнаружи; 4)
внутренние краевые переломы головки со смещением отломка кнутри и вовлечением
лучелоктевого сустава; 5) оскольчатый перелом головки со смещением отломков.
У детей часто наблюдаются эпифизеолизы и переломы шейки лучевой кости.
Встречаются вколоченные и разъединенные переломы, а также эпифизеолизы в области
шейки с различной степенью смещения – от ничтожного до полного бокового наклона или
смещения головки обычно кнаружи и кпереди. Сравнительно редко у детей встречается
раздробление головки.
Симптомы и распознавание. В области головки отмечаются припухлость и
гематома. Ощупывание и давление болезненны. Активное и пассивное сгибание и
вращение предплечья возможны, но ограничены и вызывают резкую боль в области
головки в плечелучевом суставе; иногда при этом ощущается костный хруст.
Рентгенограмма позволяет точно установить характер перелома головки и шейки лучевой
кости.
Лечение. В область перелома вводят 10 мл 1% раствора новокаина. При переломах и
трещинах головки и шейки лучевой кости без смещения накладывают гипсовую повязку
от середины плеча до пястно-фалангового сочленения в положении сгибания локтевого
сустава под углом 90-100°. Предплечье фиксируют в положении, среднем между
пронацией и супинацией. Гипсовую повязку снимают через 2 нед и назначают
дозированные сгибание, разгибание и вращение предплечья. Трудоспособность
восстанавливается через 5-8 нед.
Детям при переломах и эпифизеолизах без смещения или с небольшим смещением и
наклоном головки до 20° накладывают гипсовую лонгету на 7-10 дней. После снятия ее
назначают движения в локтевом суставе. При неполных смещениях и угловом наклоне
головки в пределах 50-60° производят репозицию, предпочтительно под наркозом. Для
этого применяют вытяжение за кисть ребенка с противовытяжением за плечо. Предплечье
в локтевом суставе отклоняют в локтевую сторону с тем, чтобы расширилось
пространство между головчатым возвышением плеча и локтевой костью. В это время
хирург I пальцем производит давление спереди на головку лучевой кости в направлении,
обратном смещению ее, - обычно внутрь и назад. Предплечье в это время полностью
супинируется и сгибается в локтевом суставе до прямого угла. Если контрольная
рентгенограмма показывает, что головка луча вправлена, накладывают гипсовую лонгету
на плечо и супинированное предплечье при согнутом под углом 90-100° локте.
Оперативное лечение. Показано при раздробленных и краевых переломах головки
лучевой кости с любой степенью смещения. У взрослых следует полностью удалить
головку. При переломе головки с вывихом кзади предплечья вначале производят
вправление вывиха и тут же резекцию головки лучевой кости. К сожалению, некоторые
хирурги вначале применяют консервативное лечение, и только когда выясняется, что
сгибание, разгибание и вращение предплечья ограничены, прибегают к операции. Такая
тактика ошибочна. Помимо того, что это неоправданно удлиняет срок
нетрудоспособности, нередко при позднем вмешательстве не удается полностью
исправить контрактуру, развившуюся вследствие оссификации мышц.
При краевых переломах со смещением отломка в сторону недостаточно удалить
только свободный осколок, так как после этого остается значительное ограничение
движений. Резекция всей головки лучевой кости в этих случаях у взрослых дает
значительно лучшие функциональные результаты.
Удаление головки должно проводиться тщательно и как можно скорее (1-5-й день).
Чем быстрее в таких случаях удалена головка, тем лучше результат. У детей оперативное
лечение показано, если вправление не удалось при неполном смещении и значительном
наклоне головки, а также при полном смещении, разъединении и большом наклоне
головки.
Вправленная оперативным путем у детей головка лучевой кости часто хорошо
удерживается без всякой фиксации. Иногда накладывают 2-3 кетгутовых шва на
надкостницу и прилежащие мягкие ткани. У детей никогда не следует удалять даже
раздробленную головку, так как при этом удаляется ростковый хрящ лучевой кости. В
процессе роста ребенка несоответствие между лучевой и локтевой костями увеличивается
и нарастает деформация в локтевом (cubitus valgus) и лучезапястном суставах.
Резекция головки лучевой кости производится под местным или общим
обезболиванием. Делают продольный разрез на разгибательной поверхности предплечья,
непосредственно над головкой. После вскрытия плечелучевого сустава мягкие ткани
отделяют от поврежденной головки. Выделять ее нужно осторожно, вблизи самой кости,
чтобы не поранить глубокую ветвь лучевого нерва. Остеотомом или пилкой Джильи
резецируют головку лучевой кости. Круглую связку стараются не трогать. При более
обширных резекциях вследствие укорочения лучевой кости происходит подвывих
локтевой кости в лучезапястном суставе, вызывающий боли и ослабляющий силу кисти.
После удаления головки подравнивают верхний край лучевой кости и тщательно удаляют
мелкие костные осколки. На хрящевой поверхности головчатого возвышения часто видны
вдавление или небольшой свободный отломок хряща, который следует удалить. Верхний
конец лучевой кости прикрывают мягкими тканями, отделенными ранее от ее головки.
Мы обычно используем для этого локтевую мышцу (m. anconeus), которую отделяем
от верхнего участка локтевой кости, затем поворачиваем и погружаем в промежуток,
образовавшийся после удаления головки лучевой кости. Мышечный лоскут фиксируем
двумя кетгутовыми швами (рис. 70); Рану послойно зашивают наглухо. Придав
предплечью среднее положение между пронацией и супинацией и согнув локоть под
прямым углом, накладывают гипсовую повязку. Движения в пальцах и плечевом суставе
начинают со 2-3-го дня. Швы снимают на 7-й день, повязку – на 12-15-й день, после чего
больной приступает к движениям в локтевом суставе, постепенно увеличивая их.
